As cefaleias de alto risco, às vezes também chamadas cefaleias com sinais de alarme, abrangem causas secundárias de cefaleia que podem resultar em danos irreversíveis nos órgãos-alvo, défices neurológicos, perda de visão e, até, morte. Entidades como a hemorragia subaracnoideia, meningite/encefalite e tumores intracranianos apresentam alto risco de morbilidade e mortalidade se não forem reconhecidas e tratadas imediatamente. O diagnóstico de uma cefaleia de alto risco requer um alto grau de suspeita clínica e é feito através de uma avaliação clínica completa seguida por uma investigação direcionada para a etiologia mais MAIS Androgen Insensitivity Syndrome provável. O tratamento depende da etiologia, mas consiste no tratamento imediato da causa subjacente e na estabilização da disfunção orgânica associada.
Last updated: Dec 15, 2025
Uma cefaleia de alto risco é qualquer cefaleia de início de novo e súbito, tipicamente grave, com potencial para causar danos nas estruturas ou funções cerebrais ou pré-cerebrais.
Existem muitas etiologias associadas a uma cefaleia de alto risco das quais o médico deve estar ciente e deve trabalhar para as descartar quando um doente se apresenta com uma cefaleia severa. As etiologias mais MAIS Androgen Insensitivity Syndrome comuns são apresentadas aqui, separadas em causas vasculares, infeciosas, neoplásicas e diversas.
| Entidade clínica | Pistas na história clínica/fatores de risco | Características clínicas |
|---|---|---|
| Hemorragia subaracnoideia ( SAH SAH Subarachnoid hemorrhage (SAH) is a type of cerebrovascular accident (stroke) resulting from intracranial hemorrhage into the subarachnoid space between the arachnoid and the pia mater layers of the meninges surrounding the brain. Most SAHs originate from a saccular aneurysm in the circle of Willis but may also occur as a result of trauma, uncontrolled hypertension, vasculitis, anticoagulant use, or stimulant use. Subarachnoid Hemorrhage) |
|
|
| Síndrome de vasoconstrição cerebral reversível (SVCR) |
|
|
| Disseção da artéria cervical/disseção da artéria vertebral |
|
|
| Trombose da veia cerebral/trombose do seio dural |
|
|
| Hematoma Hematoma A collection of blood outside the blood vessels. Hematoma can be localized in an organ, space, or tissue. Intussusception subdural/ hematoma Hematoma A collection of blood outside the blood vessels. Hematoma can be localized in an organ, space, or tissue. Intussusception epidural |
|
|
| Hemorragia intraparenquimatosa (IPH) |
|
Apresentação variável dependendo da localização da hemorragia (muito parecido com acidente vascular cerebral/ AIT AIT Type I Hypersensitivity Reaction) |
| Hipertensão intracraniana idiopática |
|
|
| Hipotensão intracraniana espontânea |
|
|
| Arterite de células gigantes |
|
|
| Encefalopatia hipertensiva |
|
|
| Síndrome de encefalopatia reversível posterior |
|
|
| Entidade clínica | Pistas na história clínica/fatores de risco | Características clínicas |
|---|---|---|
| Meningite e/ou encefalite |
|
|
| Abcesso cerebral |
|
|
| Entidade clínica | Pistas na história clínica/fatores de risco | Características clínicas |
|---|---|---|
| Tumor Tumor Inflammation cerebral |
|
|
| Quisto colóide do 3º ventrículo |
|
|
| Apoplexia hipofisária |
|
|
| Entidade clínica | Pistas na história clínica/fatores de risco | Características clínicas |
|---|---|---|
| Glaucoma Glaucoma Glaucoma is an optic neuropathy characterized by typical visual field defects and optic nerve atrophy seen as optic disc cupping on examination. The acute form of glaucoma is a medical emergency. Glaucoma is often, but not always, caused by increased intraocular pressure (IOP). Glaucoma agudo de ângulo estreito |
|
|
| Toxicidade do CO |
|
|
| Pré-eclâmpsia/eclâmpsia |
|
|
É importante ter um histórico completo e focado:
É importante fazer um exame minucioso e focado:
Suspeita de etiologia infeciosa:
Suspeita de etiologia hematológica/vascular:
Suspeita de etiologia neoplásica:
Cefaleia em “trovão”:
Meningite ou encefalite:
Aumento da PIC:
Toxicidade do CO:
Cefaleia com dor no pescoço:
Cefaleia em adultos > 50 anos:
Cefaleia em indivíduos imunossuprimidos:
Cefaleia em indivíduos com cancro:
Cefaleia durante a gravidez/pós-parto:
Cefaleia com défice visual, dor periorbital Periorbital Orbital and Preseptal Cellulitis, oftalmoplegia:
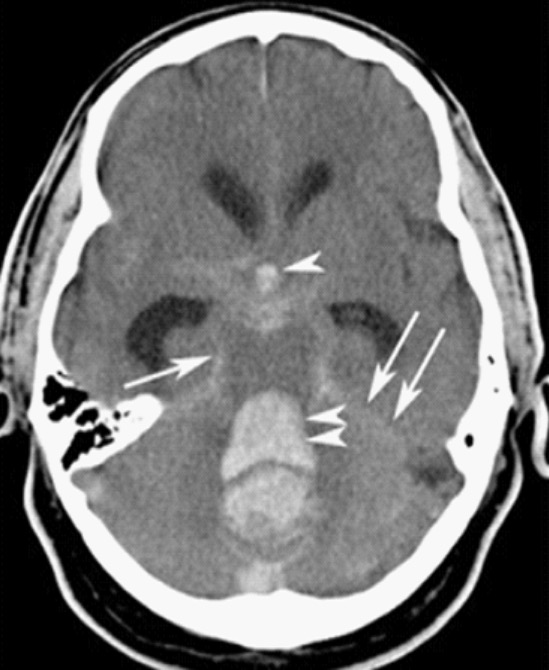
Hemorragia subaracnoideia:
Tomografia computorizada a mostrar hemorragia intracraniana
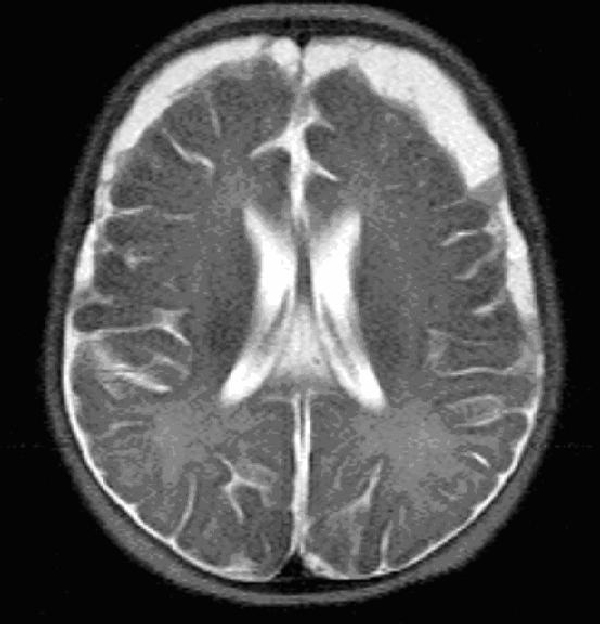
RNM na meningite:
Repareno empiema subdural bifrontal/bitemporal Imagem : “MRI HEAD (axial) without contrast” por Yip K et al. Licença: CC BY 3.0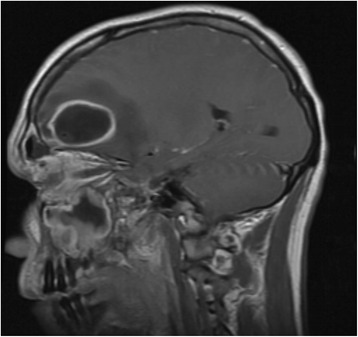
Ressonância magnética da cabeça a mostrar um abcesso frontal:
Observe a hiperintensidade que se estende do seio frontal até a cavidade do abcesso.