O carcinoma de células basais (basocelular) é a neoplasia maligna de pele mais MAIS Androgen Insensitivity Syndrome comum. Este cancro surge da camada basal da epiderme. As lesões aparecem com maior frequência na face como nódulos perolados, muitas vezes com vasos sanguíneos telangiectásicos e ulceração em indivíduos idosos. O diagnóstico é estabelecido por biópsia de tecido. Apesar de ter baixo potencial metastático, o carcinoma basocelular deve ser tratado adequadamente por ser localmente agressivo e destrutivo dos tecidos. A excisão cirúrgica completa é o principal método de tratamento. O prognóstico a longo prazo é excelente com tratamento adequado.
Last updated: Dec 15, 2025
O carcinoma de células basais (basocelular) é uma neoplasia cutânea que surge da camada basal da epiderme e dos seus anexos.
| Tipo | Frequência | Histologia | Apresentação clínica |
|---|---|---|---|
| Carcinoma basocelular nodular | 80% |
|
|
| Carcinoma basocelular superficial | 15% | Tumores basaloides atípicos surgem como botões da epiderme |
|
| Carcinoma basocelular morfeiforme | 5%–10% |
|
|
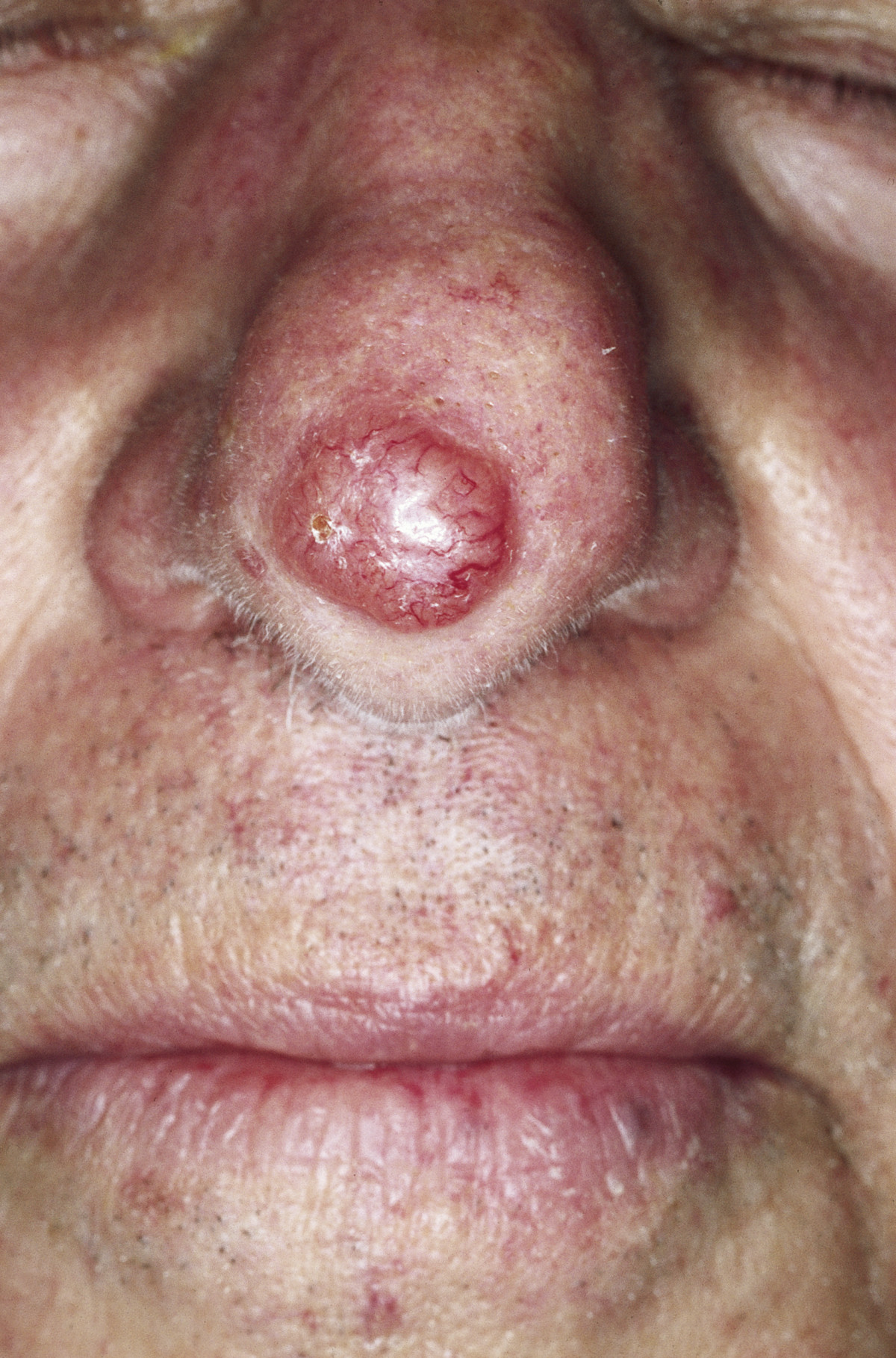
Carcinoma basocelular nodular do nariz:
Nódulo perolado com vasos telangiectásicos visíveis
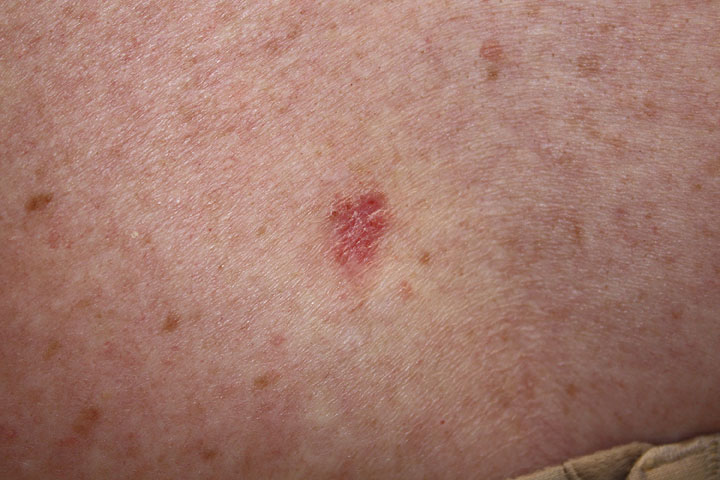
Carcinoma basocelular superficial:
Uma lesão rosa e escamosa na pele
Imagem : “Basal cell carcinoma, superficial” por Kelly Nelson. Licença: Domínio Público
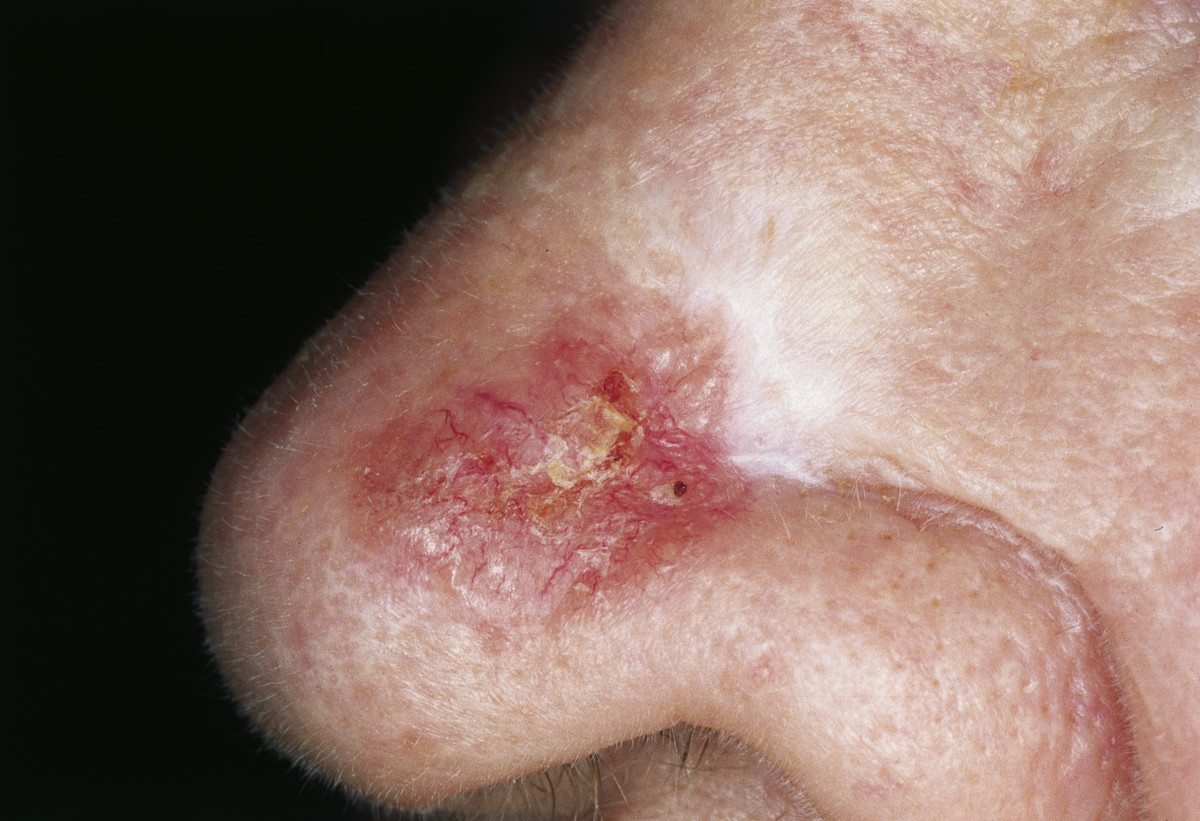
Carcinoma basocelular morfeiforme:
Placa esclerótica, parcialmente avermelhada com bordos irregulares e crostas no centro
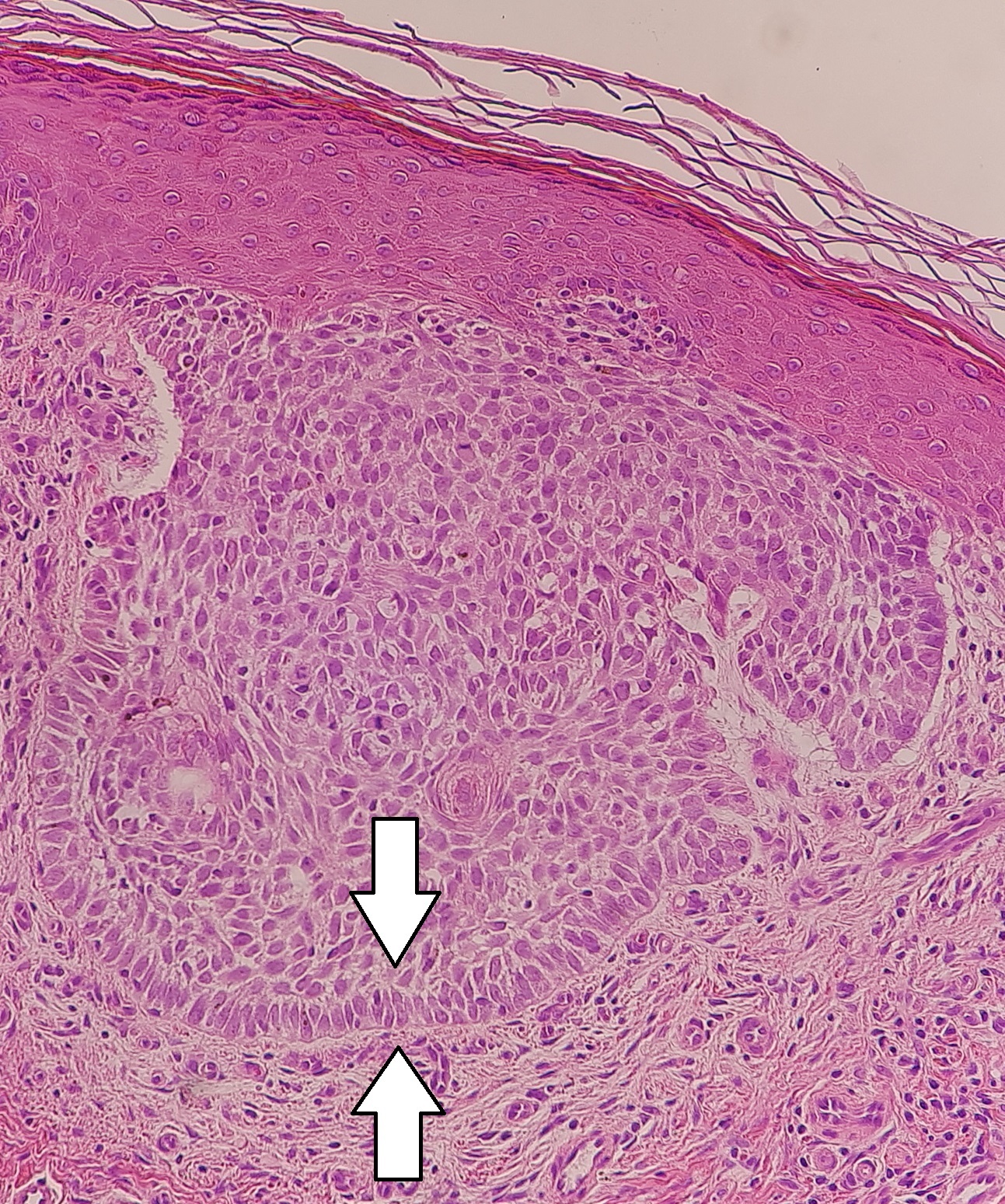
Carcinoma basocelular nodular:
Queratinócitos em paliçada no carcinoma basocelular nodular
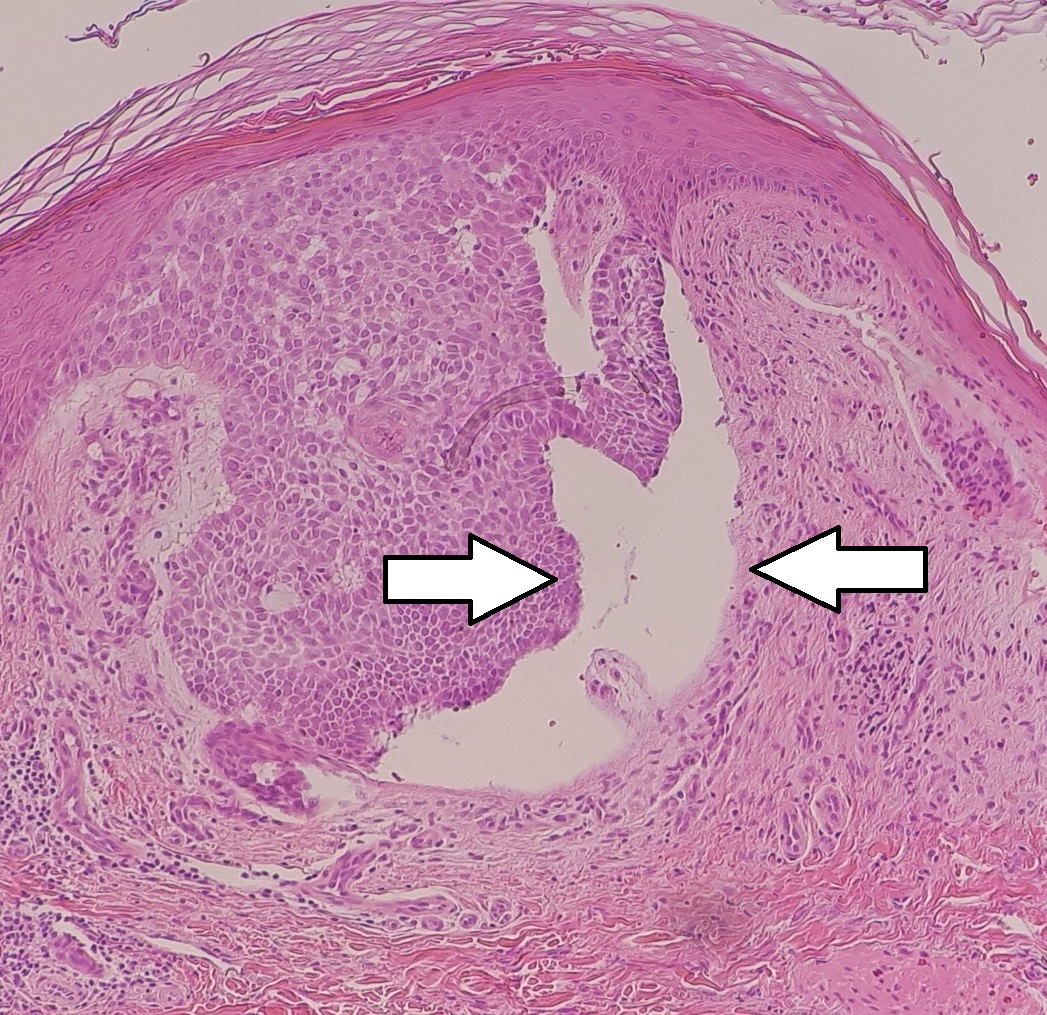
Carcinoma basocelular nodular:
Micrografia de um carcinoma basocelular nodular com uma fenda
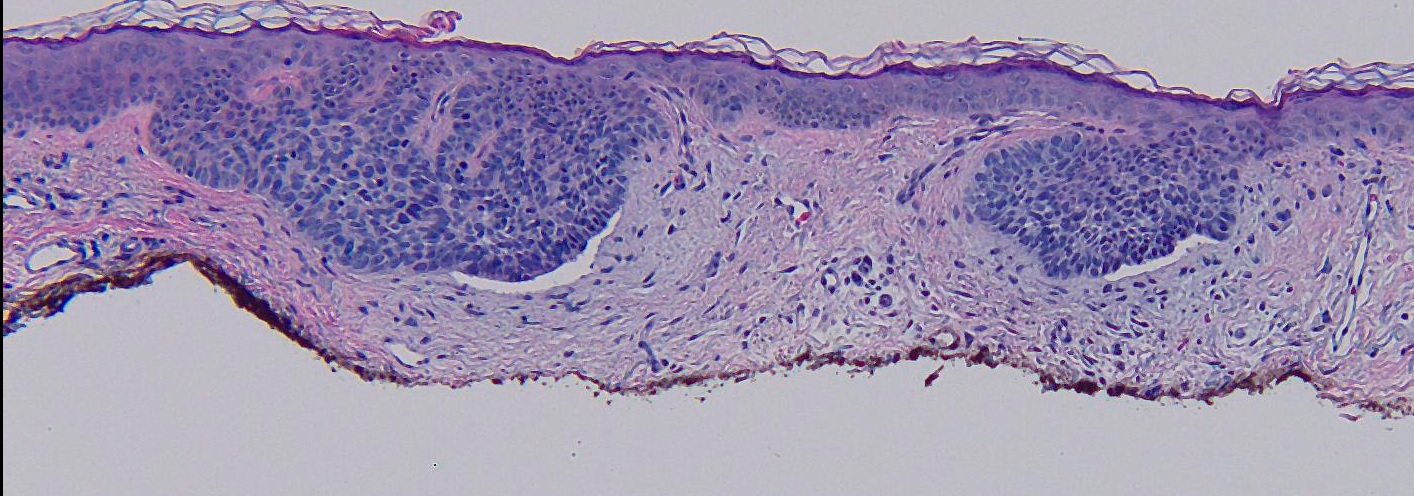
Micrografia de carcinoma basocelular superficial:
Células tumorais em paliçada brotando da epiderme
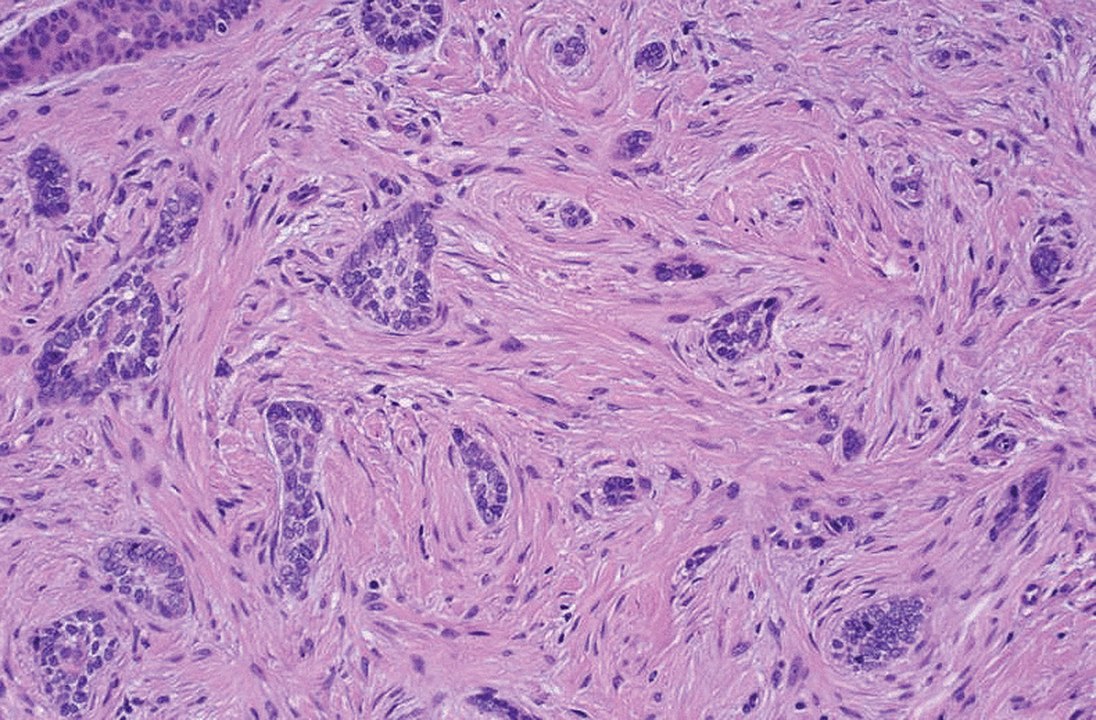
Carcinoma basocelular morfeiforme: cordões de células tumorais crescem na derme (infiltrativo)
Imagem : “Morpheaform basal-cell carcinoma” por Masahiro Nakayama, Keiji Tabuchi, Yasuhiro Nakamura e Akira Hara. Licença: CC BY 4.0História clínica:
Exame objetivo:
Dermatoscopia:
Biópsia:
Avaliar o risco de recorrência:
Cirurgia:
Terapias alternativas:
Terapia para doença avançada: