A Candida é um género de fungos dimórficos oportunistas. A Candida albicans faz parte da flora humana normal e é a causa mais comum de candidíase. Os fatores de risco para infeção incluem doenças ou agentes que possam levar a um estado de imunossupressão, a alteração da flora normal e/ou à disrupção da barreira mucosa. A apresentação clínica varia e pode incluir infeções mucocutâneas localizadas (por exemplo, candidíase orofaríngea, esofágica, intertriginosa e vulvovaginal) e doença invasiva (por exemplo, candidémia, abcesso intra-abdominal, pericardite e meningite). O diagnóstico é feito pela identificação de Candida na preparação de KOH, nas culturas ou na biópsia de tecido. O tratamento depende da extensão e do local da infeção e inclui fármacos antifúngicos tópicos ou sistémicos.
Última atualização: Jan 2, 2024

Colónia de Candida albicans em ágar sangue de extrato de carne
Imagem: “Magnification of Candida albicans” do Center for Disease Control and Prevention / Dr. Hardin. Licença: Domínio Público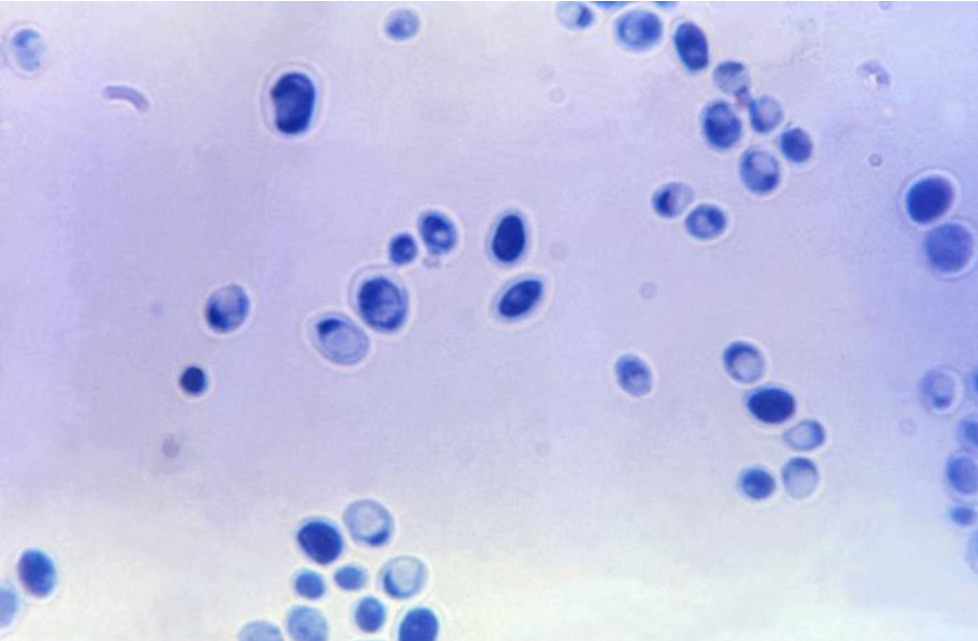
Fotomicrografia de Candida albicans no estado de levedura
Imagem: “Magnification of 1200X of Candida Albicans” do Center for Desease Control and Prevention / Dr. Lucille K. Georg. Licença: Domínio Público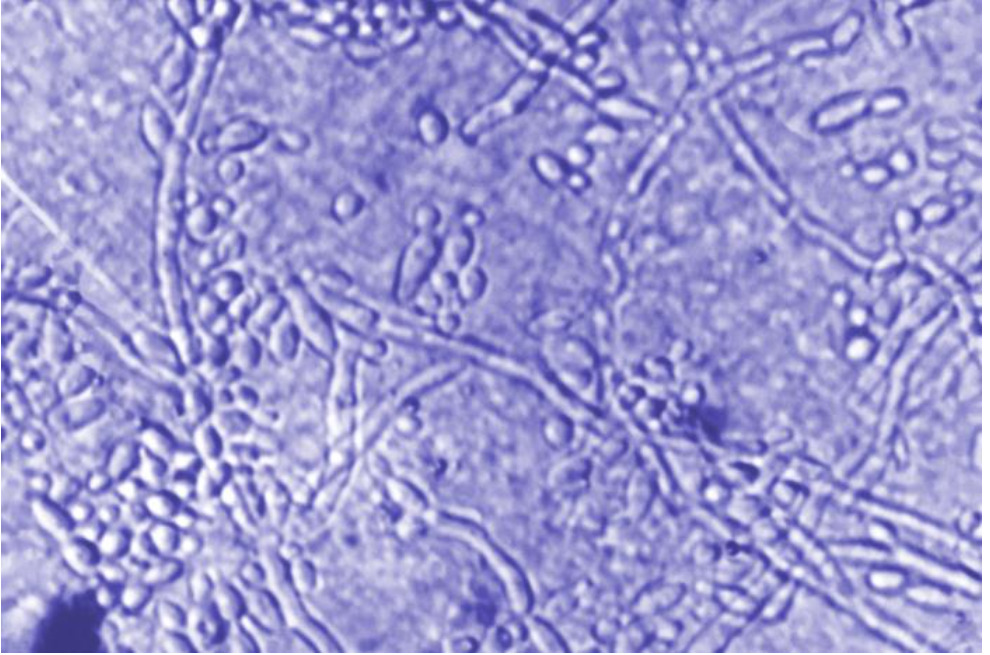
Fotomicrografia de Candida albicans que mostra células de levedura em gemulação e hifas
Imagem: “Photomicrograph of a skin scraping tissue sample” do Center for Disease Control and Prevention / Dr. Lucille K. Georg. Licença: Domínio PúblicoAs espécies de Candida mais relevantes clinicamente incluem:
A Candida albicans faz parte da flora humana normal, particularmente do/a:
A candidíase é a infeção fúngica oportunista mais comum.
Fatores de risco gerais para candidíase:
Fatores de risco adicionais para doença invasiva:
Esta infeção, conhecida como “sapinhos”, pode apresentar-se com:
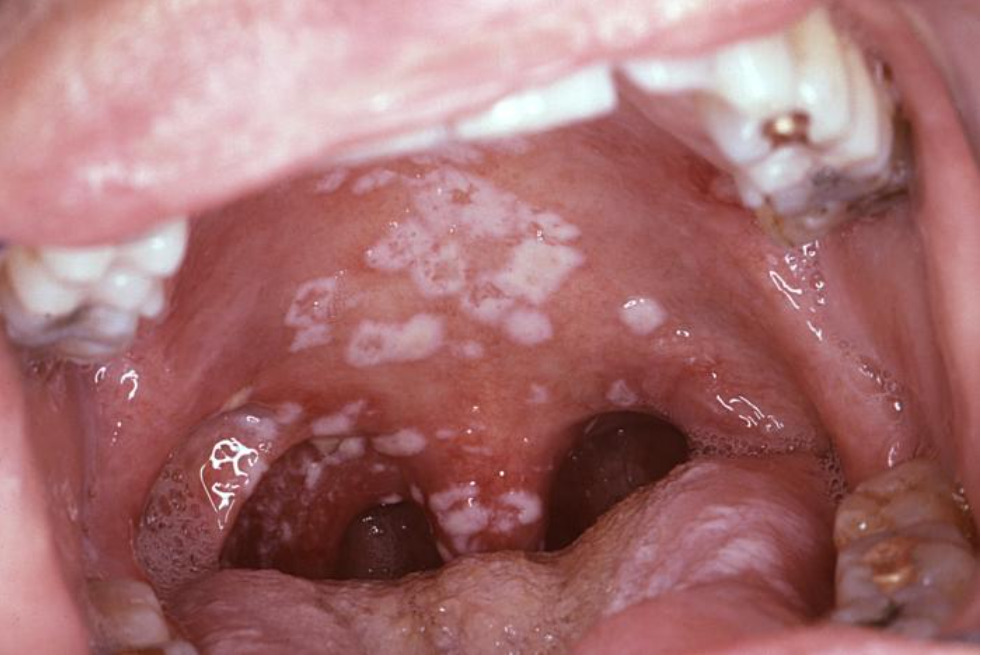
Vista intraoral de um indivíduo com SIDA com uma candidíase orofaríngea secundária.
Imagem: “Secondary oral pseudomembraneous candidiasis infection” do Center for Disease Control ans Prevention / Sol Silverman Jr. DDS. Licença: Domínio Público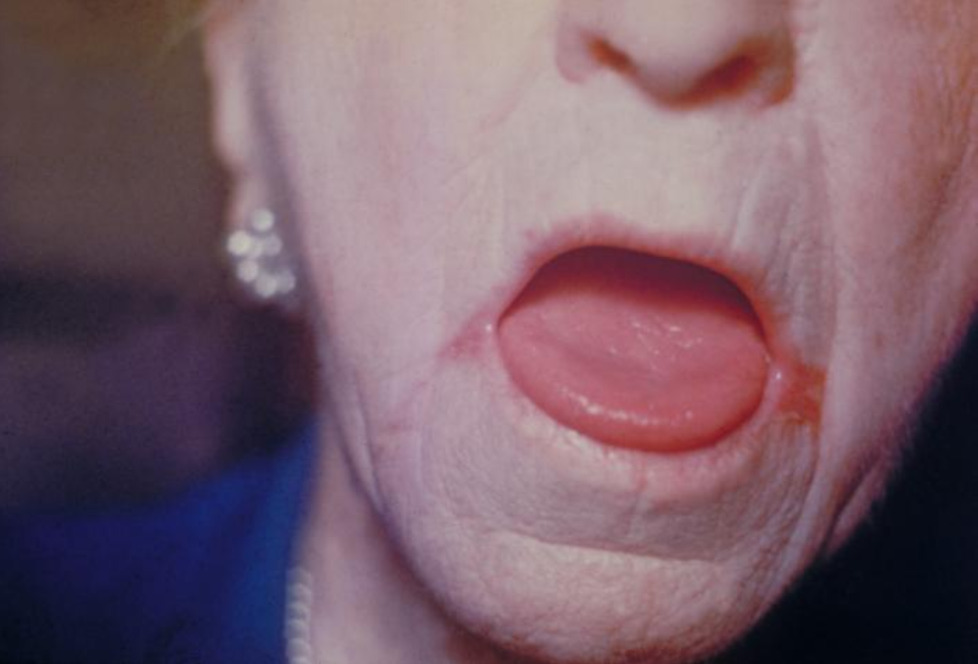
Lesões eritematosas nos cantos da boca devido a candidíase oral
Imagem: “Erythematous lesions located at the corners of the mouth” do Center for Disease Control and Prevention. Licença: Domínio PúblicoA candidíase esofágica é uma doença definidora de SIDA que ocorre em indivíduos com contagem de CD4 <100 células / µL.
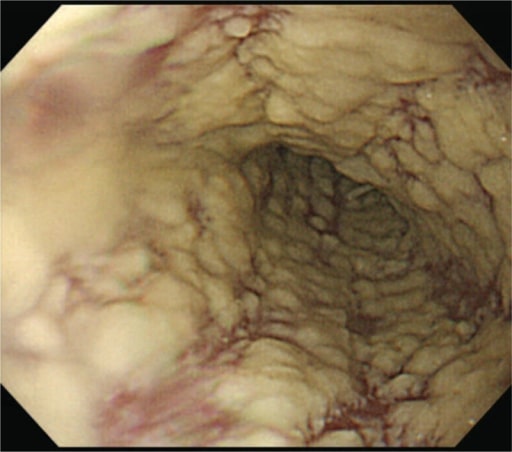
EDA mostra lesões brancas difusas no esófago características da esofagite por Candida.
Imagem: “Epigastric Distress Caused by Esophageal Candidiasis” de Chen KH, Weng MT, Chou YH, Lu YF, Hsieh CH. Licença: CC BY 4.0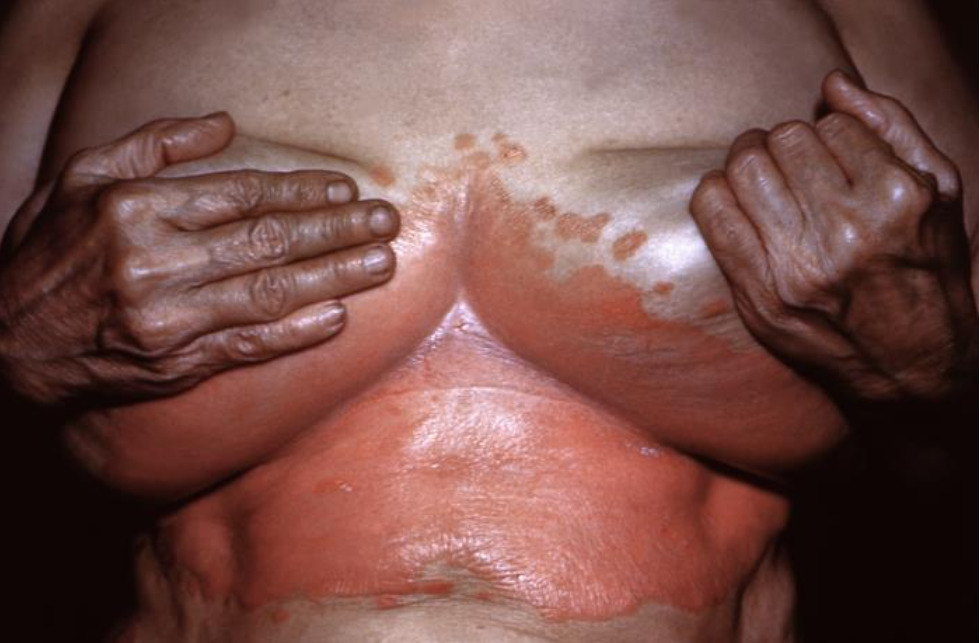
Exantema eritematoso bem delimitado no sulco inframamário devido a candidíase
Imagem: “Caption of candidiasis caused by Candida Albicans” do Center for Disease Control and Prevention / Dr. Martin. Licença: Domínio Público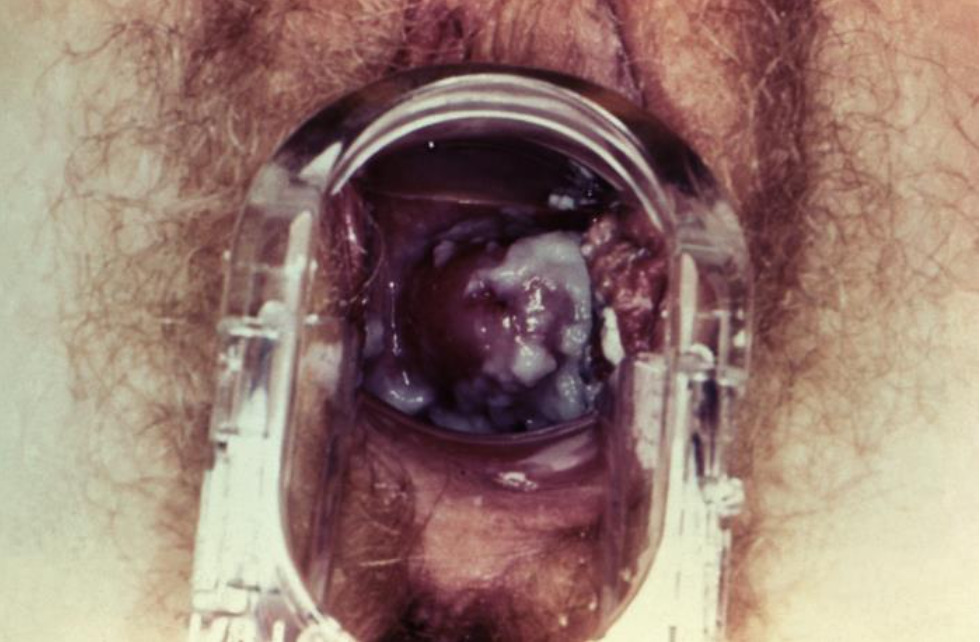
Exame ao espéculo de uma mulher com candidíase vaginal:
Observe o corrimento espesso e branco em torno do colo do útero e do orifício cervical.
As infeções invasivas por Candida podem ter diversas apresentações, incluindo (mas não se limitando a):
A identificação dos organismos de Candida pode ser feita por:
Infeções mucocutâneas localizadas:
Infeção invasiva: