O bloqueio auriculoventricular (AV) é uma bradiarritmia causada pelo atraso ou interrupção da condução elétrica entre as aurículas e os ventrículos. O bloqueio auriculoventricular ocorre por disfunção anatómica ou funcional e classifica-se em 3 tipos. O bloqueio de 1º grau deve-se ao atraso na condução através do nó AV. O bloqueio de 2º grau é caracterizado pelo atraso progressivo da condução ou pelo bloqueio intermitente da condução. O bloqueio de 3º grau envolve a interrupção total da condução entre as aurículas e os ventrículos, causando uma dissociação AV completa. Os doentes podem ser assintomáticos ou apresentar-se com síncope, dor torácica, dispneia e bradicardia, dependendo da gravidade do bloqueio. O eletrocardiograma ( ECG ECG An electrocardiogram (ECG) is a graphic representation of the electrical activity of the heart plotted against time. Adhesive electrodes are affixed to the skin surface allowing measurement of cardiac impulses from many angles. The ECG provides 3-dimensional information about the conduction system of the heart, the myocardium, and other cardiac structures. Electrocardiogram (ECG)) permite estabelecer o diagnóstico e o tratamento baseia-se no tipo de bloqueio em causa e na estabilidade hemodinâmica do doente.
Last updated: Dec 15, 2025
O bloqueio auriculoventricular (AV) consiste no atraso ou interrupção do impulso elétrico que passa das aurículas para os ventrículos através do nó AV ou do sistema de His-Purkinje. Este é classificado com base na gravidade do bloqueio.
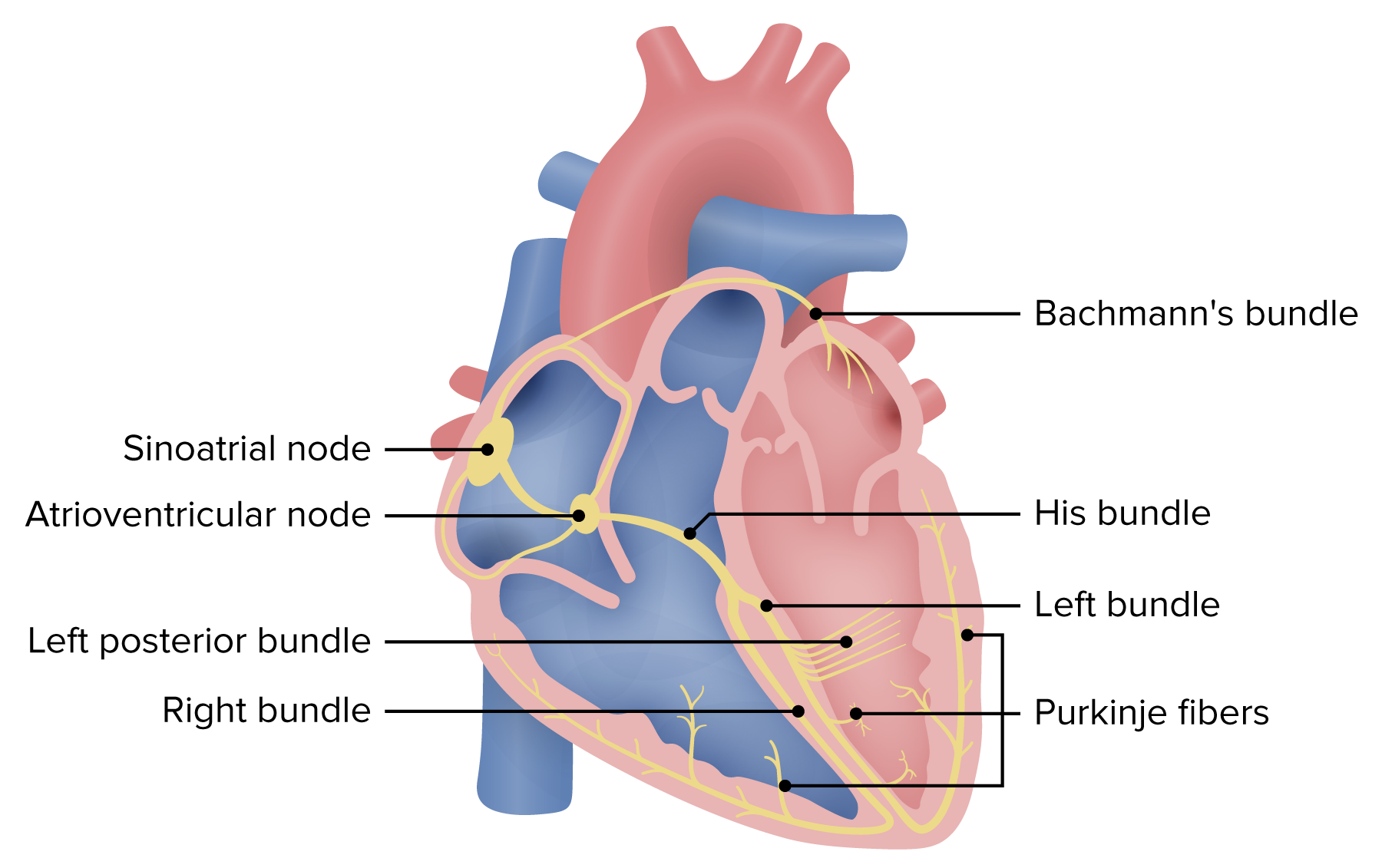
Esquema do sistema de condução elétrica do coração. O bloqueio auriculoventricular pode ocorrer no nó AV, no feixe de His ou nos ramos do feixe. Os bloqueios ao nível do nó AV ou do feixe de His serão geralmente de complexos estreitos. Os bloqueios infrahisianos (abaixo do feixe de His) resultam em complexos QRS largos.
Imagem de Lecturio.O bloqueio AV de segundo grau é dividido em 2 subtipos:
O diagnóstico é feito pelo eletrocardiograma ( ECG ECG An electrocardiogram (ECG) is a graphic representation of the electrical activity of the heart plotted against time. Adhesive electrodes are affixed to the skin surface allowing measurement of cardiac impulses from many angles. The ECG provides 3-dimensional information about the conduction system of the heart, the myocardium, and other cardiac structures. Electrocardiogram (ECG)), e os achados dependem do tipo de bloqueio AV em causa.
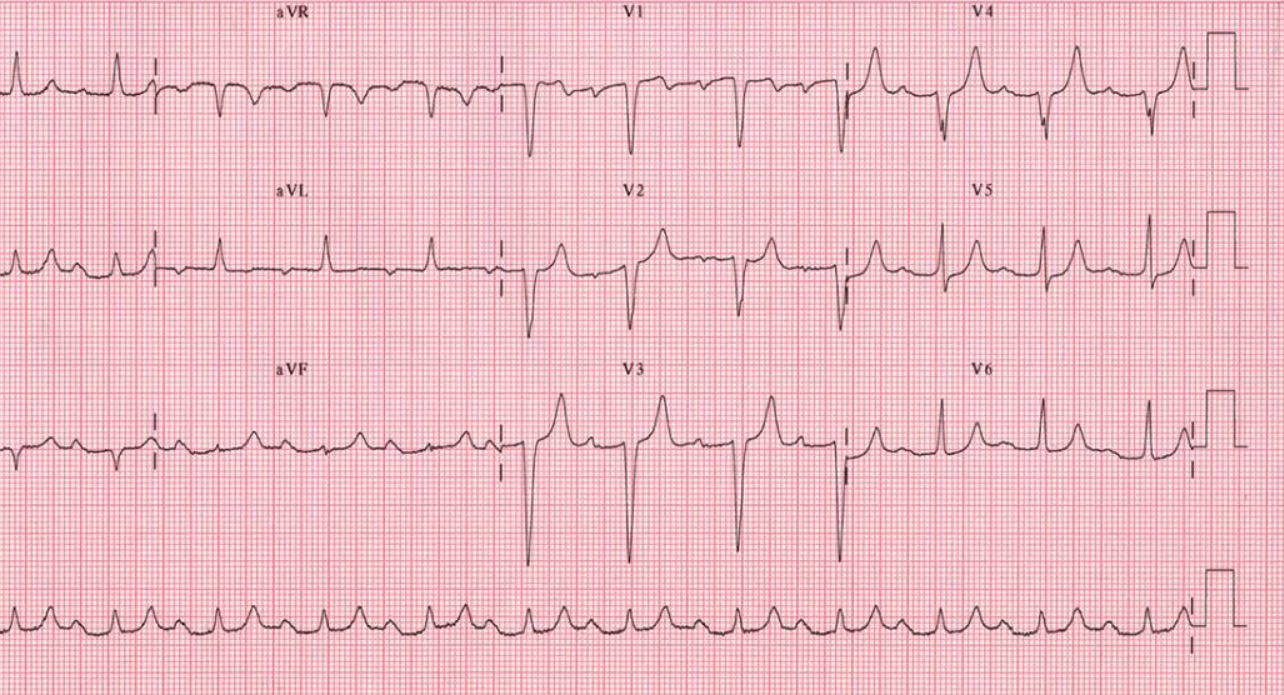
ECG de doze derivações que mostra um bloqueio AV de 1º grau: Notar os intervalos PR uniformemente prolongados. Não há complexos QRS em falta.
Imagem: “12-lead ECG” do Department of Cardiac Surgery, Tor Vergata University of Rome, Italy. Licença: CC BY 2.0.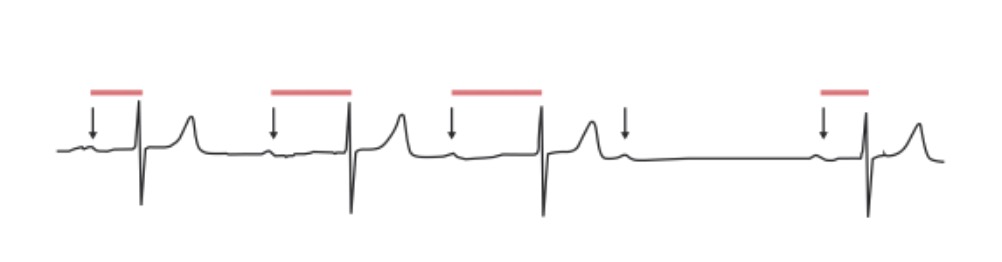
Bloqueio AV de segundo grau, Mobitz 1: O intervalo PR aumenta progressivamente num ritmo irregular até que um complexo QRS “falhe”. Setas: ondas P; linhas vermelhas: prolongamento progressivo do intervalo PR.
Imagem de Lecturio.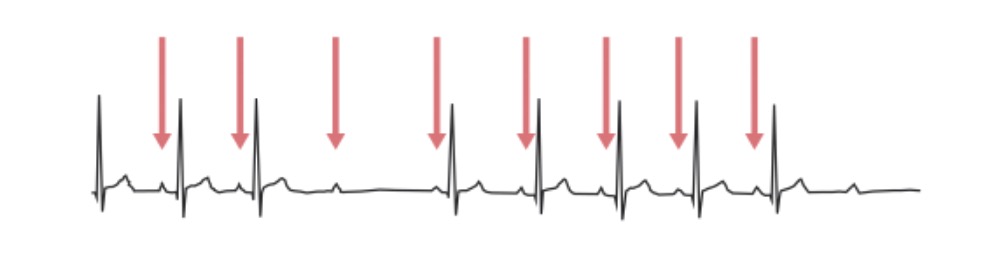
Bloqueio AV de segundo grau, Mobitz tipo 2: o ECG mostra que o impulso do nó SA periodicamente não é conduzido, resultando numa onda P normal seguida por um complexo QRS e uma onda T ausentes. As setas vermelhas indicam ondas P.
Imagem de Lecturio.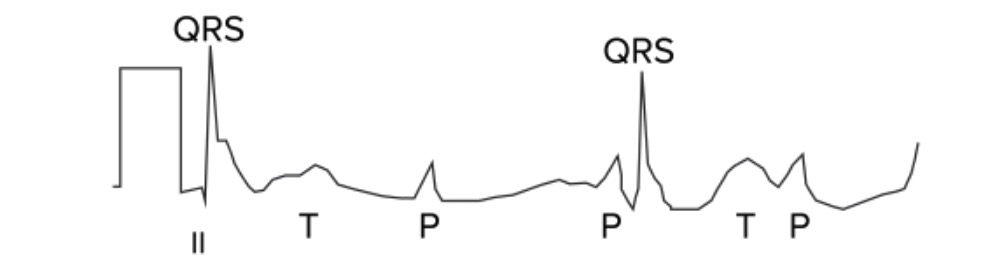
Bloqueio AV de terceiro grau: as aurículas e os ventrículos estão dessincronizados e seguem os seus próprios pacemakers. Neste ECG, há uma assincronia completa entre as ondas P e os complexos QRS.
Imagem de Lecturio.