Os azólicos são uma classe amplamente utilizada de medicamentos antifúngicos que inibem a produção de ergosterol, um componente crítico na membrana celular fúngica. As 2 subclasses primárias de azóis são os imidazóis, agentes mais antigos normalmente usados apenas para aplicações tópicas, e os triazóis, agentes mais novos com um amplo espectro de usos. Vários membros da classe são indicados no tratamento e profilaxia de candidíase, aspergilose, meningite por criptococo, infecções fúngicas dimórficas (por exemplo, blastomicose) e mucormicose. Efeitos adversos significativos são possíveis e incluem hepatotoxicidade, desconforto GI, problemas cardíacos e neurotoxicidade. Os azóis interagem com o sistema CYP450 causando interações medicamentosas significativas com muitos outros medicamentos, limitando potencialmente a utilidade em indivíduos medicamente complexos.
Última atualização: Mar 27, 2025
Os azóis são um grupo de fármacos antifúngicos amplamente utilizados, que podem ser classificados em 2 subgrupos:

Fluconazol
Imagem: “Fluconazol fórmula esquelética” por Vaccinationist. Licença: Domínio Público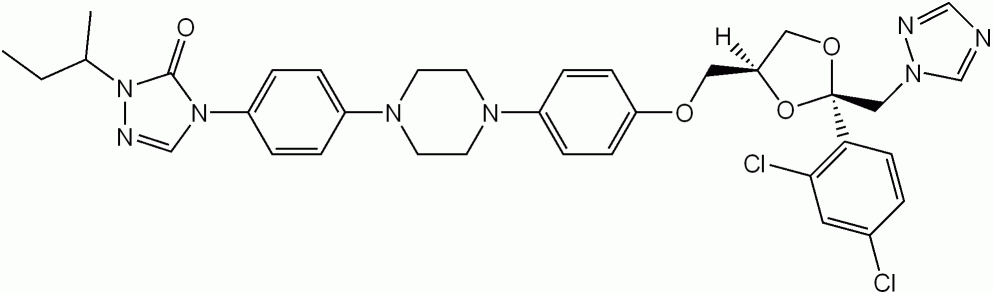
Itraconazol
Imagem: “Itraconazol” por Shaddack. Licença: Domínio Público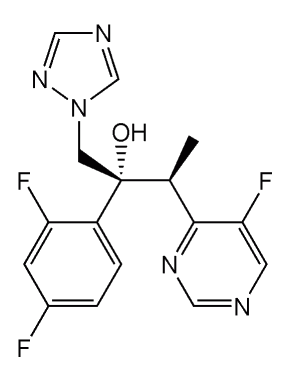
Voriconazol
Imagem: “Voriconazol” por Shaddack. Licença: Domínio Público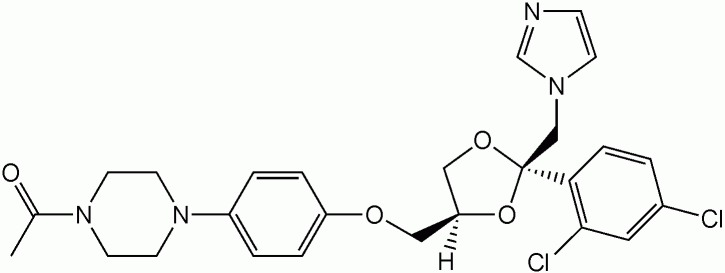
Cetoconazol
Imagem: “Cetoconazol” por Shaddack. Licença: Domínio PúblicoOs azóis provocam a deterioração da membrana da célula fúngica, inibindo a produção de ergosterol.
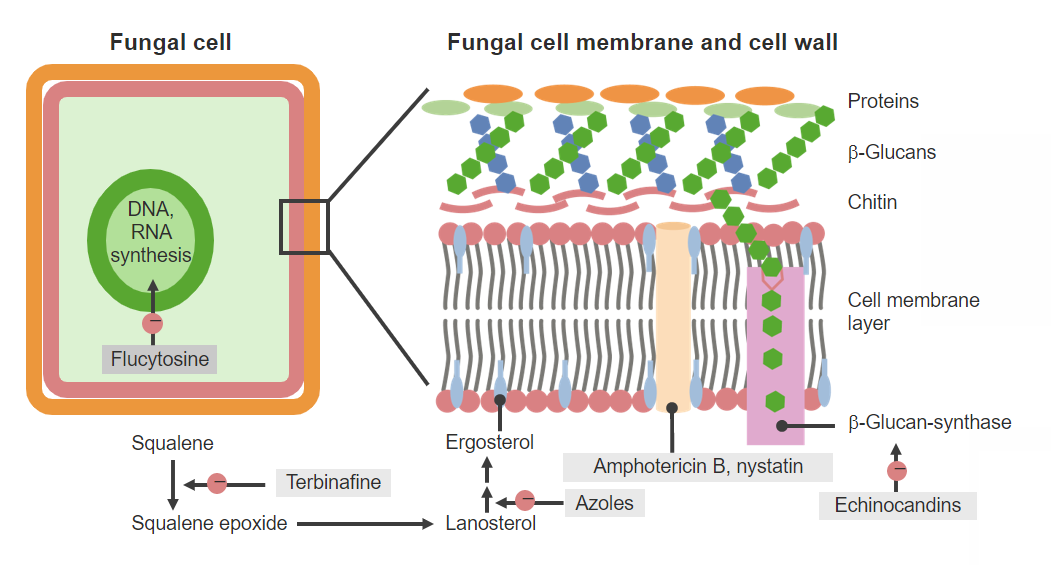
Agentes antifúngicos e mecanismos de ação
Imagem por Lecturio. Licença: CC BY-NC-SA 4.0Os azóis apresentam farmacocinéticas distintas (e, por vezes, complexas).
| Fármacos | Ligação proteica | Metabolismo e excreção | Semi-vida | Inibição enzimática |
|---|---|---|---|---|
| Imidazóis | ||||
| Cetoconazol | 99% | Metabolismo hepático parcial por CYP3A4 | Bifásico:
|
Inibição significativamente maior do CYP450 de mamíferos do que os triazóis |
| Triazóis | ||||
| Fluconazol | Aproximadamente 10% |
|
25 horas |
|
| Itraconazol | 99% |
|
24-48 horas |
|
| Voriconazol | Aproximadamente 60% | Metabolismo hepático extenso por CYP2C19 (maior), 2C9 e 3A4 (menor) | 6 horas |
|
| Posaconazol | 98% |
|
25-35 horas | CYP3A4 (moderado) |
| Isavuconazol | 99% | Hepático por CYP3A4 e glucuronidação | 130 horas |
|
Os azóis apresentam uma grande variedade de utilizações e indicações específicas para cada fármaco.
Para além das indicações específicas referidas abaixo, a maioria dos triazóis também pode ser utilizada como profilaxia contra infeções fúngicas em indivíduos imunodeprimidos.
Os mecanismos mais comuns que contribuem para a resistência antifúngica incluem:
| Classe de fármacos (exemplos) | Mecanismo de ação | Relevância clínica |
|---|---|---|
| Azóis (Fluconazol, Voriconazol) | Inibe a produção de ergosterol (um componente essencial da membrana celular fúngica) que bloqueia a enzima lanosterol 14-α-desmetilase |
|
| Polienos (Anfotericina B, Nistatina) | Ligam-se ao ergosterol na membrana da célula fúngica criando poros artificiais na membrana → resulta na expulsão de componentes celulares e leva à lise celular (morte) | Anfotericina B:
Nistatina:
|
| Equinocandinas (Caspofungina, Micafungina, Anidulafungina) | Inibem a β-glucano sintetase (enzima que sintetiza β-glucano e que constitui um componente estrutural importante da parede celular fúngica) → parede celular frágil → lise celular |
|
| Griseofulvina |
|
|
| Terbinafina | Inibe a enzima esqualeno epoxidase → bloqueia a produção de epóxido de esqualeno, um precursor do ergosterol e um componente essencial da membrana celular |
|
| Flucitosina | Um análogo de pirimidina com metabolitos:
|
|