A asma é uma doença respiratória inflamatória crónica caracterizada por hiperreatividade brônquica e obstrução do fluxo aéreo. Esta resulta da interação complexa entre o hospedeiro e fatores ambientais que aumentam a predisposição à doença, com a inflamação a provocar sintomas e alterações estruturais. Tipicamente os pacientes apresentam sibilos, tosse e dispneia. O diagnóstico é confirmado com um teste de função pulmonar que revela um padrão obstrutivo reversível. O tratamento, baseado na gravidade dos sintomas, inclui broncodilatadores e corticosteróides inalados para controlo da inflamação. Os agentes biológicos dirigidos a mediadores inflamatórios foram desenvolvidos para a asma persistente grave.
Última atualização: May 7, 2024
A asma é uma doença inflamatória crónica das vias aéreas:
Na asma estabelecida, existem diversos fatores desencadeantes que podem exacerbar os sintomas. Estes incluem:
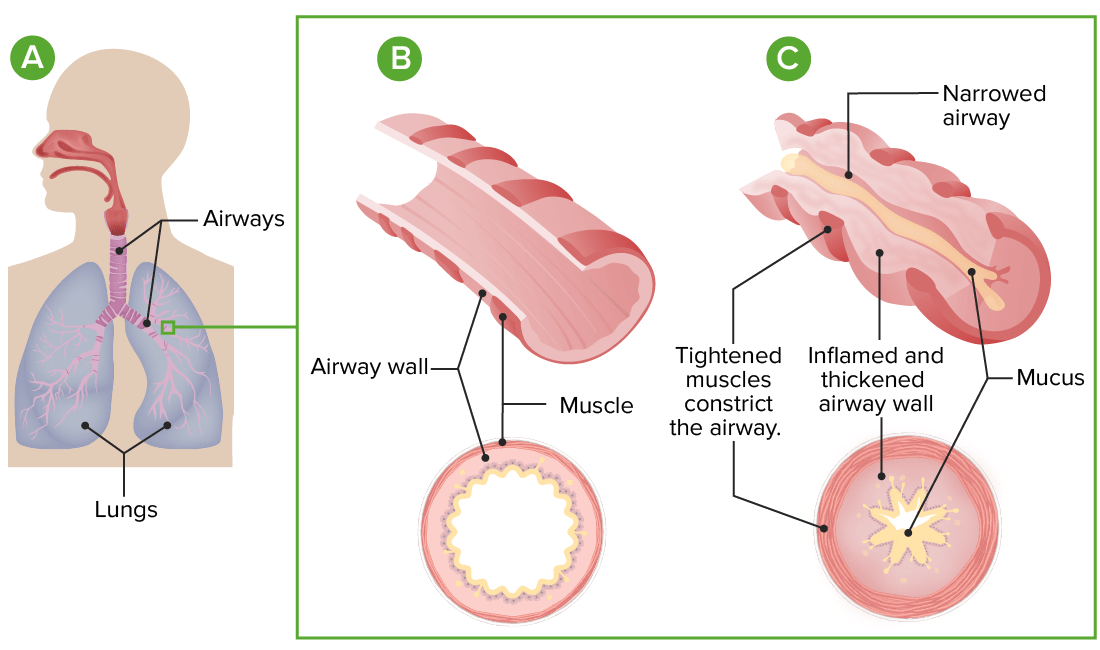
Fisiopatologia da asma:
A: Anatomia dos pulmões e das vias aéreas
B: Corte de uma via aérea normal
C: Na asma, a constrição exagerada das vias aéreas, a inflamação e o aumento da produção de muco levam a restrição do fluxo aéreo.
| Componente | Classificação | |||
|---|---|---|---|---|
| Intermitente | Persistente: ligeira | Persistente: moderada | Persistente: grave | |
| Sintomas | ≤ 2 dias/semana | > 2 mas < 7 dias/semana | Diários | Ao longo do dia |
| Uso de broncodilatador de curta ação | ≤ 2 dias/semana | >2 dias/semana | Diário | Várias vezes por dia |
| Despertar noturno | ≤ 2/mês | 3-4/mês | ≥ 1/semana | Todas as noites |
| Limitação da atividade | Nenhuma | Minor | Alguma | Extrema |
| Função pulmonar | VEF1 > 80% | VEF1 > 80% | VEF1 60%–80% | VEF1 < 60% |
| Exacerbações que requerem corticosteroides sistémicos | 0–1/ano | ≥ 2/ano | ||
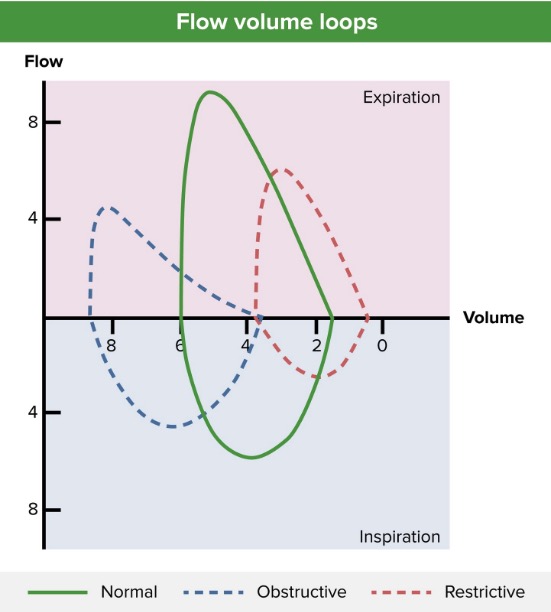
A curva débito-volume (linha azul) revela um padrão obstrutivo expiratório, diminuição do pico de fluxo expiratório (cerca de 4 L/s) e hiperinsuflação pulmonar (cerca de 4 L de volume residual e > 8 L após uma inspiração completa). Para comparação, são demonstrados um padrão normal (linha verde) e um padrão restritivo (linha vermelha).
Imagem por Lecturio.
Um indivíduo a usar o inalador para a asma (uma forma de administração de medicação inalada).
Imagem: “Adult Using an Asthma Inhaler (29251369035)” por National Institute of Allergy and Infectious Diseases (NIAID). Licença: CC BY 2.0O tratamento de emergência é utilizado numa exacerbação grave da asma (e não como resposta ao tratamento inicial em ambulatório)

Administration of inhaled medications through a nebulizer may be needed for emergent symptom relief.
Image: “Administering inhaled medication” by British Columbia Institute of Technology (BCIT). License: CC BY 4.0