A anemia Anemia Anemia is a condition in which individuals have low Hb levels, which can arise from various causes. Anemia is accompanied by a reduced number of RBCs and may manifest with fatigue, shortness of breath, pallor, and weakness. Subtypes are classified by the size of RBCs, chronicity, and etiology. Anemia: Overview and Types hemolítica autoimune (AHAI) é um tipo raro de anemia Anemia Anemia is a condition in which individuals have low Hb levels, which can arise from various causes. Anemia is accompanied by a reduced number of RBCs and may manifest with fatigue, shortness of breath, pallor, and weakness. Subtypes are classified by the size of RBCs, chronicity, and etiology. Anemia: Overview and Types hemolítica caracterizada pela produção de anticorpos contra os próprios eritrócitos, levando à sua destruição no baço e noutros tecidos reticuloendoteliais. A AHAI é geralmente classificada como quente ou fria, dependendo da reatividade térmica dos autoanticorpos. A etiologia é diversa e inclui infeções, doenças autoimunes, distúrbios linfoproliferativos e certos fármacos. O diagnóstico é baseado na evidência laboratorial de hemólise ( LDH LDH Osteosarcoma elevada, bilirrubina indireta aumentada, haptoglobina reduzida) associada a um teste de antiglobulina direto (TAD) positivo ou teste de Coombs. O tratamento envolve cuidados de suporte, eliminação do agente desencadeante, uso de corticóides e agentes imunossupressores. A esplenectomia é a opção terapêutica em casos refratários.
Last updated: Dec 15, 2025
A anemia Anemia Anemia is a condition in which individuals have low Hb levels, which can arise from various causes. Anemia is accompanied by a reduced number of RBCs and may manifest with fatigue, shortness of breath, pallor, and weakness. Subtypes are classified by the size of RBCs, chronicity, and etiology. Anemia: Overview and Types hemolítica autoimune (AHAI) define-se como a hemólise ou destruição prematura dos eritrócitos devido à presença de autoanticorpos. Existem 2 categorias de AHAI com base na reatividade térmica dos autoanticorpos:
AHAI quente:
Fria AHAI:
AHAI tipo misto:
| Tipo | Causa específica | |
|---|---|---|
| Primária | Idiopática | |
| Secundárias | Infeção vírica | VIH |
| Outra doença/condição |
|
|
| Fármacos |
|
|
| Tipo | Causa específica | |
|---|---|---|
| Primária | Doença primária por aglutinina fria (CAD) | |
| Secundárias | Infeção vírica |
|
| Infeção bacteriana |
|
|
| Outras condições |
|
|
| Fármacos | Lenalidomida (raro) | |
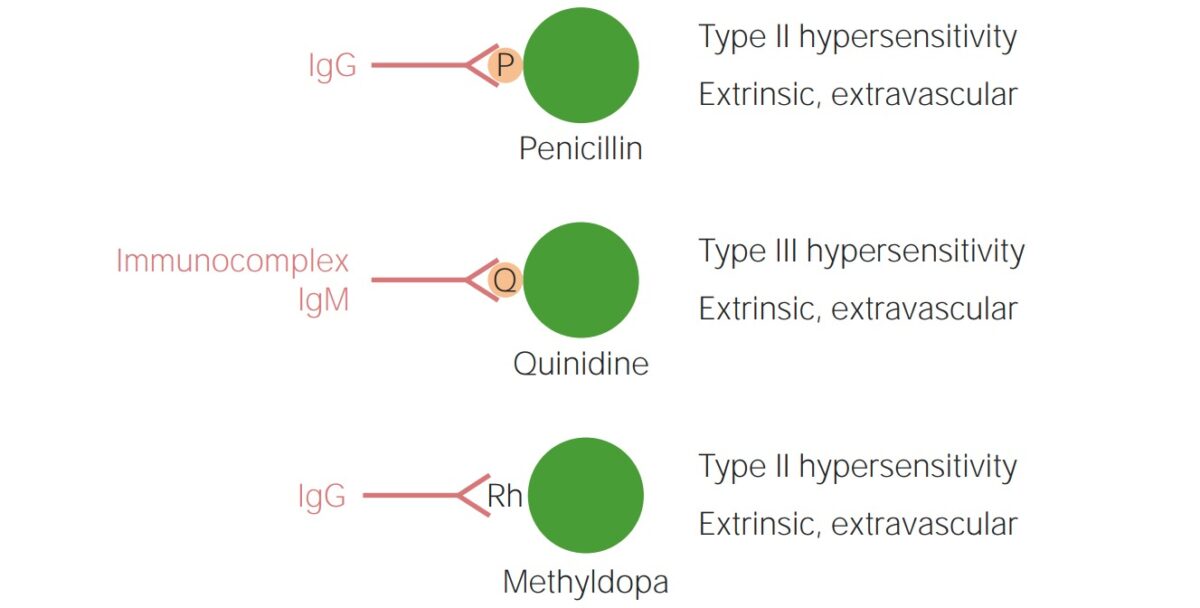
Anemia hemolítica autoimune induzida por fármacos (AHAI):
Os fármacos podem causar AHAI por:
Em cima: Ligação a proteínas específicas de um fármaco que permanecem na superfície dos eritrócitos e são reconhecidas como novos antigénios pela IgG (penicilina)
Meio: Ativação do complemento induzida por imunocomplexos formados por um fármaco (quinidina)
Em baixo: Alteração da molécula do fator Rhesus (Rh) ou de um componente da membrana celular por um fármaco, tornando-o imunogénico para IgG mesmo após a descontinuação do fármaco (metildopa)
Autoanticorpos sensíveis ao frio reagem mais MAIS Androgen Insensitivity Syndrome fortemente a 0–4℃.
Fria AHAI:
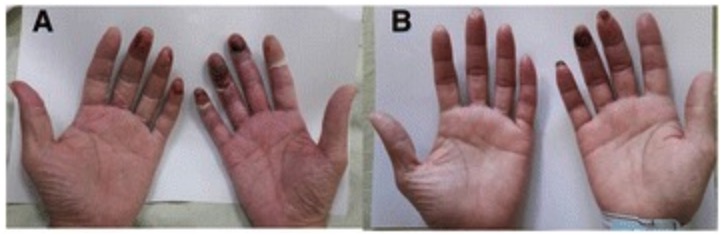
Acrocianose das mãos:
Acrocianose com gangrena (A) e resolução da acrocianose (B)
O diagnóstico é feito com evidência de hemólise e TAD positivo.
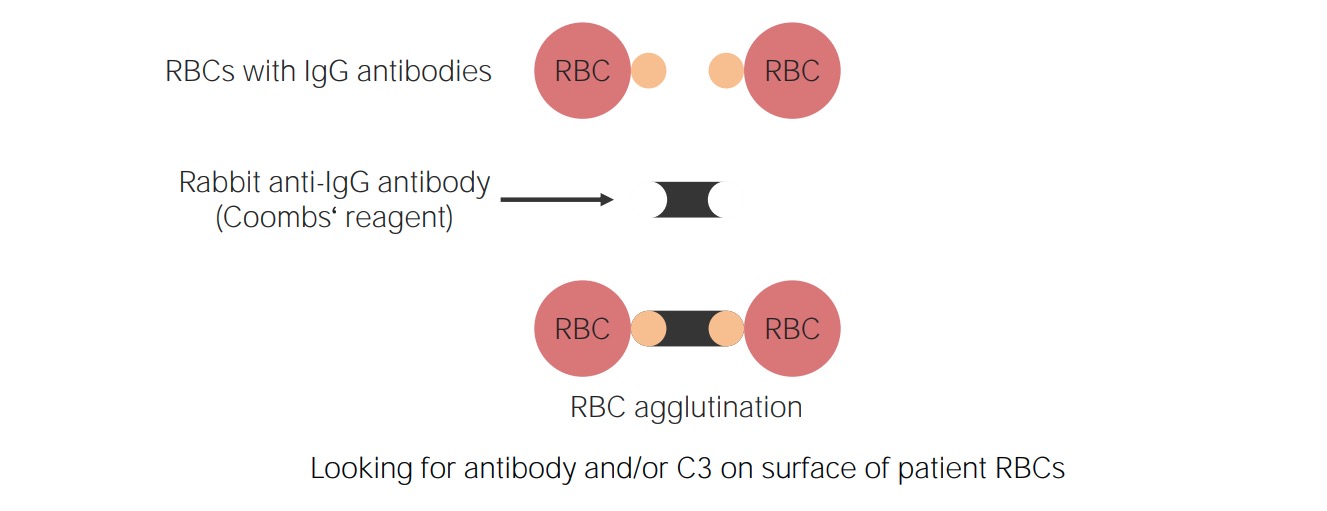
Princípio do teste Coombs direto:
Reagente de imunoglobulina anti-humana (dirigida contra imunoglobulinas, especificamente IgG, e um fragmento de C3 do complemento (C3d)) são adicionados à amostra de sangue. Os anticorpos reagentes vão ligar-se e aglutinar os eritrócitos se eles já tiverem IgG de superfície e/ou C3d.
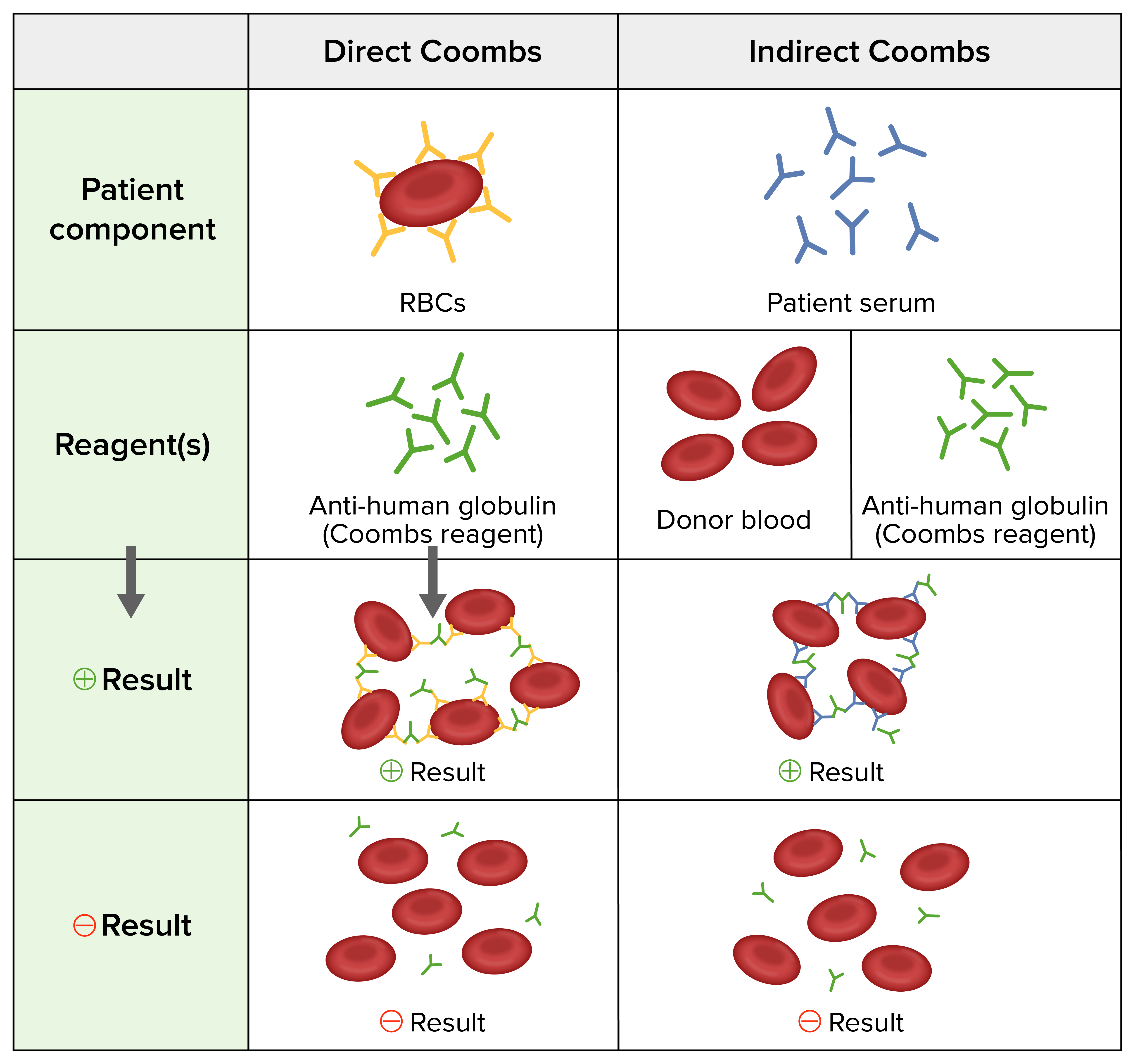
Testes de Coobs direto e indireto:
Teste de Coombs direto: Anticorpos anti-humano são adicionados aos eritrócitos do indivíduo após lavagem.
Teste de Coombs indireto: Eritrócitos de dador e anticorpos anti-humano são adicionados ao plasma do indivíduo.
Resultado positivo: aglutinação de eritrócitos
Resultado negativo: ausência de aglutinação de eritrócitos
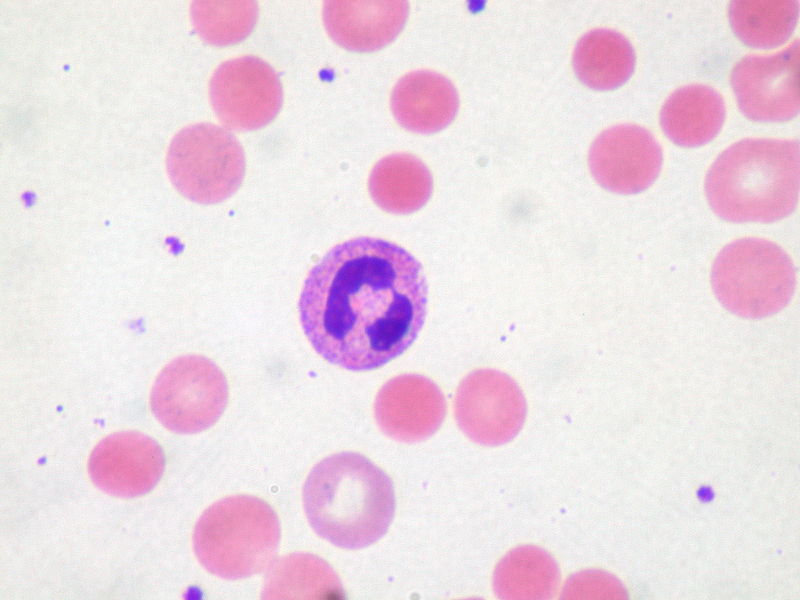
Esfregaço de sangue periférico:
Os esferócitos são pequenos eritrócitos redondos causadas por fagocitose parcial de sua membrana por fagócitos no baço (induzida por antigénios ligados à membrana).
AHAI quente:
Fria AHAI: