A amenorreia primária corresponde à ausência de menstruação numa rapariga até aos 15 anos, na presença de caracteres sexuais secundários normais. A etiologia pode ter origem em patologias do eixo hipotálamo-hipófise-ovário (HPO, pela sigla em inglês), bem como em alterações anatómicas do útero ou vagina. Por vezes, outras endocrinopatias interferem o suficiente com as hormonas sexuais para suprimir a menstruação. Para o diagnóstico diferencial é importante avaliar se a doente apresenta desenvolvimento mamário (significa que existe exposição a estrogénios produzidos por ovários funcionantes), a presença ou ausência de útero (indicando uma potencial alteração genética) e se os níveis de hormona folículo-estimulante (FSH, pela sigla em inglês) estão elevados, diminuídos ou normais (o que fornece informações sobre o eixo HPO). O tratamento inclui corrigir o problema hormonal ou anatómico subjacente, providenciar terapia de reposição hormonal (TRH), abordar possíveis implicações na fertilidade e psicoterapia.
Última atualização: Mar 21, 2025
A amenorreia primária é definida como:
Para que uma rapariga tenha a sua primeira menstruação é necessário que as hormonas do eixo hipotálamo-hipófise-ovário (HPO, pela sigla em inglês) e a anatomia relevante estejam presentes e funcionantes.
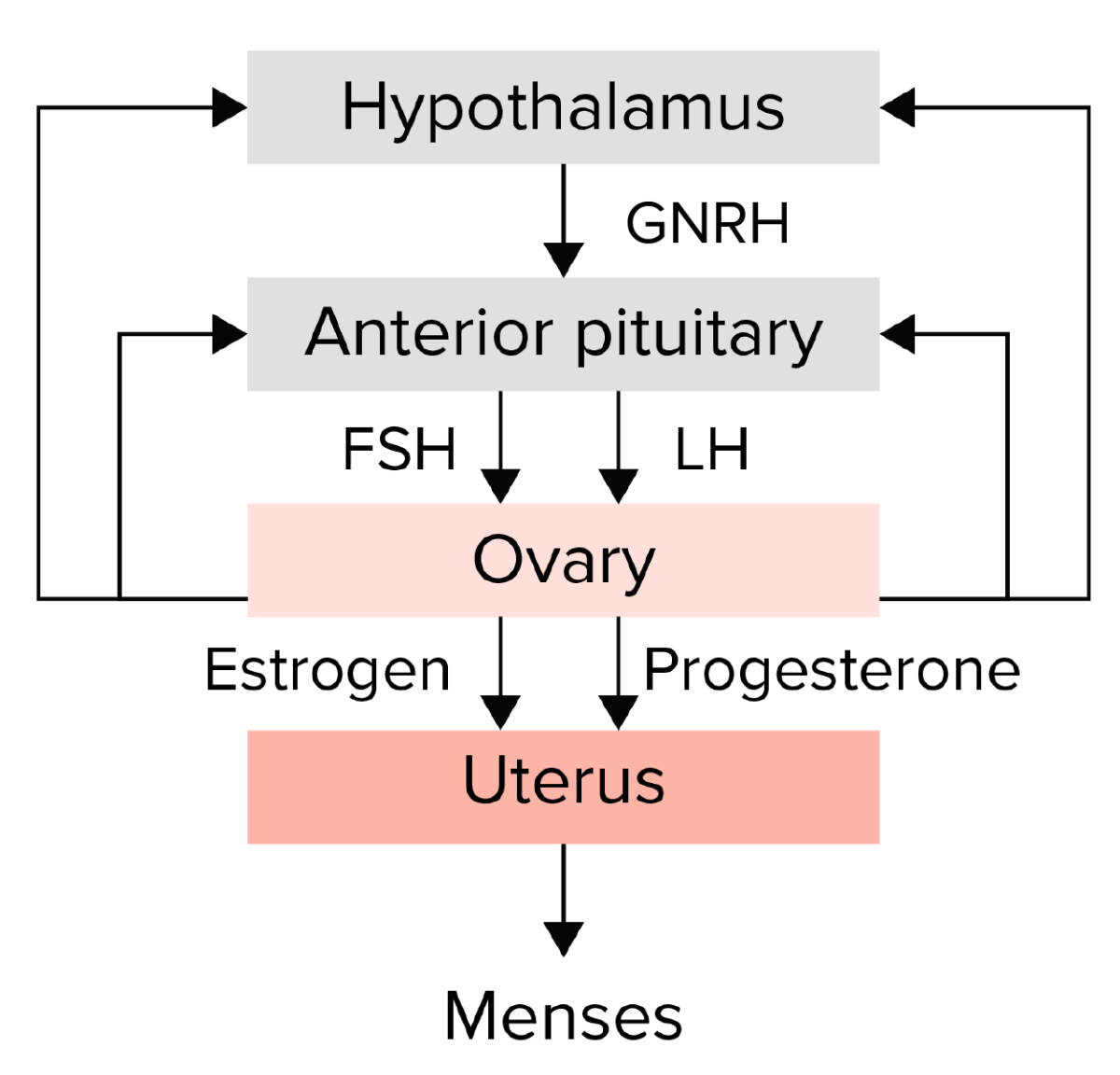
Resumo do eixo hipotálamo-hipófise-ovário:
O hipotálamo secreta a hormona libertadora de gonadotrofinas (GNRH, pela sigla em inglês), que estimula a hipófise anterior a libertar as gonadotrofinas: hormona folículo-estimulante (FSH, pela sigla em inglês) e a hormona luteinizante (LH, pela sigla em inglês). As gonadotrofinas estimulam o ovário a produzir estrogénio e progesterona, que, por sua vez, levam ao crescimento e maturação endometrial. Qualquer alteração neste eixo pode levar a amenorreia.
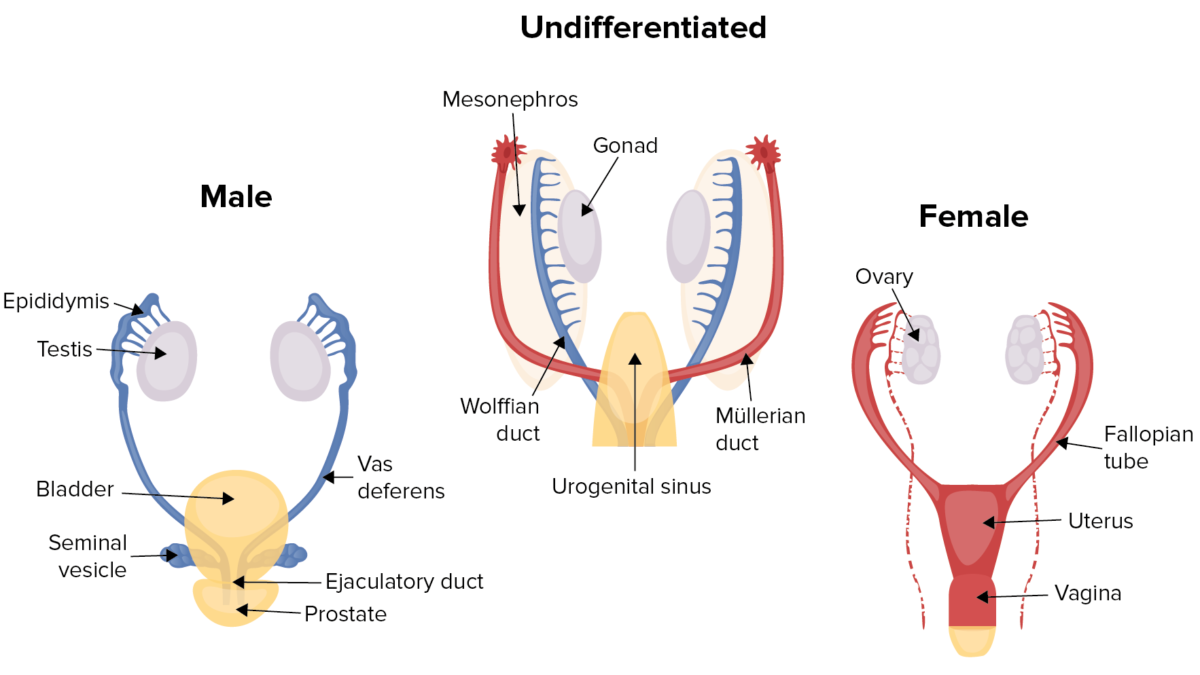
Diferenciação de género humana:
Os fetos do sexo masculino e feminino têm um desenvolvimento semelhante durante as primeiras 6 semanas, desenvolvendo simultaneamente os ductos de Wolff (masculino) e de Müller (feminino). A presença ou ausência do gene SRY faz com que as gónadas se desenvolvam em testículos ou ovários.
Começar por avaliar 4 coisas:
O tratamento depende da etiologia e geralmente visa corrigir o problema hormonal ou anatómico subjacente.