A Acalásia é o distúrbio da motilidade esofágica que se desenvolve a partir da degeneração do plexo mioentérico. Esta doença resulta no comprometimento do relaxamento do esfíncter esofágico inferior e ausência de peristaltismo esofágico normal. Os doentes geralmente apresentam disfagia para sólidos e líquidos, assim como regurgitação. O diagnóstico é estabelecido através de uma manometria de alta resolução. Para descartar malignidade como causa da acalásia, deve ser realizada uma endoscopia digestiva alta. O estudo baritado ajuda a avaliar a morfologia esofágica. As opções de tratamento incluem a dilatação por balão pneumático, a miotomia cirúrgica e a injeção de toxina botulínica. A escolha do tratamento depende do tipo de acalásia e do risco cirúrgico. O tratamento farmacológico está disponível para aqueles nos quais a intervenção inicial falha; no entanto, fornecem o menor benefício.
Last updated: Dec 15, 2025
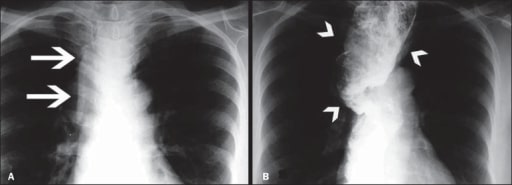
Imagem de megaesófago (perda da motilidade esofágica e dilatação esofágica difusa)
A: Radiografia póstero-anterior que mostra alargamento do mediastino superior (setas)
B: Estudo baritado demonstrando um esófago dilatado e tortuoso (pontas de seta)
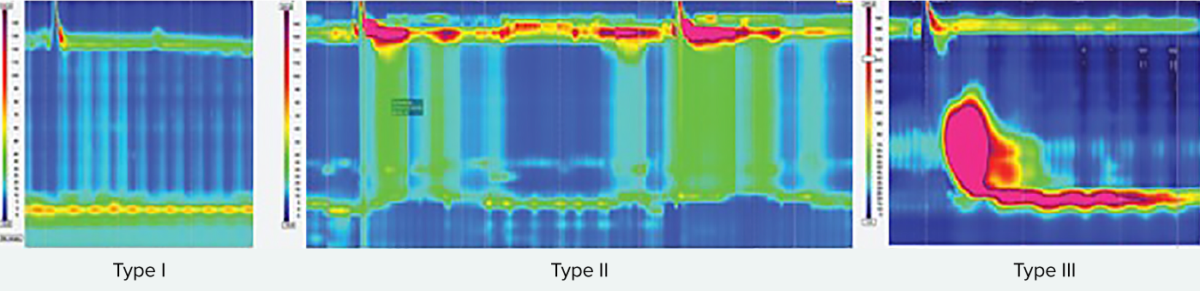
Tipos de acalásia
Todos os tipos apresentam comprometimento do relaxamento da junção esofagogástrica.
Tipo I: ao deglutir, o esfíncter esofágico superior relaxou, mas seguem-se contrações 100% falhadas e nenhuma pressurização esofágica (peristaltismo ausente).
O tipo II apresenta pressurização panesofágica em pelo menos 20% das deglutições.
O tipo III é definido pela presença de fragmentos preservados de peristaltismo distal ou contrações prematuras em pelo menos 20% das deglutições (espástica).
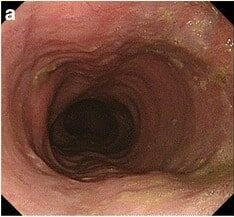
Esta endoscopia digestiva alta mostra um esófago dilatado com resíduos alimentares num doente com acalásia.
Imagem: “Gastrointestinal endoscopy findings” da US National Library of Medicine. Licença: CC BY 4.0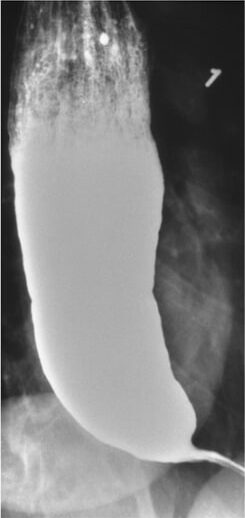
Acalásia num estudo radiográfico com bário: o estreitamento é observado no esófago distal (“bico de pássaro”) devido ao relaxamento inadequado do esfíncter esofágico inferior.
Imagem: “Barium swallow” do Department of Internal Medicine, Nashville, TN, USA. Licença: CC BY 4.0