La acalasia es un trastorno de la motilidad esofágica que se debe a la degeneración del plexo mientérico; provoca un fallo en la relajación del esfínter esofágico inferior y una falta de peristaltismo esofágico normal. Los pacientes suelen presentar disfagia a sólidos y líquidos, junto con regurgitación. El diagnóstico se establece mediante manometría de alta resolución. Se realiza una endoscopia digestiva alta para descartar la malignidad como causa. El estudio de trago de bario ayuda a evaluar la morfología esofágica. Las opciones de tratamiento incluyen la dilatación neumática con balón, la miotomía quirúrgica y la inyección de toxina botulínica. La elección del tratamiento depende del tipo de acalasia y del riesgo quirúrgico. Se dispone de medicación para quienes fracasan en la intervención inicial, pero son los que menos beneficios aportan.
Última actualización: Dic 21, 2023
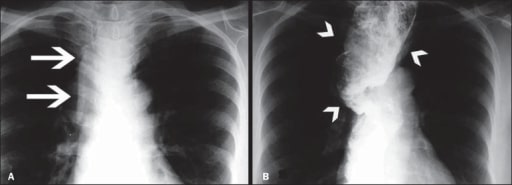
Imagen de megaesófago (pérdida de motilidad esofágica y dilatación esofágica difusa)
A: Radiografía posteroanterior que muestra el ensanchamiento del mediastino superior (flechas)
B: Estudio de deglución de bario que demuestra un esófago dilatado y tortuoso (cabezas de flecha)
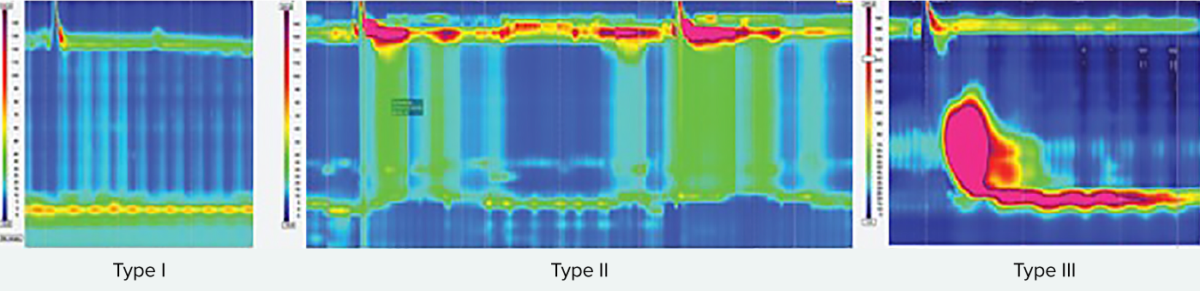
Tipos de acalasia
Todos los tipos muestran una alteración de la relajación de la unión esofagogástrica.
Tipo I: Al tragar, el esfínter esofágico superior se relaja, pero le siguen un 100% de contracciones fallidas y no hay presurización esofágica (ausencia de peristalsis).
Tipo II presenta una presurización panesofágica en al menos el 20% de las degluciones.
Tipo III se define por la presencia de fragmentos conservados de peristaltismo distal o de contracciones prematuras en al menos el 20% de las degluciones (espásticas).
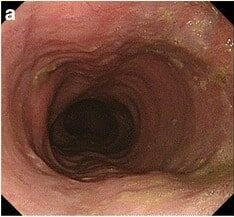
La esofagogastroduodenoscopia muestra un esófago dilatado con restos de comida en un paciente que presenta acalasia
Imagen: «Gastrointestinal endoscopy findings» por US National Library of Medicine. Licencia: CC BY 4.0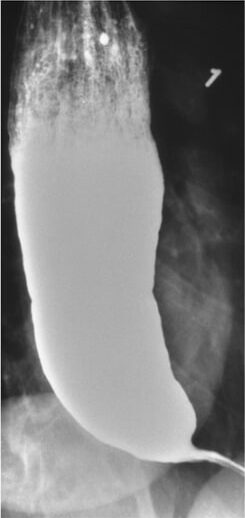
Acalasia en un estudio de deglución de bario: Se observa un estrechamiento en el esófago distal («pico de pájaro») debido a una relajación inadecuada del esfínter esofágico inferior.
Imagen: «Barium swallow» por Department of Internal Medicine, Nashville, TN, USA. Licencia: CC BY 4.0