As abrasões, as erosões e as úlceras da córnea são classificadas como defeitos epiteliais da córnea. Estes defeitos são distinguidas segundo o nível de profundidade: as abrasões estão limitadas à camada epitelial da córnea, as erosões envolvem o epitélio e a membrana basal da córnea e as úlceras estendem-se até ao estroma subjacente. Os defeitos da córnea são causados frequentemente por corpos estranhos, causas espontâneas como distrofia epitelial da córnea ou infeções. Estas entidades são diagnosticadas com uma anamnese e um exame físico adequados. O exame da lâmpada de fenda é o exame usado para confirmação de diagnóstico. O tratamento inclui o uso de lubrificantes tópicos, analgésicos, antibióticos e um penso oclusivo. Pequenos procedimentos cirúrgicos são usados no tratamento das erosões. As complicações incluem infeções, perda de visão, perfuração e astigmatismo irregular.
Última atualização: Feb 17, 2023
A córnea é uma componente transparente e avascular do olho que cobre a íris, a câmara anterior e a pupila. As camadas da córnea incluem:
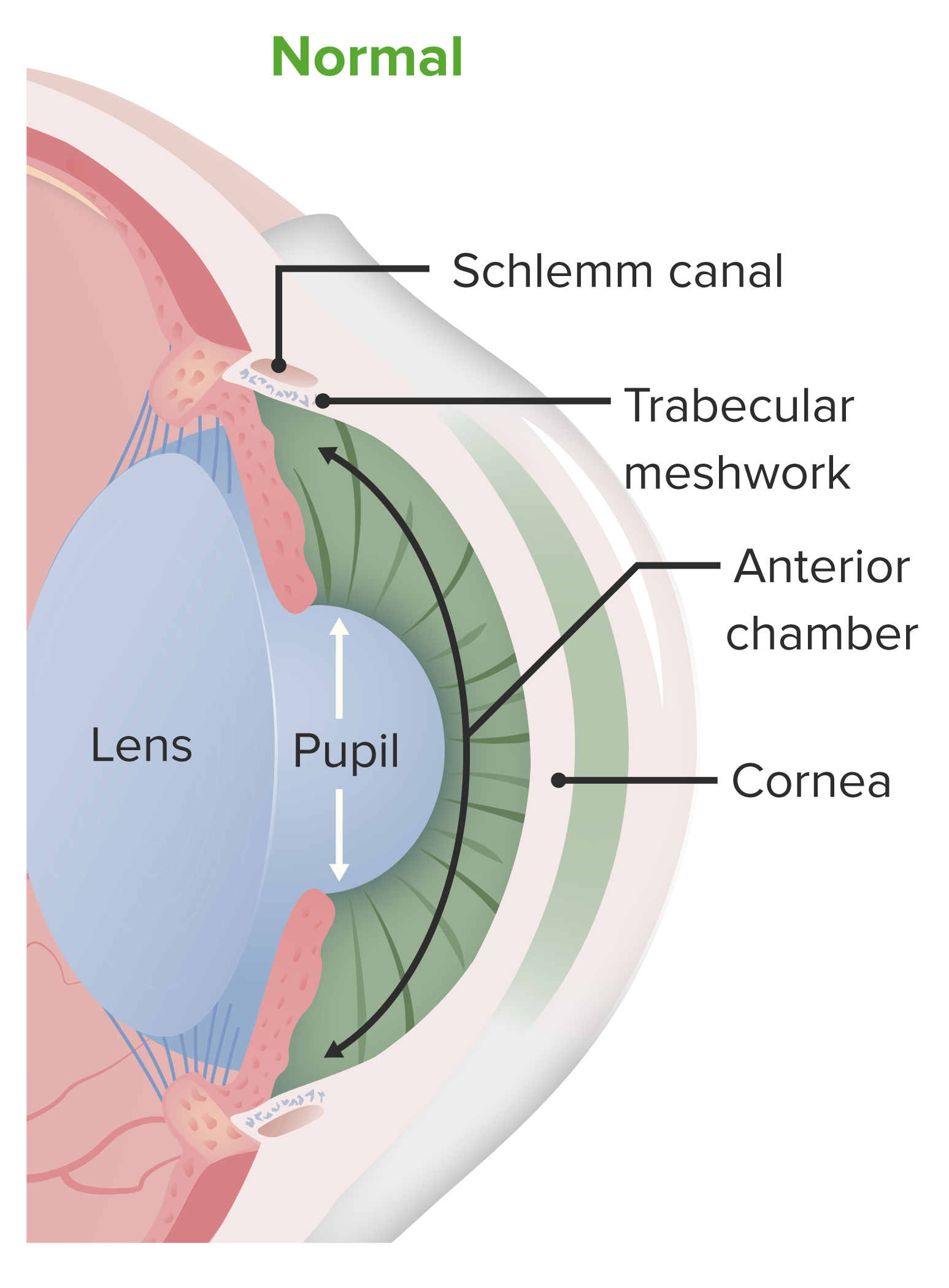
Anatomia do segmento anterior do olho:
A córnea é parte da camada fibrosa do olho e sobrepõe-se à câmara anterior. É uma estrutura protetora e contribui para a refração inicial da luz que entra no olho.
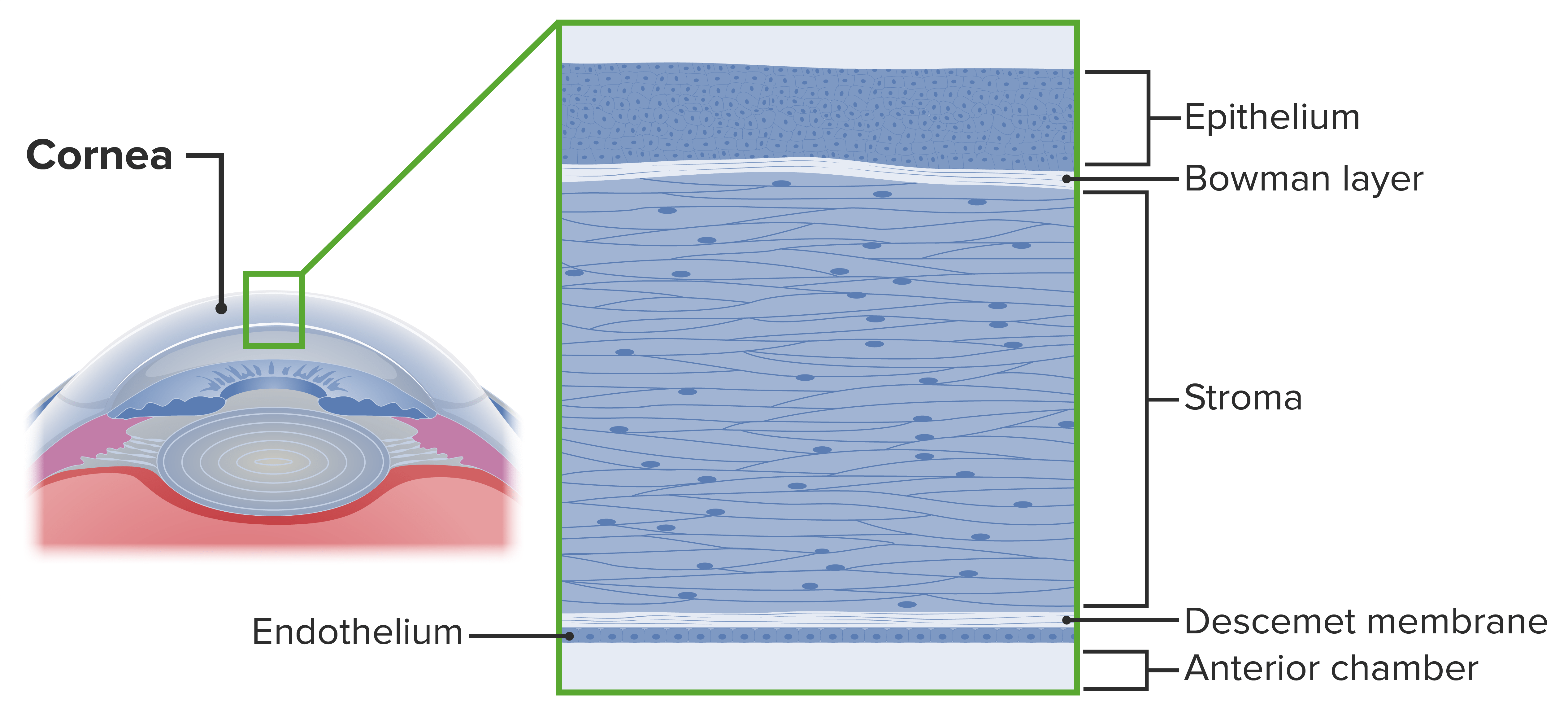
Camadas da córnea
Imagem por Lecturio.Defeitos epiteliais da córnea são condições que perturbam a integridade estrutural da córnea. As abrasões, as erosões e as úlceras da córnea são defeitos no epitélio da córnea sendo distinguidas segundo a profundidade de envolvimento das camadas da mesma:
Abrasões da córnea:
Erosões da córnea:
Úlceras da córnea:
Os fatores de risco para úlcera da córnea incluem:
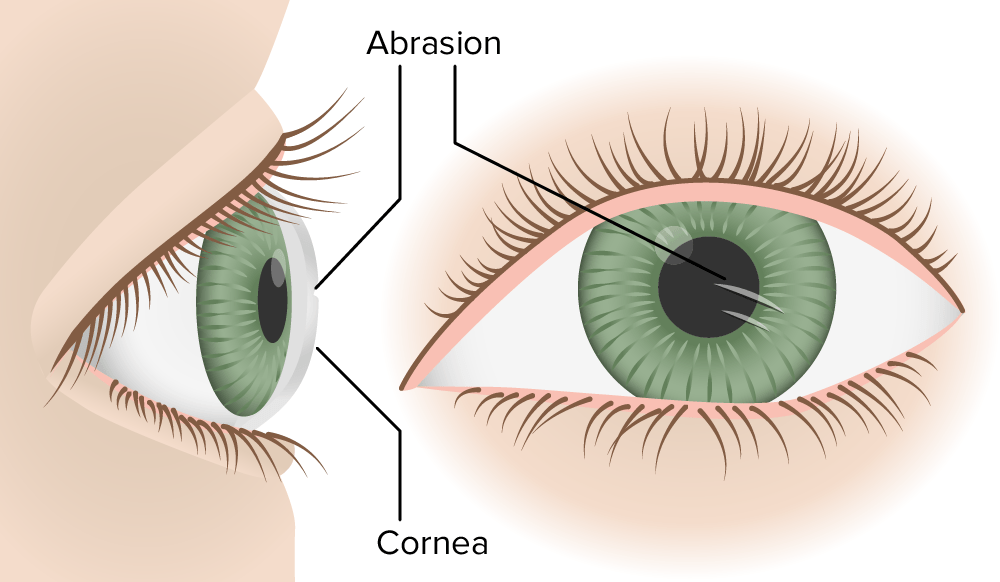
Abrasão da córnea
Imagem por Lecturio.Abrasões e erosões da córnea:
Úlceras da córnea:
Os indivíduos geralmente têm história conhecida de traumatismo do globo ocular, seja por corpo estranho ou dedo.
Além dos sinais e sintomas acima:
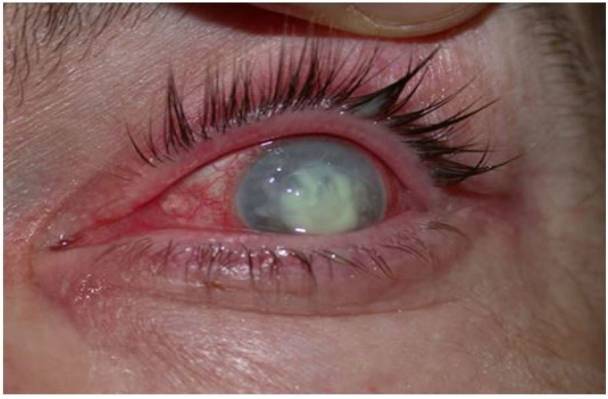
Um caso de úlcera de córnea
Imagem: “Corneal ulcer” por Pearson A. License: CC BY 4.0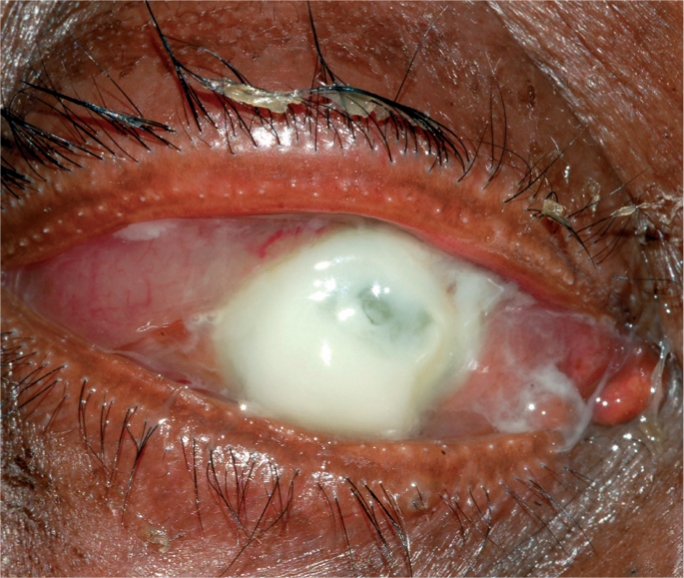
Caso grave de úlcera de córnea supurativa
Imagem: “A severe bacterial ulcer caused by Pseudomonas sp.” por Srinivasan M. License: CC BY 2.0História e exame oftálmico:
Exame com lâmpada de fenda:
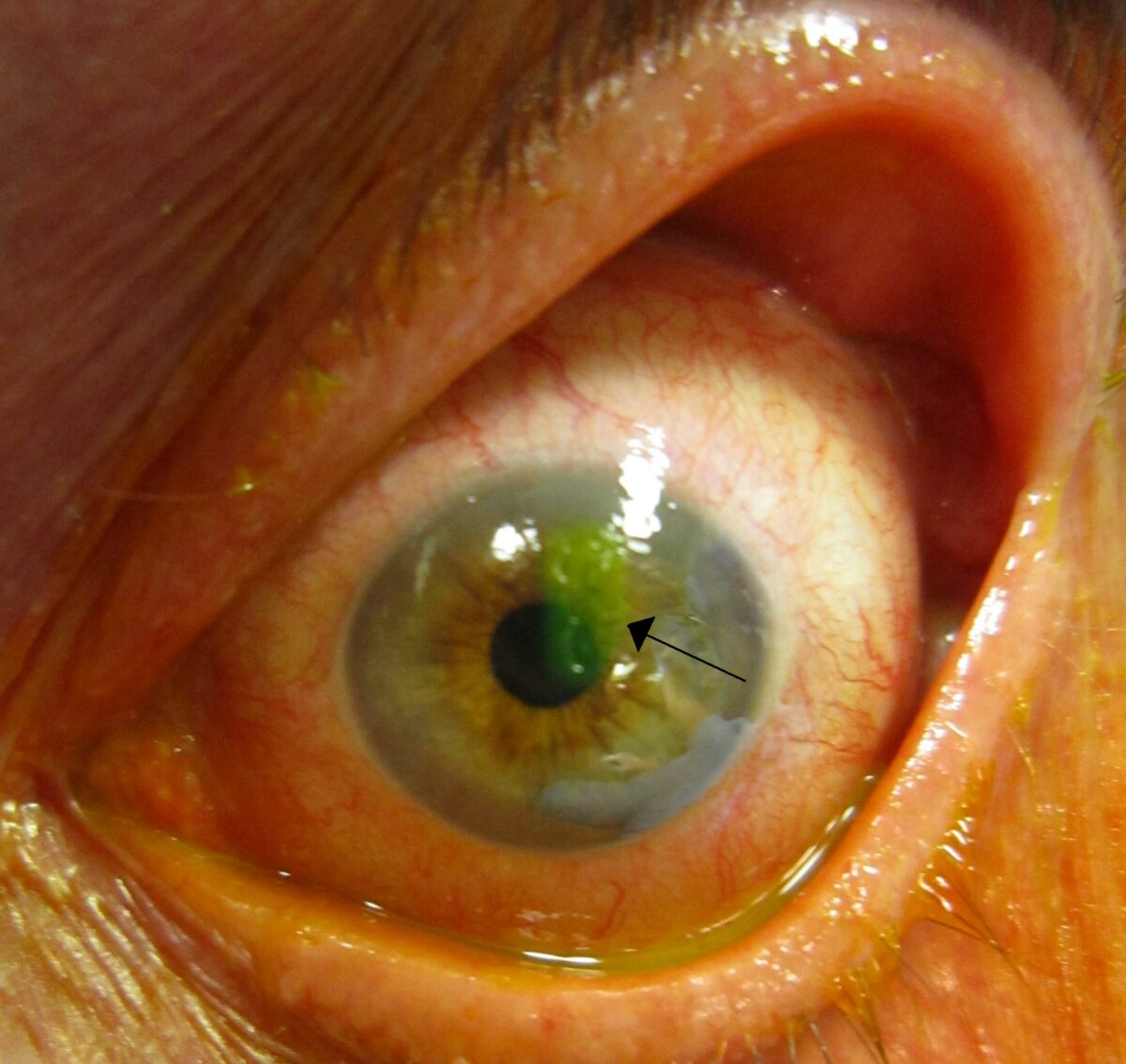
Uma abrasão da córnea após a coloração com fluoresceína (seta)
Imagem: “A corneal abrasion after staining with florescine” por James Heilman. Licença: CC BY-SA 3.0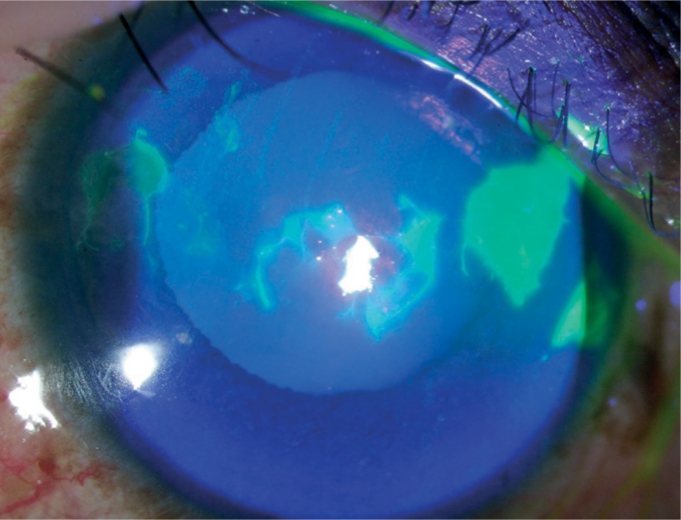
Coloração com fluoresceína:
Áreas coradas de verde brilhante que representam defeitos epiteliais
Imagem: “Fluorescein staining” por Upadhyay M.P et al. Licença: CC BY 2.0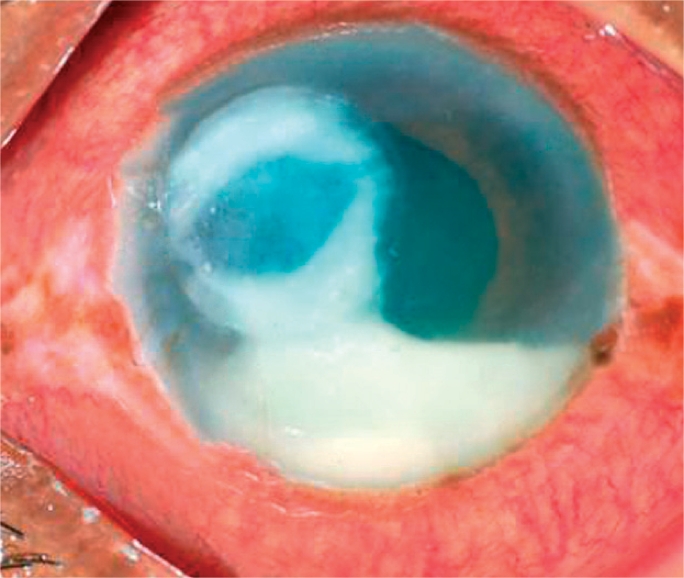
Úlcera bacteriana da córnea, com hipópio visto na câmara anterior
Imagem: “A bacterial ulcer. The eye is very red and inflamed. Note the ring infiltrate in the cornea and a large hypopyon in the anterior chamber” por Srinivasan M. License: CC BY 2.0