Um abcesso é uma coleção de pus na derme ou tecido subcutâneo. Os abcessos são uma das infeções de pele e tecidos moles mais comumente encontradas. Embora possam ocorrer espontaneamente, existem fatores predisponentes como escoriações e punções que são frequentemente identificados. Um paciente com um abcesso cutâneo geralmente apresenta-se com uma massa localizada, flutuante e desconfortável com aparência vermelha e quente. A incisão e drenagem são a base do tratamento, mas os antibióticos podem ser usados dependendo do tamanho do abcesso, bem como dos fatores de risco do paciente para evolução para infeção grave.
Última atualização: Jun 14, 2022
O abcesso nos tecidos moles é uma coleção de pus na derme ou tecido subcutâneo.
Agentes precipitantes:
Fatores de risco:
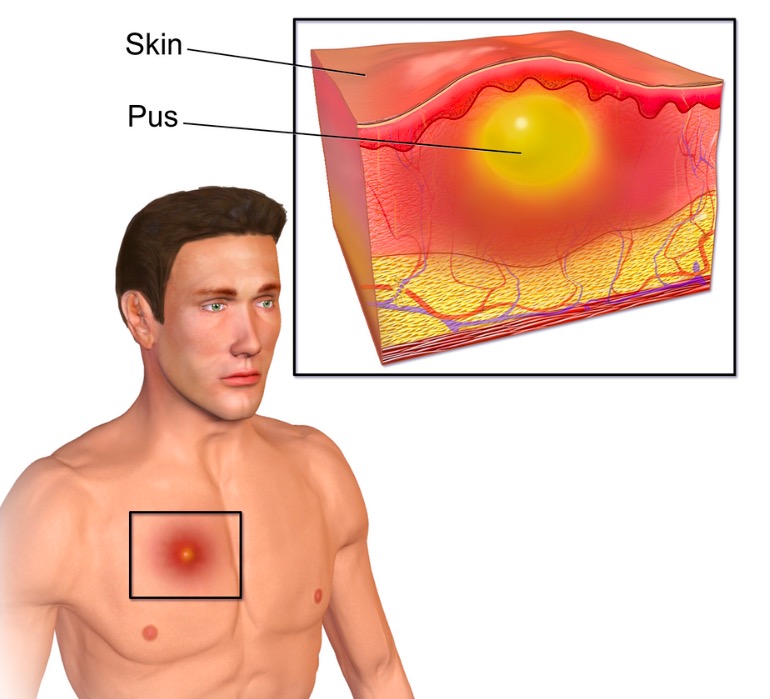
Ilustração de um abcesso cutâneo
Imagem : “Abscess” por BruceBlaus. Licença: CC BY 3.0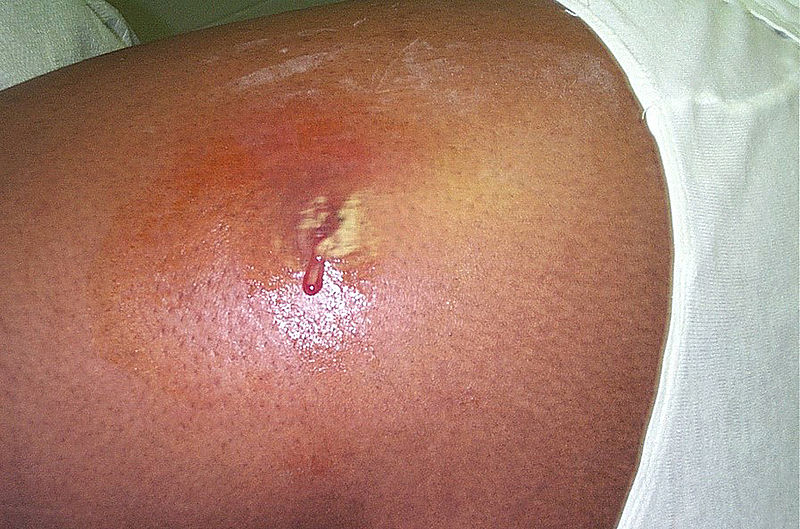
Abcesso cutâneo localizado no anca com alguma drenagem purulenta espontânea
Imagem : “Cutaneous abscess MRSA” por CDC/Bruno Coignard, MD Licença: Domínio PúblicoOs abcessos nos tecidos moles são geralmente diagnosticados com base no exame físico e na história clínica.