El síndrome de Sjögren es una afección inflamatoria autoinmune en la que los linfocitos infiltran los tejidos glandulares, como las glándulas salivales y lagrimales, lo que da como resultado una disminución de la producción de lágrimas y saliva. La enfermedad afecta principalmente a mujeres de mediana edad y está asociada a otras enfermedades autoinmunes. Los pacientes pueden experimentar síntomas y complicaciones relacionadas con ojos y boca secos. Existe una amplia gama de manifestaciones extraglandulares, incluyendo el fenómeno de Raynaud, la neuropatía y la vasculitis cutánea. Los pacientes también tienen un mayor riesgo de desarrollar linfoma no Hodgkin. El diagnóstico se basa en la presencia de síntomas y se válida mediante el examen clínico, estudios serológicos y biopsia de glándulas salivales. Se necesita un enfoque multidisciplinario para el tratamiento de estos pacientes. Dicho tratamiento se enfoca en el alivio sintomático, reservando la terapia inmunosupresora para los síntomas graves.
Última actualización: May 7, 2025
El síndrome de Sjögren, también conocido como síndrome sicca, es una condición autoinmune e inflamatoria crónica que conduce a una disminución de la función de las glándulas lagrimales y salivales, lo que provoca sequedad en los ojos (xeroftalmía) y en la boca (xerostomía).
Síndrome de Sjögren primario:
Síndrome de Sjögren secundario:
Se presenta en asociación con otra enfermedad autoinmune:
El mecanismo general en el síndrome de Sjögren no está claro:
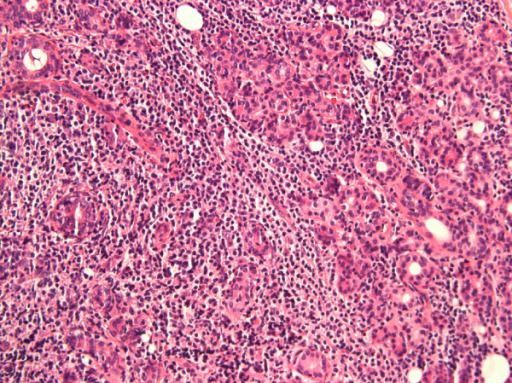
Infiltración linfocítica de la glándula parótida en un paciente con síndrome de Sjögren
Imagen: “Anti-salivary gland protein 1 antibodies in two patients with Sjogren’s syndrome: Two case reports” por Vishwanath S, Shen L, Suresh L, Ambrus JL. Licencia: CC BY 2.0.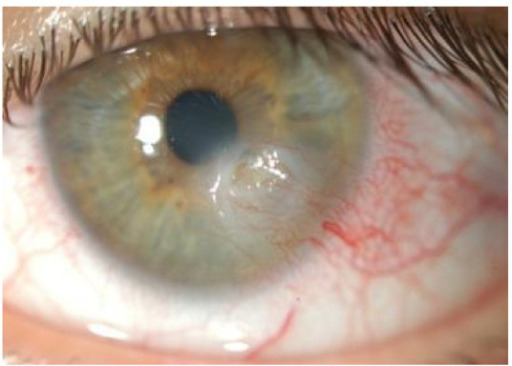
Queratoconjuntivitis sicca con ulceración corneal en paciente con síndrome de Sjögren
Imagen:“Novel aspects of Sjögren’s syndrome in 2012” por Tincani A, Andreoli L, Cavazzana I, Doria A, Favero M, Fenini MG, Franceschini F, Lojacono A, Nascimbeni G, Santoro A, Semeraro F, Toniati P, Shoenfeld Y Licencia: CC BY 2.0.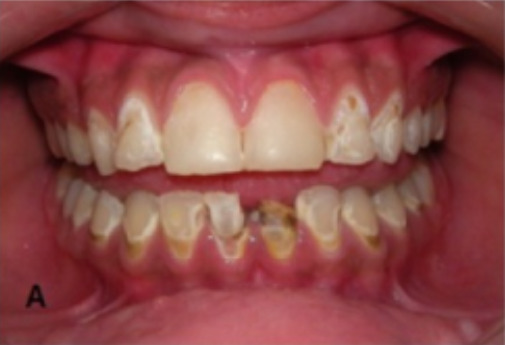
Caries dentales en un paciente con síndrome de Sjögren secundario
Imagen: “Oral Rehabilitation and Management for Secondary Sjögren’s Syndrome in a Child” por Case Reports in Dentistry. Licencia: CC BY 4.0, editada por Lecturio.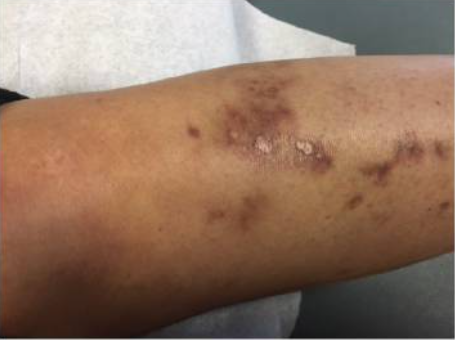
Cambios vasculíticos en la piel y ulceración observados en un paciente con síndrome de Sjögren
Imagen: “Skin Findings in a Patient with Sjogren’s Syndrome” por Case Reports in Rheumatology. Licencia: CC BY 4.0, editada por Lecturio.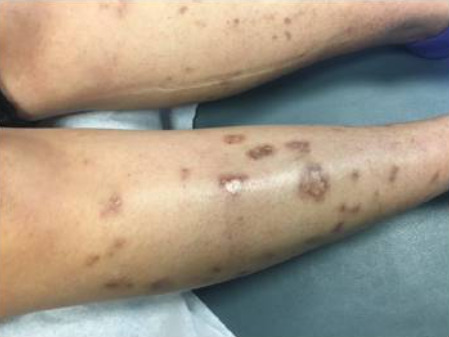
Cambios vasculíticos en la piel y ulceración observados en un paciente con síndrome de Sjögren
Imagen: “Skin Findings in a Patient with Sjogren’s Syndrome” por Case Reports in Rheumatology. Licencia: CC BY 4.0, editada por Lecturio.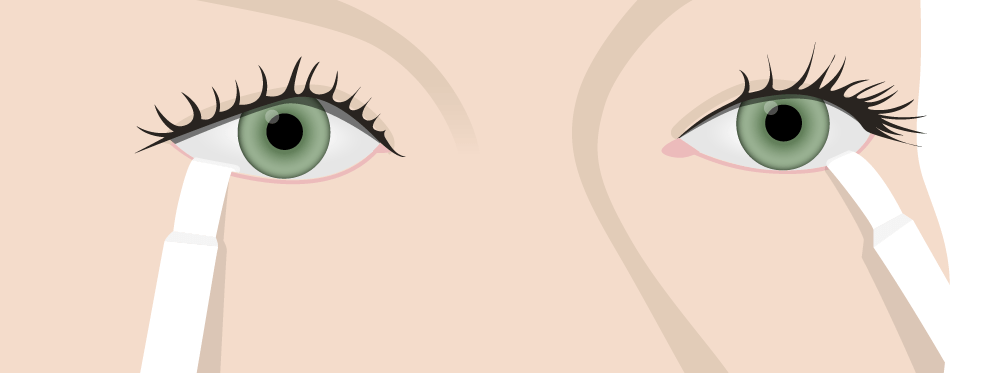
Prueba de Schirmer para la producción de lágrimas:
Para evaluar el síndrome de Sjögren, se colocan tiras reactivas en el párpado inferior y se mide el grado de humedad después de 5 minutos.
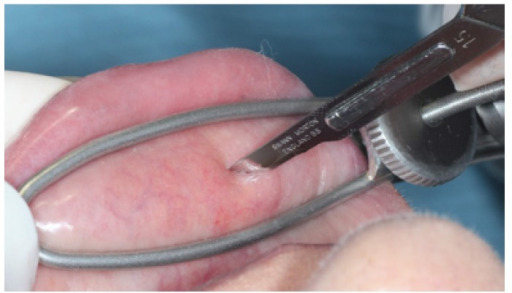
Biopsia de una glándula salival menor en el labio de un paciente
Tal biopsia se puede hacer como parte de la evaluación de síndrome de Sjögren.
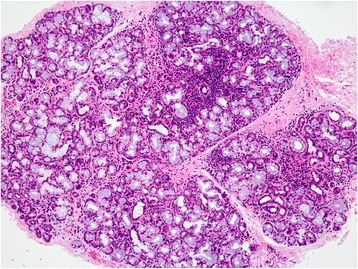
Hallazgos histológicos de una glándula salival menor en un paciente con síndrome de Sjögren
Se observa agregación linfocítica focal en toda la glándula con atrofia glandular leve.
Se han propuesto varios criterios para ayudar en el diagnóstico de síndrome de Sjögren. Lo siguiente es del American-European Consensus Group (requiere 4 de 6 criterios, incluyendo una biopsia o autoanticuerpos positivos):
El diagnóstico diferencial del síndrome de Sjögren incluye otras patologías basadas en los síntomas de presentación, así como otros trastornos autoinmunes: