A síndrome nefrótica é caracterizada por proteinúria grave, hipoalbuminemia e edema periférico. Em contraste, as síndromes nefríticas apresentam hematúria, perda variável da função renal e hipertensão, embora exista às vezes sobreposição de > 1 doença glomerular no mesmo indivíduo. As etiologias primárias da síndrome nefrótica são a doença de lesões mínimas, a nefropatia membranosa e a glomeruloesclerose segmentar focal. A apresentação clínica da síndrome nefrótica inclui proteinúria (> 3,5 g/dia), hipoalbuminemia (< 3 g/dL) e edema periférico. Outros achados clínicos frequentemente observados são hiperlipidemia e doença trombótica. O diagnóstico é sugerido pelos achados clínicos e a biópsia renal é necessária na maioria dos casos. O tratamento varia com a etiologia e geralmente envolve glicocorticoides ou outros fármacos imunossupressores.
Última atualização: Jul 11, 2023
A síndrome nefrótica é caracterizada por proteinúria intensa (> 3,5 g/dia), albumina sérica baixa (< 3 g/dL) e edema periférico.
O principal alvo de lesão em doenças que causam síndrome nefrótica primária é o podócito. O aumento da filtração através da parede capilar glomerular resulta em proteinúria.
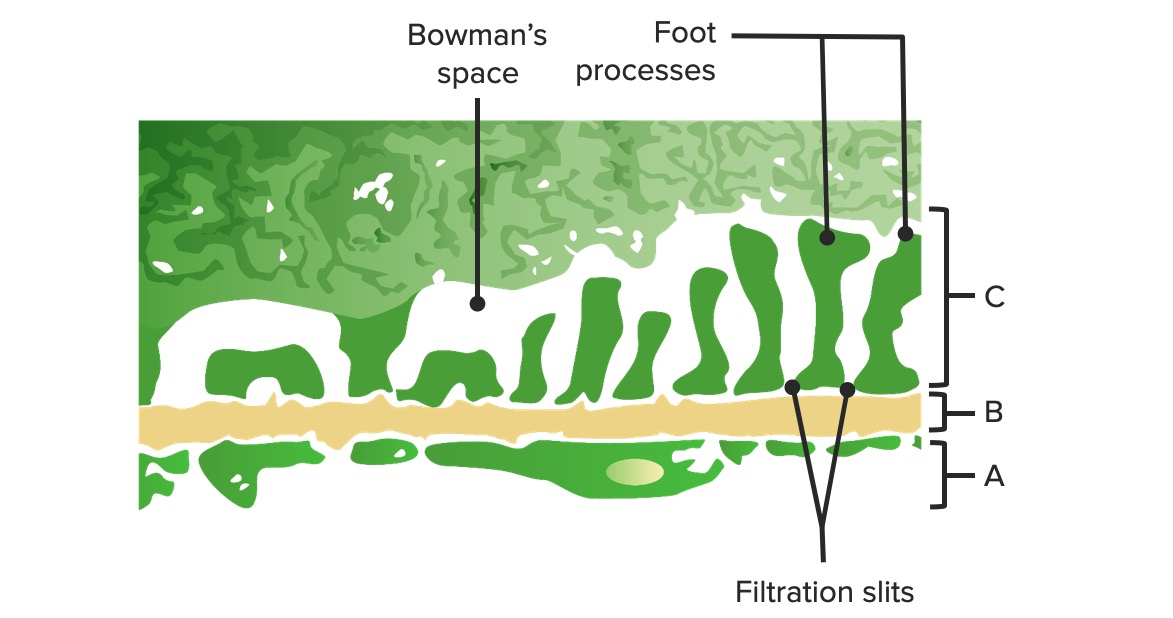
Diagrama da barreira glomerular:
A: Endotélio fenestrado dos capilares glomerulares
B: Membrana basal
C: Camada epitelial a demonstrar os processos podocitários e as proteínas estruturais criando o diafragma em fenda
As etiologias primárias são mais propensas a apresentar os achados clássicos da síndrome nefrótica (proteinúria, edema, hipoalbuminemia), enquanto que as causas secundárias são mais propensas a apresentar apenas proteinúria na faixa nefrótica. O diagnóstico é feito pela história clínica e apresentação, grau de proteinúria e achados na biópsia.
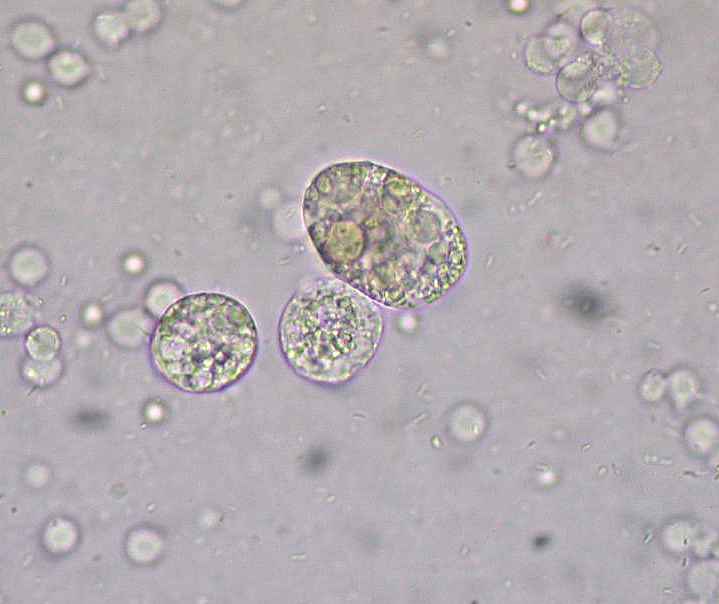
Síndrome nefrótica: corpos gordurosos ovais na microscopia da urina
Imagem: “Unidentified structures in urine” por Ed Uthman. Licença: CC BY 2.0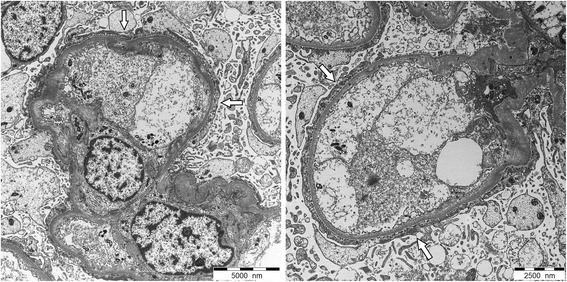
Microscopia eletrónica mostra ansas capilares glomerulares com achados de doença de lesões mínimas:
Podócitos com apagamento extenso e difuso dos processos podocitários (setas brancas) e transformação microvilosa
Sem depósitos eletrodensos
Espessura da membrana basal glomerular normal.
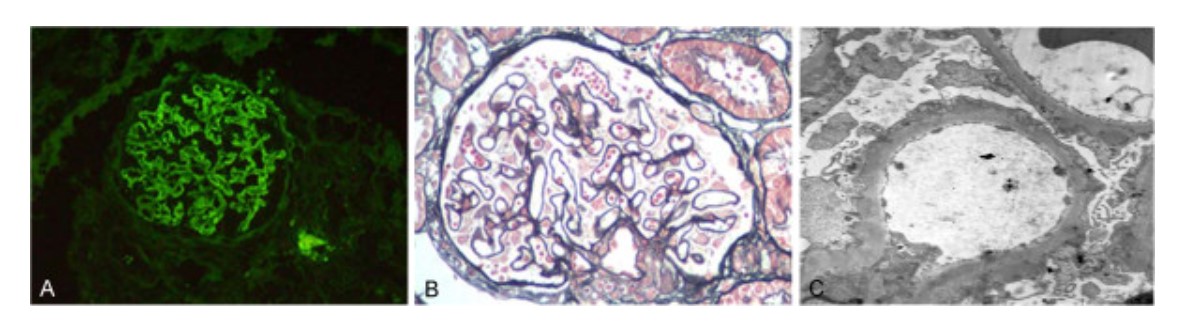
Indivíduo com nefropatia membranosa e nefropatia diabética:
A: Depósitos de IgG na membrana basal aparecem como um padrão granular difuso conforme mostra a imunofluorescência (×200).
B: A microscopia de luz mostra glomerulonefrite membranosa com ansas capilares espessadas e proeminentes. Numerosos depósitos granulares densos foram localizados em áreas subepiteliais (coloração ácido periódico-Schiff (PAS), × 200).
C: Eletromicrografia da membrana basal glomerular (MBG) espessada com numerosos depósitos granulares e densos localizados em áreas subepiteliais (×5000).
As etiologias a seguir são menos propensas a apresentarem síndrome nefrótica clássica, mas ainda podem ser encontradas em biópsias renais realizadas perante proteinúria nefrótica.
Nefropatia diabética:
Glomerulonefrite membranoproliferativa (GNMP):
Amiloidose:
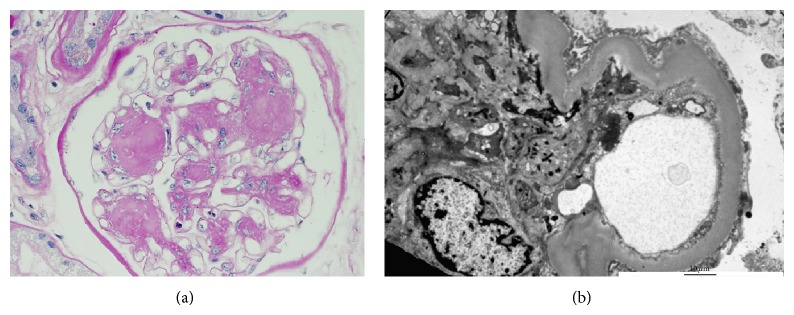
Nefropatia diabética:
(a): A microscopia de luz com coloração H&E revela extensa expansão mesangial sem um aumento acentuado da celularidade. Uma lesão de Kimmelstiel-Wilson (KW) é apresentada aqui e refere-se à glomeruloesclerose nodular que pode ser vista na doença tardia, mas não é tão comum quanto na glomeruloesclerose diabética difusa. As lesões de Kimmelstiel-Wilson são geralmente esféricas e eosinofílicas e têm uma área central hipocelular ou acelular. A expansão mesangial e as lesões KW ocorrem ambas pelo aumento da produção de matriz extracelular.
(b): A microscopia eletrónica revela espessamento da membrana basal e apagamento dos processos podocitários.
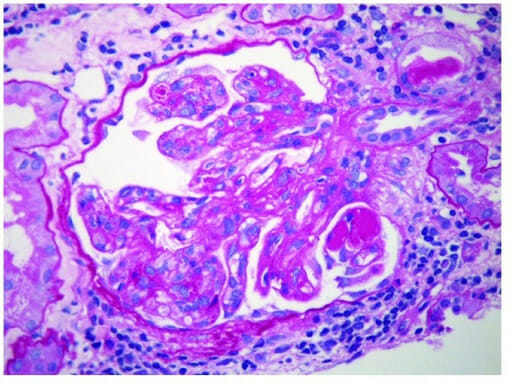
Glomerulonefrite membranoproliferativa:
“trombos hialinos” positivos para PAS vistos nos lúmens capilares (amplificação original de PAS × 400)
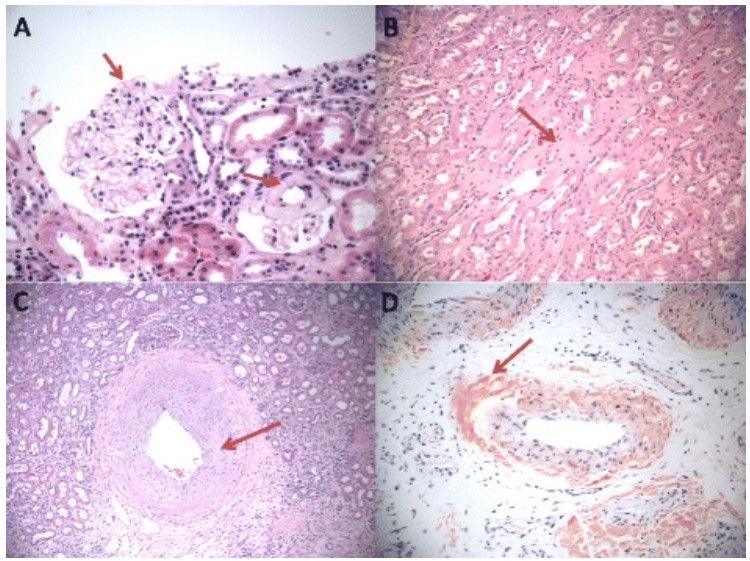
Depósitos de amiloide nos 3 compartimentos principais do rim:
A: Depósitos amiloides glomerulares predominantemente nos espaços mesangiais (H&E, x400, seta).
B: Amiloidose intersticial (H&E, x200).
C: Amiloidose vascular (H&E, x100).
D: Coloração com vermelho do Congo de depósitos de amiloide vascular (x100).
Todas as etiologias da síndrome nefrótica partilham medidas de tratamento semelhantes; as etiologias secundárias também precisam de ter as causas subjacentes abordadas.