A síndrome medular posterior (SMP) refere-se a um grupo de sintomas causados por uma lesão incompleta da medula espinhal que afeta as colunas dorsais, os tratos corticoespinhais (TCSs) e os tratos autónomos descendentes até a bexiga. A síndrome medular posterior é rara, mas tem uma diversidade de etiologias, incluindo distúrbios desmielinizantes, condições degenerativas da coluna vertebral, neoplasias, anomalias vasculares e distúrbios neurodegenerativos hereditários. Os sintomas clínicos incluem ataxia da marcha, parestesias com perda da proprioceção e sensação de vibração e incontinência urinária. O diagnóstico é clínico e com o neuroimagem. A abordagem do doente inclui o tratamento da causa subjacente.
Última atualização: Jul 13, 2022
A síndrome medular posterior (SMP) refere-se a um grupo de sintomas causados por uma lesão incompleta da medula espinhal que afeta as colunas dorsais, os tratos corticoespinhais (TCSs) e os tratos autonómicos descendentes até a bexiga.
Compreender as estruturas afetadas por uma lesão medular posterior é essencial para a sua correlação com os sinais e sintomas clínicos. O diagnóstico da SMP é realizado com base no exame clínico e na imagem.
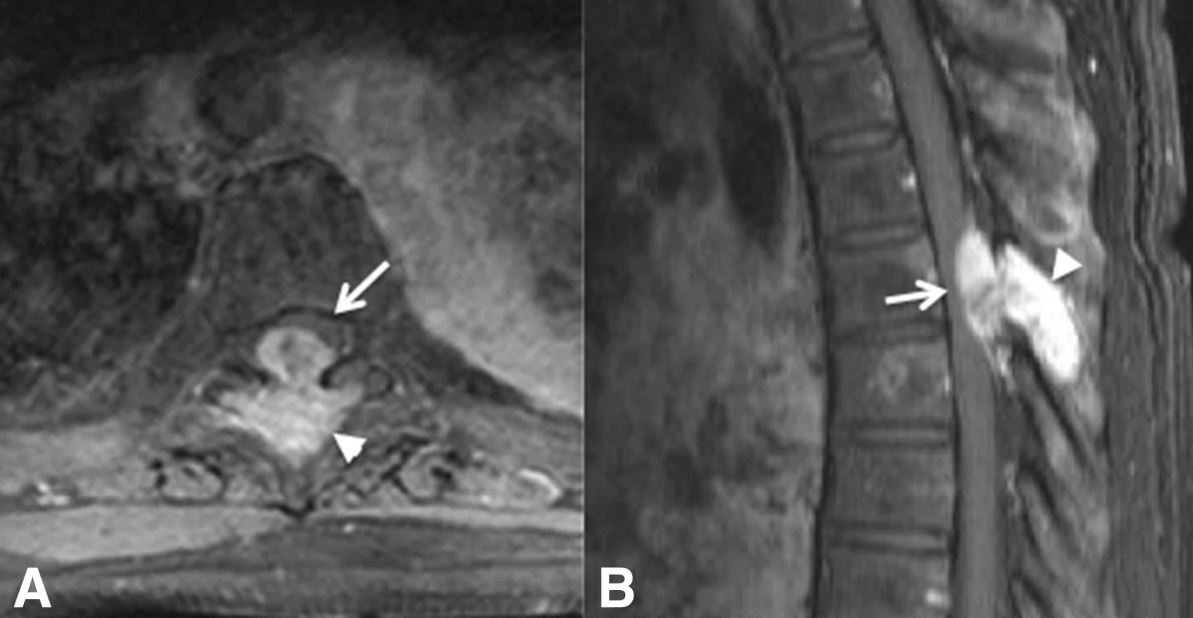
Corte Axial (A) e sagital (B) da RMN de uma doente com síndrome medular posterior devido a metástases de cancro da mama na coluna vertebral:
As setas e pontas de seta mostram uma lesão óssea a emergir da coluna vertebral e a comprimir a face posterior da medula espinhal.