A síndrome do choque tóxico (TSS) é uma doença aguda e multissistémica causada pelas bactérias produtoras de toxinas, Staphylococcus aureus e Streptococcus pyogenes. O TSS estafilocócico é mais comum e associado a tampões e "packing" nasal. O TSS TSS Toxic shock syndrome (TSS) is an acute, multi-systemic disease caused by the toxin-producing bacteria, Staphylococcus aureus and Streptococcus pyogenes. Staphylococcal TSS is more common and associated with tampons and nasal packing. Toxic Shock Syndrome estreptocócico é geralmente devido a infeções por estreptococos do grupo A invasivo (GAS), como bacteriémia e fasceíte necrotizante, e tem uma taxa de mortalidade mais MAIS Androgen Insensitivity Syndrome elevada. Pacientes com febre, taquicardia, hipotensão, erupção eritematosa e evidência de disfunção orgânica multi-sistémica. O diagnóstico é baseado em dados clínicos, laboratoriais e de cultura. A abordagem envolve a ressuscitação com fluidos intravenosos (IVF), antibióticos, suporte vasopressor Vasopressor Acute Cholangitis e identificação e manejo da potencial fonte infecciosa.
Last updated: Dec 15, 2025
A síndrome do choque tóxico ( TSS TSS Toxic shock syndrome (TSS) is an acute, multi-systemic disease caused by the toxin-producing bacteria, Staphylococcus aureus and Streptococcus pyogenes. Staphylococcal TSS is more common and associated with tampons and nasal packing. Toxic Shock Syndrome) é uma doença aguda e multissistémica causada por bactérias produtoras de toxinas:
Fatores de risco:
Tanto o TSS TSS Toxic shock syndrome (TSS) is an acute, multi-systemic disease caused by the toxin-producing bacteria, Staphylococcus aureus and Streptococcus pyogenes. Staphylococcal TSS is more common and associated with tampons and nasal packing. Toxic Shock Syndrome estafilocócico como o estreptococócico apresentam-se de forma semelhante, com um início rápido de sinais e sintomas (em horas).
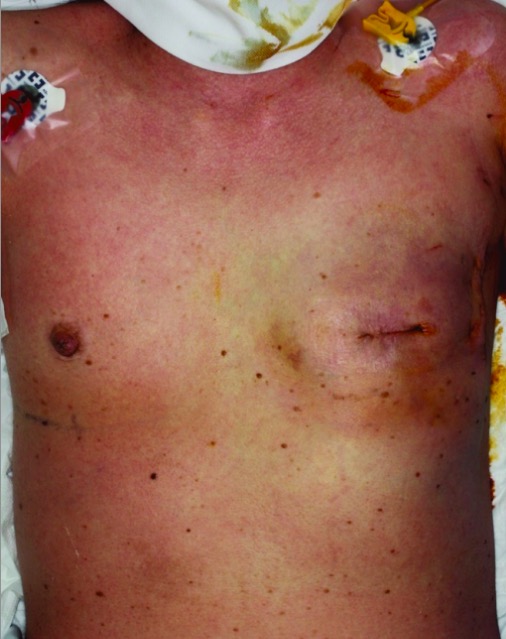
A diffuse, erythematous rash in a patient with staphylococcal TSS
Image: “Case 2 on the first day of onset” by the Department of Plastic Surgery, Kyorin University School of Medicine, Tokyo, Japan. License: CC BY 2.0.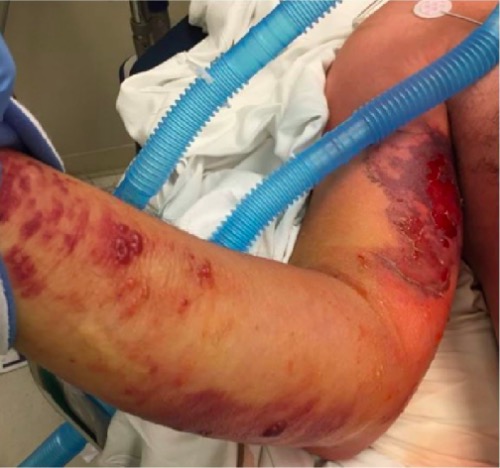
Skin findings in a patient with necrotizing fasciitis and streptococcal TSS
Notice the diffuse edema, ecchymosis, erythema, and bullae.
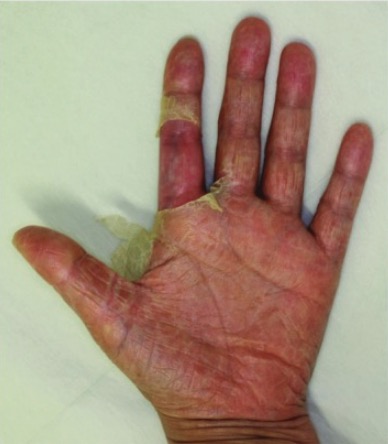
A desquamating rash on the palms due to staphylococcal TSS
Image: “The hands of case 1” by the Department of Plastic Surgery, Kyorin University School of Medicine, Tokyo, Japan. License: CC BY 2.0, edited by Lecturio.Os seguintes critérios são usados para definir o TSS TSS Toxic shock syndrome (TSS) is an acute, multi-systemic disease caused by the toxin-producing bacteria, Staphylococcus aureus and Streptococcus pyogenes. Staphylococcal TSS is more common and associated with tampons and nasal packing. Toxic Shock Syndrome, segundo o Centro de Controle e Prevenção de Doenças (CDC):
TSS TSS Toxic shock syndrome (TSS) is an acute, multi-systemic disease caused by the toxin-producing bacteria, Staphylococcus aureus and Streptococcus pyogenes. Staphylococcal TSS is more common and associated with tampons and nasal packing. Toxic Shock Syndrome estafilocócica:
TSS TSS Toxic shock syndrome (TSS) is an acute, multi-systemic disease caused by the toxin-producing bacteria, Staphylococcus aureus and Streptococcus pyogenes. Staphylococcal TSS is more common and associated with tampons and nasal packing. Toxic Shock Syndrome estreptococócico: