A síndrome de Marfan é uma doença genética com hereditariedade autossómica dominante. A síndrome de Marfan afeta a elasticidade do tecido conjuntivo do corpo todo, principalmente nos sistemas cardiovascular, ocular e músculo-esquelético. A pele, os pulmões e o sistema nervoso central também são afetados. Geralmente, os pacientes são altos, com membros, dedos das mãos e dos pés compridos, e articulações hipermóveis. As doenças associadas incluem aneurisma ou disseção da aorta Aorta The main trunk of the systemic arteries. Mediastinum and Great Vessels: Anatomy, prolapso da válvula mitral e luxação do cristalino. O diagnóstico é clínico, feito com base em critérios definidos, e só se fazem testes Testes Gonadal Hormones genéticos quando isso pode ter impacto na gestão do doente. A abordagem médica ou cirúrgica baseia-se nas manifestações clínicas. O envolvimento cardiovascular tem uma vigilância apertada, porque é a principal causa de mortalidade.
Last updated: Dec 15, 2025

Familiares com síndrome de Marfan
Imagem: “Family members with Marfan’s syndrome” por Birjand Atherosclerosis and Coronary Artery Research Centre, Birjand University of Medical Sciences, Birjand, Iran. Licença: CC BY 3.0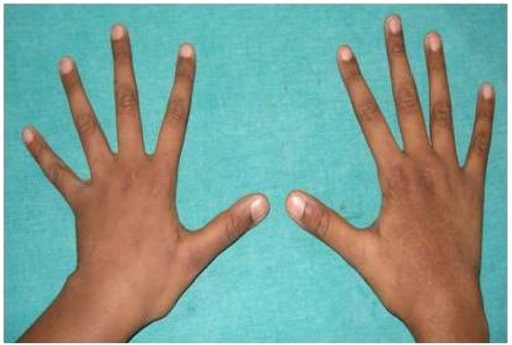
Fotografia mostrando aracnodactilia
Imagem: “Arachnodactyly” por Department of Pedodontics, SRM Dental College, SRM University, Chennai 600078, India. Licença: CC BY 3.0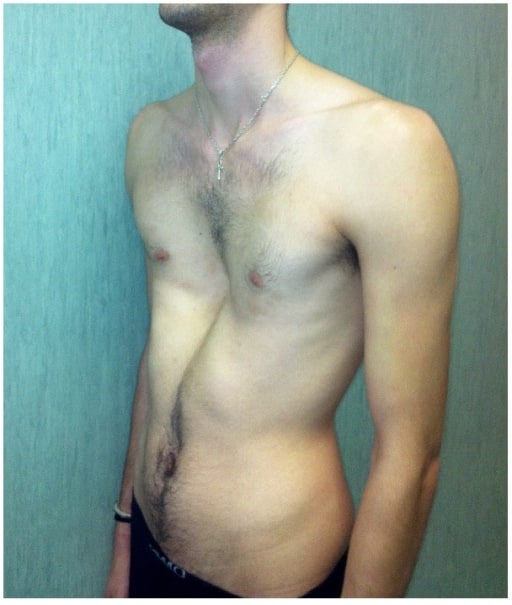
Pectus excavatum grave num homem afetado pela síndrome de Marfan
Imagem: “fig2” por Fernando De Maio et al. Licença: CC BY 4.0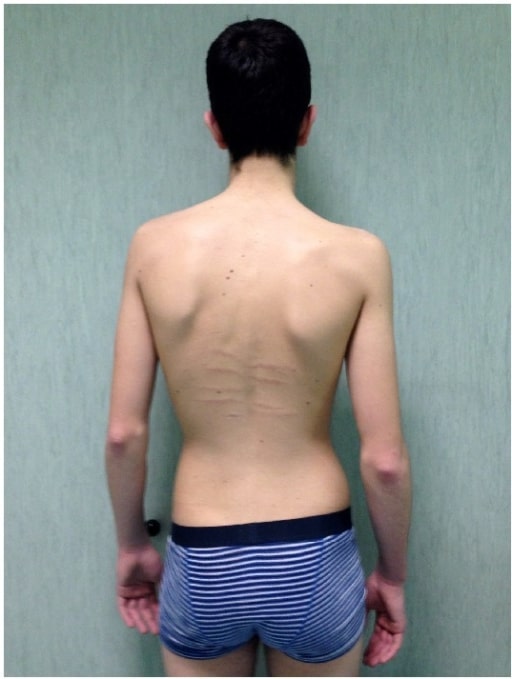
Um homem afetado pela síndrome de Marfan com escoliose, além de estrias da pele da região dorsal e diminuição da extensão do cotovelo.
Imagem: “fig5” por Fernando De Maio et al. Licença: CC BY 4.0
Um paciente com síndrome de Marfan com sinal do punho e do polegar:
(a) O “sinal do punho” é positivo quando o polegar se sobrepõe ao quinto dedo ao agarrar o punho contralateral.
(b) O “sinal do polegar” é positivo quando o polegar se estende muito além do bordo cubital da mão quando sobreposto pelos dedos.
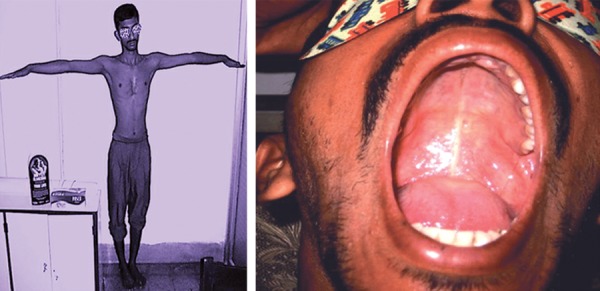
Uma envergadura maior do que a altura do paciente e uma arcada do palato elevada.
Imagem: “Arm span more than height and high arched palate” por Consultant, Eye and Glaucoma Care, Gariahat, Kolkata-700029, West Bengal, India. Licença: CC BY 3.0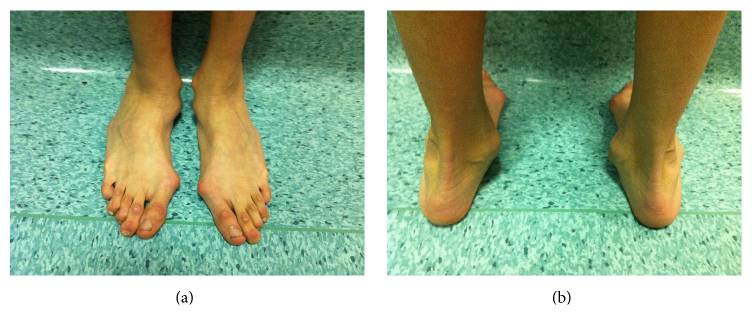
Deformidade do retropé com um valgo do calcanhar evidente num homem afetado pela síndrome de Marfan
Imagem: “Hindfoot deformity” por Fernando De Maio et al. Licença: CC BY 4.0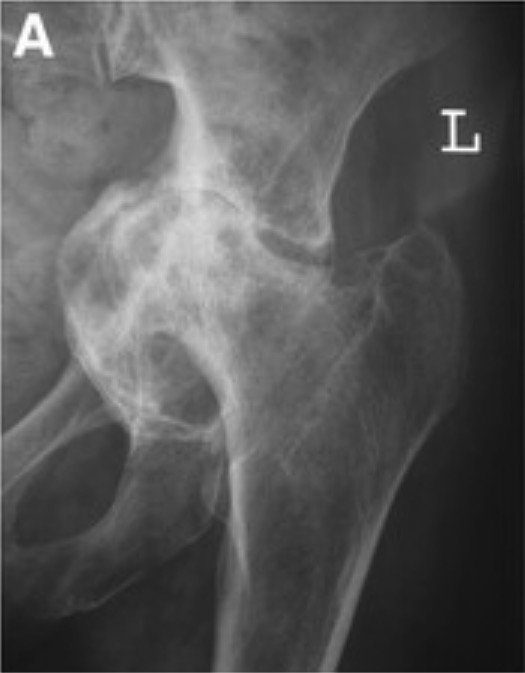
Radiografia demonstrando protrusio acetabuli: Note que a cabeça do fémur e o acetábulo protubera para dentro da pélvis.
Imagem: “Grade III protrusio acetabuli” por Orthopaedic Research Fellow, Royal Infirmary of Edinburgh, Little France EH16 4SA, UK. Licença: CC BY 2.0, editado por Lecturio.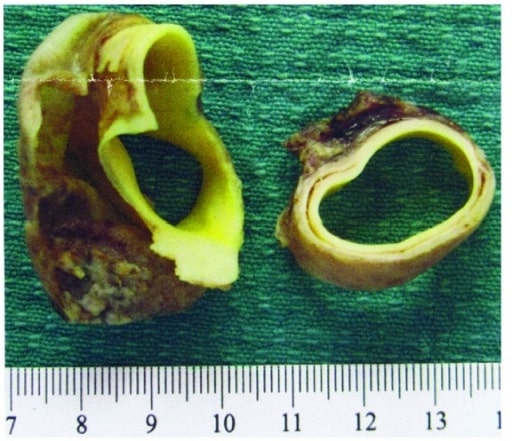
Amostra de anatomia patológica de um retalho de disseção da aorta e da parede da aorta
Imagem: “Aortic dissection flap and aortic wall” por Department of Obstetrics and Gynaecology, Women’s and Children’s Hospital, Adelaide, SA 5006, Australia. Licença: CC BY 3.0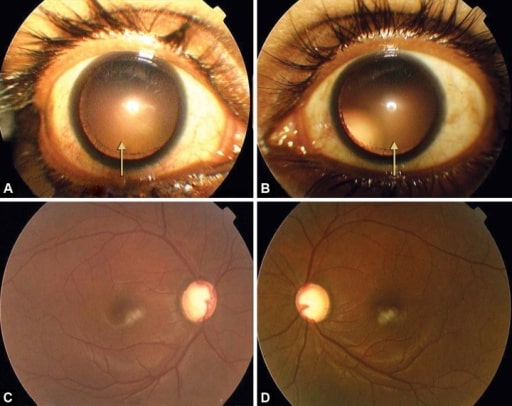
A e B: subluxação simétrica temporal e superior do cristalino sob dilatação
C e D: glaucoma avançado com disco ótico em taça em ambos os olhos
| Sinais do punho e do polegar |
|
| Deformidade em pectus carinatum Pectus carinatum A developmental anomaly characterized by abnormal anterior protrusion of the sternum and adjacent costal cartilage. Cardiovascular Examination | 2 pontos |
| Pectus excavatum Pectus Excavatum Cardiovascular Examination ou assimetria torácica | 1 ponto |
| Deformação do retropé | 2 pontos |
| Pes planus Pes Planus Ehlers-Danlos Syndrome | 1 ponto |
| Pneumotórax | 2 pontos |
| Ectasia dural | 2 pontos |
| Protrusio acetabuli Protrusio Acetabuli Marfan Syndrome | 2 pontos |
| ↓ SS SS Scleroderma (systemic sclerosis) is an autoimmune condition characterized by diffuse collagen deposition and fibrosis. The clinical presentation varies from limited skin involvement to diffuse involvement of internal organs. Scleroderma/SI e ↑ envergadura/altura e sem escoliose grave | 1 ponto |
| Escoliose ou cifose | 1 ponto |
| ↓ extensão do cotovelo | 1 ponto |
Características faciais (pelo menos 3 de 5)
|
1 ponto |
| Estrias cutâneas | 1 ponto |
| Miopia | 1 ponto |
| Prolapso da válvula mitral | 1 ponto |
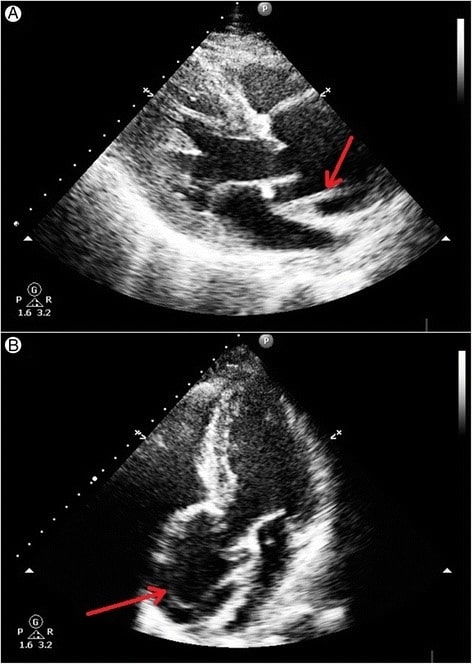
Ecocardiograma transtorácico revelanti uma laceração da intima na raiz aórtica dilatada, acima do nível da válvula aórtica:
A: Observa-se uma laceração linear da intima logo acima da válvula aórtica em sístole.
B: Observa-se um retalho linear da intima na raiz da aorta dilatada.
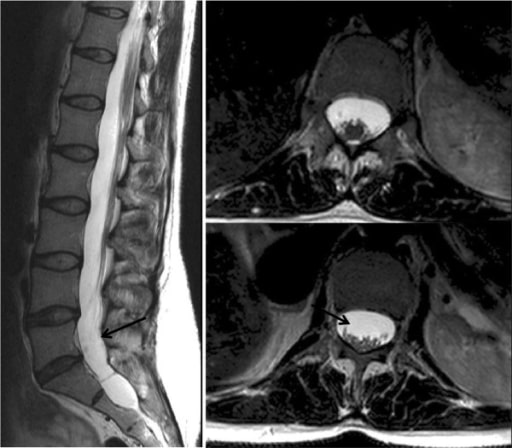
Ressonância magnética a mostrar ectasia dural: Alargamento do saco dural; pode estar associado à herniação das bainhas das raízes nervosas através dos seus buracos conjugados (ver setas).
Imagem: “CMR” por Manchester Heart Centre, Manchester Royal Infirmary, Oxford Road, Manchester M13 9WL, UK. Licença: CC BY 2.0O tratamento da SMF é baseada nas manifestações clínicas. É necessária uma equipa multidisciplinar de cardiologistas, oftalmologistas, ortopedistas e cirurgiões cardíacos e vasculares.
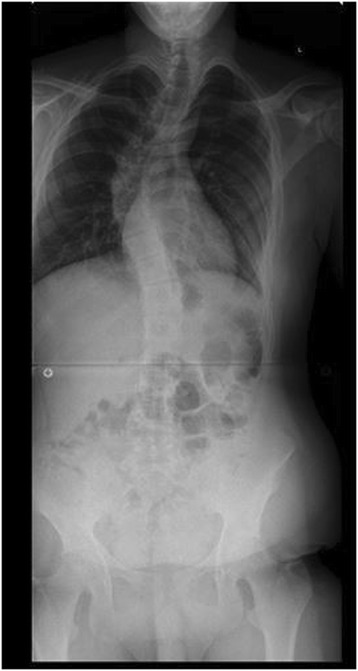
Radiografia pré-operatória de um adolescente com síndrome de Marfan e escoliose
Imagem: “Figure 1” por Levy et al. Licença: CC BY 4.0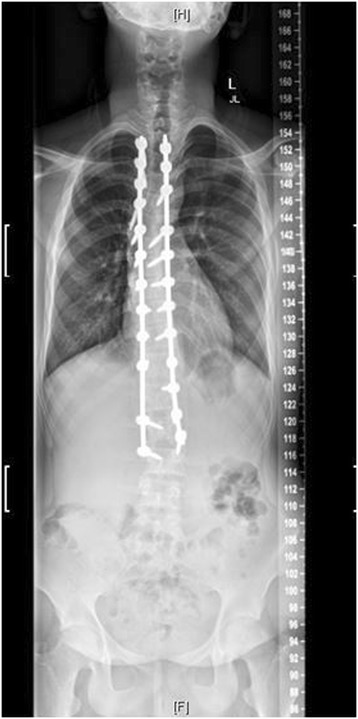
Radiografia pós-operatória do mesmo paciente
Imagem: “Figure 4” por Levy et al. Licença: CC BY 4.0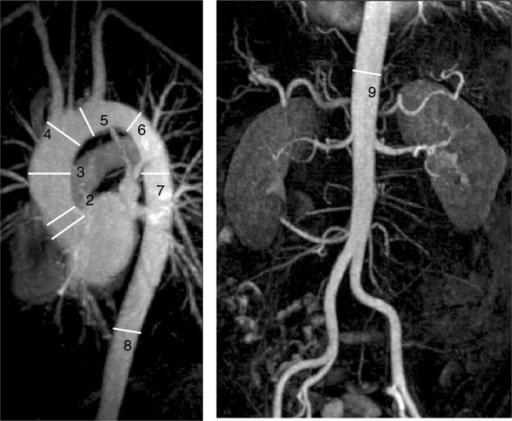
Ressonância magnética cardíaca da aorta demonstrando as localizações imagiológicas padrão utilizadas para a vigilância da aorta toracoabdominal : Esta imagem demonstra a dilatação da aorta ascendente média (3).
Imagem: “F11” por Manchester Heart Centre, Manchester Royal Infirmary, Oxford Road, Manchester M13 9WL, UK. Licença: CC BY 2.0