A síndrome de Horner é uma condição resultante de uma interrupção da inervação simpática dos olhos. A síndrome geralmente é idiopática, mas pode ser causada diretamente por trauma da cabeça e pescoço, doença cerebrovascular ou tumor do SNC. A síndrome de Horner é classificada como de 1ª ordem (central), 2ª ordem (pré-ganglionar) ou 3ª ordem (pós-ganglionar) com base na localização da lesão ao longo da via simpática. Os sinais clássicos da síndrome de Horner são ptose parcial, miose e anidrose facial, formando uma tríade característica. Outros sinais neurológicos associados também podem estar presentes, dependendo da localização da lesão, e podem auxiliar na determinação da causa. A síndrome é diagnosticada pelo uso de cocaína, apraclonidina ou colírios de hidroxianfetamina. O tratamento da síndrome de Horner requer o tratamento da condição subjacente.
Última atualização: Feb 1, 2023
A síndrome de Horner, também conhecida como parésia oculossimpática, é uma condição resultante da interrupção da inervação simpática aos olhos. A síndrome é caracterizada pela tríade clássica de:
A síndrome de Horner pode resultar de uma lesão em qualquer parte da via simpática de 3 neurónios que supre o olho. A inervação começa no hipotálamo posterolateral e termina com os nervos ciliares longos, que suprem o dilatador da íris e os músculos de Müller (músculo tarsal superior).
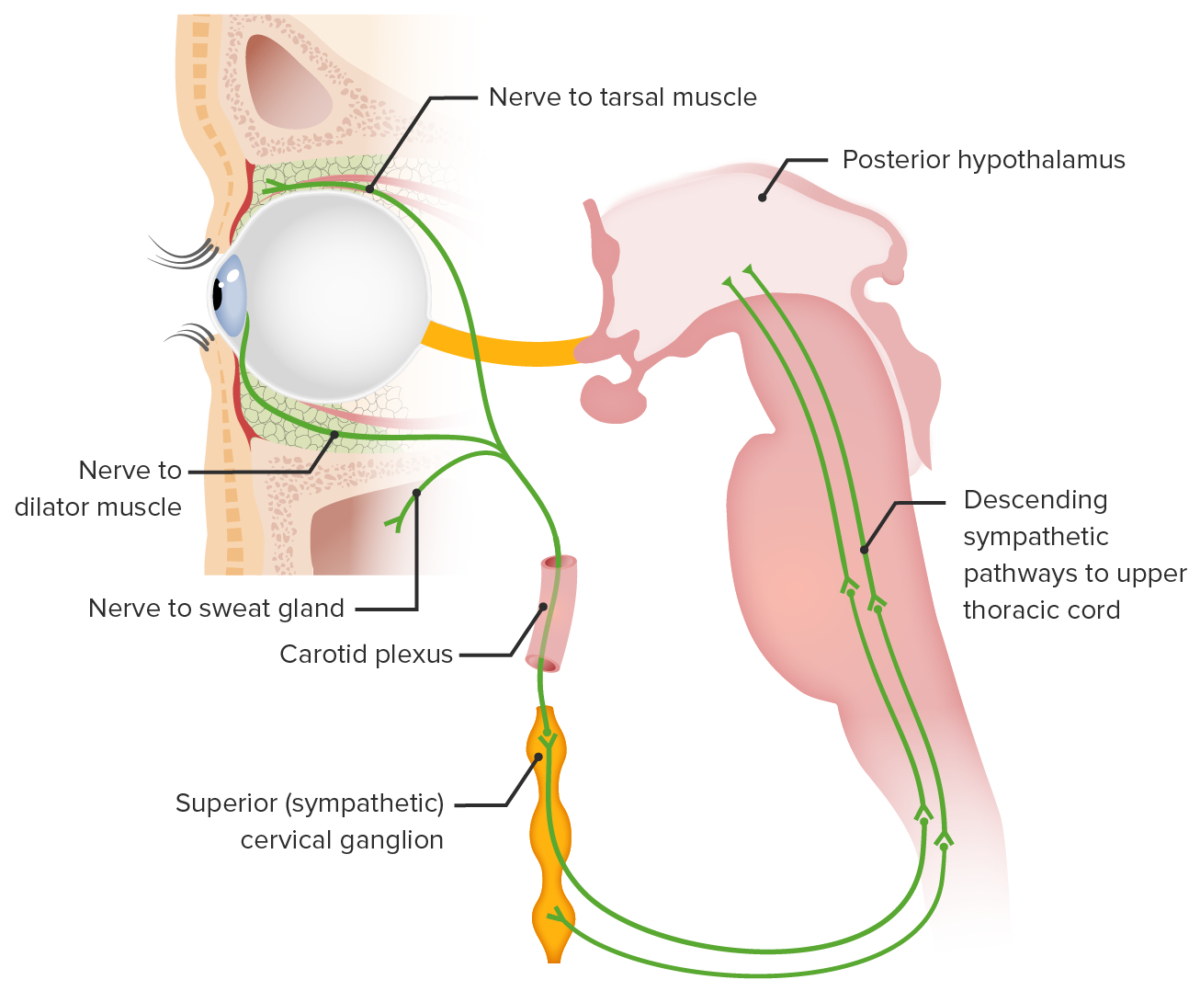
Os circuitos neurais envolvidos na síndrome de Horner:
1) Sinapse das fibras simpáticas hipotalâmicas posteriores no centro cilioespinhal de Budge (C8-T2).
2) As fibras pré-ganglionares atravessam o plexo braquial para fazerem a sinapse no gânglio cervical superior.
3) As fibras pós-ganglionares ascendem na bainha carotídea para inervar as estruturas alvo.
A maioria dos casos de síndrome de Horner é idiopática. Das causas identificadas, a etiologia depende da localização da lesão. As causas variam entre as populações adulta e pediátrica.
A síndrome de Horner é o resultado da interrupção do suprimento simpático para o olho. Os sintomas dependem da localização da lesão e a gravidade depende da gravidade da desnervação.
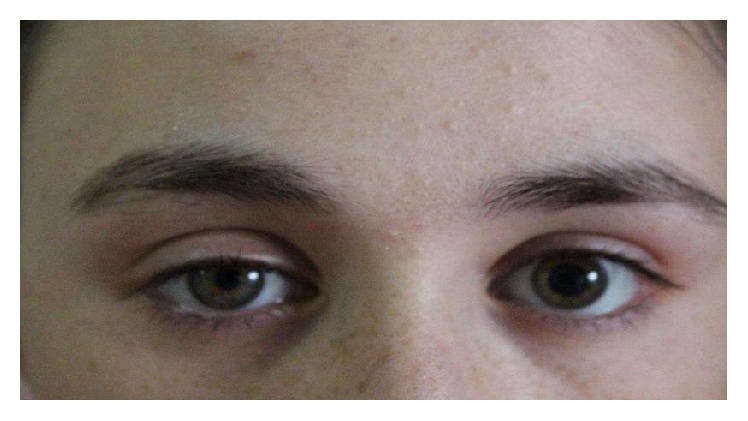
Miose do lado direito e ptose sugestiva de síndrome de Horner
Imagem: “Myosis and eyelid ptosis were noted on the right side” por Case Reports in Endocrinology. Licença: CC BY 4.0