Os quistos ováricos são definidos como coleções de material fluido ou semilíquido, muitas vezes delimitado por uma membrana, localizados no ovário. Estes quistos são amplamente categorizados como neoplásicos ou não-neoplásicos. Os quistos ováricos neoplásicos são subcategorizados como benignos ou malignos e classificados de acordo com a sua origem celular. Os quistos não-neoplásicos são benignos e incluem quistos funcionais (como quistos foliculares e do corpo lúteo, que resultam de processos fisiológicos normais), quistos hemorrágicos e endometriomas. Em mulheres em idade reprodutiva, os quistos ováricos neoplásicos são tipicamente benignos; no entanto, o risco de doença maligna aumenta no período pós-menopausa. Embora a maioria dos quistos ováricos não cause sintomas, algumas mulheres relatam sintomas vagos, como dor abdominal inferior ou plenitude abdominal. As complicações dos quistos incluem torção e rutura. O tratamento depende da etiologia do quisto ovárico e pode variar de intervenção cirúrgica a apenas terapia de suporte.
Last updated: Dec 15, 2025
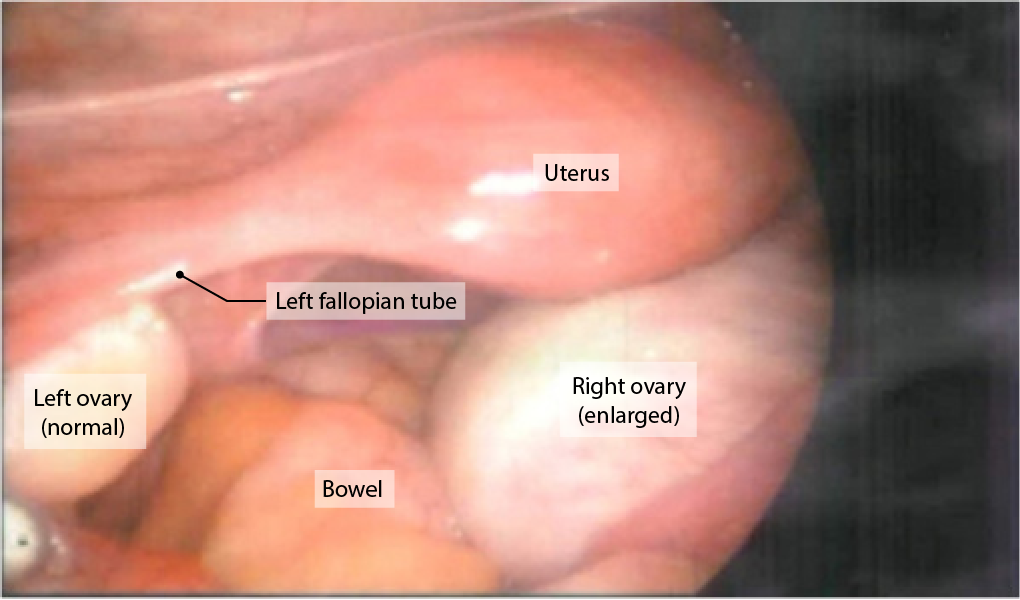
Imagem laparoscópica a demonstrar um ovário direito aumentado, representando possivelmente um quisto ovárico
Imagem: “Laparoscopic finding shows an enlarged right ovary” por Department of Obstetrics and Gynecology, Research Institute of Clinical Medicine, Chonbuk National University Medical School, Jeonju, South Korea. License: CC BY 2.0, edited by Lecturio.| Origem das células | Tumores benignos | Tumores malignos | Epidemiologia e notas |
|---|---|---|---|
| Tumores de células epiteliais | Cistadenomas:
|
Carcinomas:
|
|
| Tumores de células germinativas | Teratoma Teratoma A true neoplasm composed of a number of different types of tissue, none of which is native to the area in which it occurs. It is composed of tissues that are derived from three germinal layers, the endoderm, mesoderm, and ectoderm. They are classified histologically as mature (benign) or immature (malignant). Imaging of the Mediastinum quístico maduro (também denominado quisto dermoide) |
|
|
| Tumores do estroma do cordão sexual |
|
|
|
| Tumores metástáticos | — |
Mais
MAIS
Androgen Insensitivity Syndrome frequentemente do:
|
— |
As massas ováricas neoplásicas são frequentemente assintomáticas. Se forem sintomáticas, apresentam-se com sintomas vagos, inespecíficos, que podem incluir:
A chave para diagnosticas quistos ováricos é identificar corretamente quistos benignos que resolverão espontaneamente (por exemplo, quistos foliculares, do corpo lúteo e hemorrágicos), diferenciando-os de quistos que são benignos mas que não resolvem espontaneamente (por exemplo, endometriomas, quistos neoplásicos benignos) e de quistos malignos.
Ecografia (método de imagem de 1.ª linha):
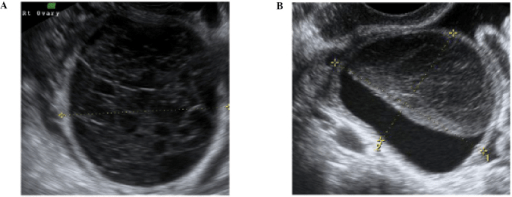
Um quisto hemorrágico do corpo lúteo em resolução. A) Aparência típica de um quisto hemorrágico do corpo lúteo em fase precoce, com aparência em”teia de aranha” dos fios de fibrina do coágulo recém-formado. B) Aparência do quisto após retração do coágulo.
Imagem: “f2-ijo-46-02-0445” por Ahmad Sayasneh et al. Licença: CC BY 3.0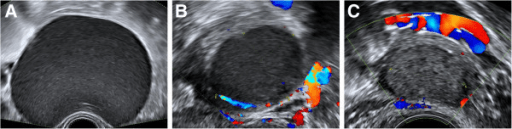
Aspeto ecográfico de um endometrioma típico. [A] mostra um quisto unilocular com o típico “vidro despolido” [B] e [C] mostram vascularização mínima no interior/em volta da massa.
Imagem: “Fig1” por Katie Pateman et al. Licença: CC BY 4.0
(A) Ecografia transvaginal de ovário com dimensões aumentadas, com múltiplos quistos, causados pela hormona estimuladora dos folículos (FSH, pela sigla em inglês)- adenoma secretor da hipófise.
(B) Fotografia do ovário de dimensões aumentadas durante a cirurgia
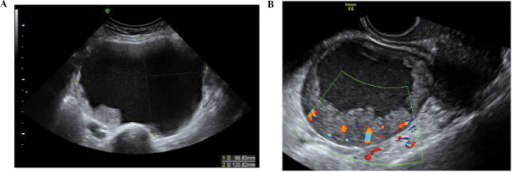
Ecografias de tumores ováricos epiteliais malignos. A) Carcinoma de células claras do ovário em estadio 1. De notar o componente sólido na parte inferior esquerda da imagem. B) Carcinoma unilocular epitelial invasivo com aumento da vascularização no interior do quisto, observável em doppler, um achado sugestivo de malignidade.
Imagem: “f22-ijo-46-02-0445” por Ahmad Sayasenh et al. Licença: CC BY 3.0RM: exame de imagem de 2.ª linha usado para planeamento cirúrgico e/ou quando o diagnóstico não é claro após ecografia
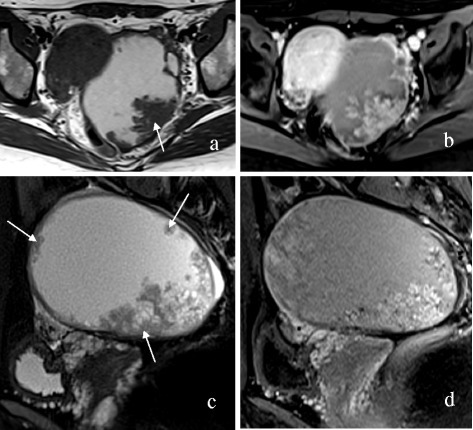
O diagnóstico definitivo de um quisto/massa ovárico é feito com o exame histológico (ver o conceito Cancro do Ovário para detalhes adicionais). Existem muitos exames séricos disponíveis para ajudar a avaliar o risco de malignidade previamente à cirurgia.
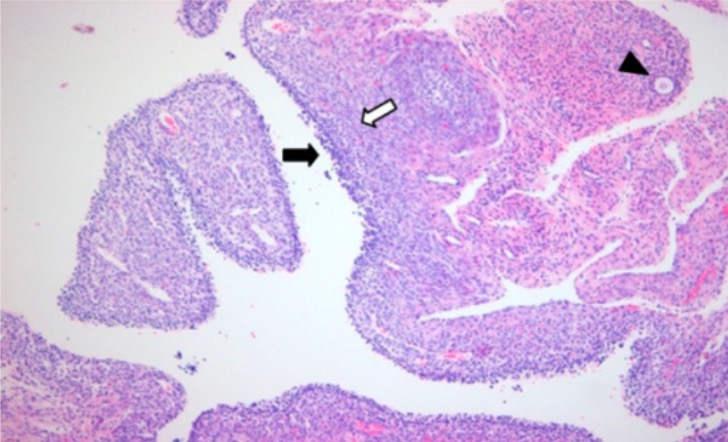
As complicações dos quistos ováricos podem incluir:
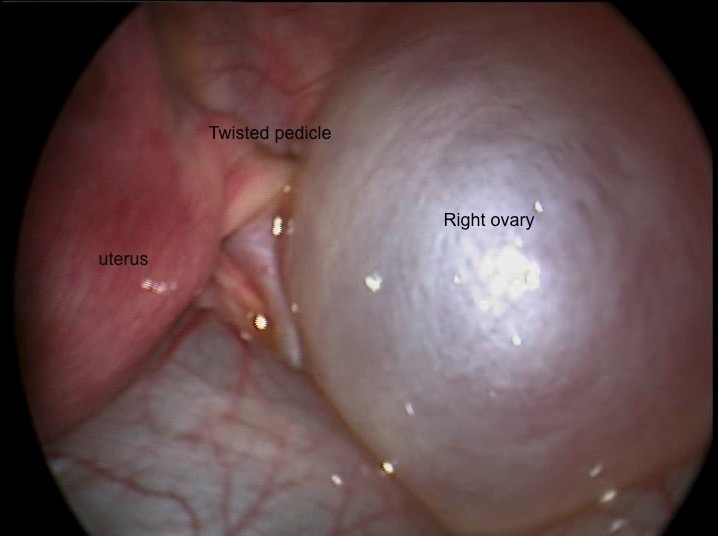
Torção ovárica direita demonstrada pelo pedículo torcido e ovário edemaciado
Imagem: “Twisted right ovarian cyst” por Department of Pediatric Surgery, Division of Pediatric Urology, Cukurova University, Faculty of Medicine, Adana, Turkey. Licença: CC BY 3.0Além dos quistos ováicos, os diagnósticos diferenciais de uma massa pélvica incluem: