O prolapso de órgãos pélvicos (POP) é um termo geral que se refere à hérniação de 1 ou mais MAIS Androgen Insensitivity Syndrome órgãos pélvicos (e.g., bexiga, útero, reto) através do canal vaginal e, potencialmente, até ao introito. A fraqueza e insuficiência do pavimento pélvico podem resultar em POP. Os principais fatores de risco são a paridade, antecedentes de parto vaginal, idade, obesidade e condições com aumento da pressão abdominal. As pessoas afetados tipicamente apresentam-se com uma sensação de pressão e de protuberância a nível vaginal, frequentemente com urgências urinária e defecatória associadas. O diagnóstico é clínico e o POP é classificado através, ou do sistema de estadiamento de Prolapso de Órgãos Pélvicos (POP-Q, pela sigla em inglês), ou do sistema de classificação de Baden-Walker. O tratamento é baseia-se nos desejos e sintomas da doente. A abordagem conservadora inclui pessários vaginais, exercícios de fortalecimento muscular pélvica e redução de fatores de risco modificáveis. A reparação cirúrgica é uma opção para doentes com sintomas mais MAIS Androgen Insensitivity Syndrome graves.
Last updated: Dec 15, 2025
Prolapso de órgão pélvico (POP): termo geral referente ao prolapso de 1 ou mais MAIS Androgen Insensitivity Syndrome órgãos pélvicos (por exemplo, bexiga, útero, reto) através do canal vaginal
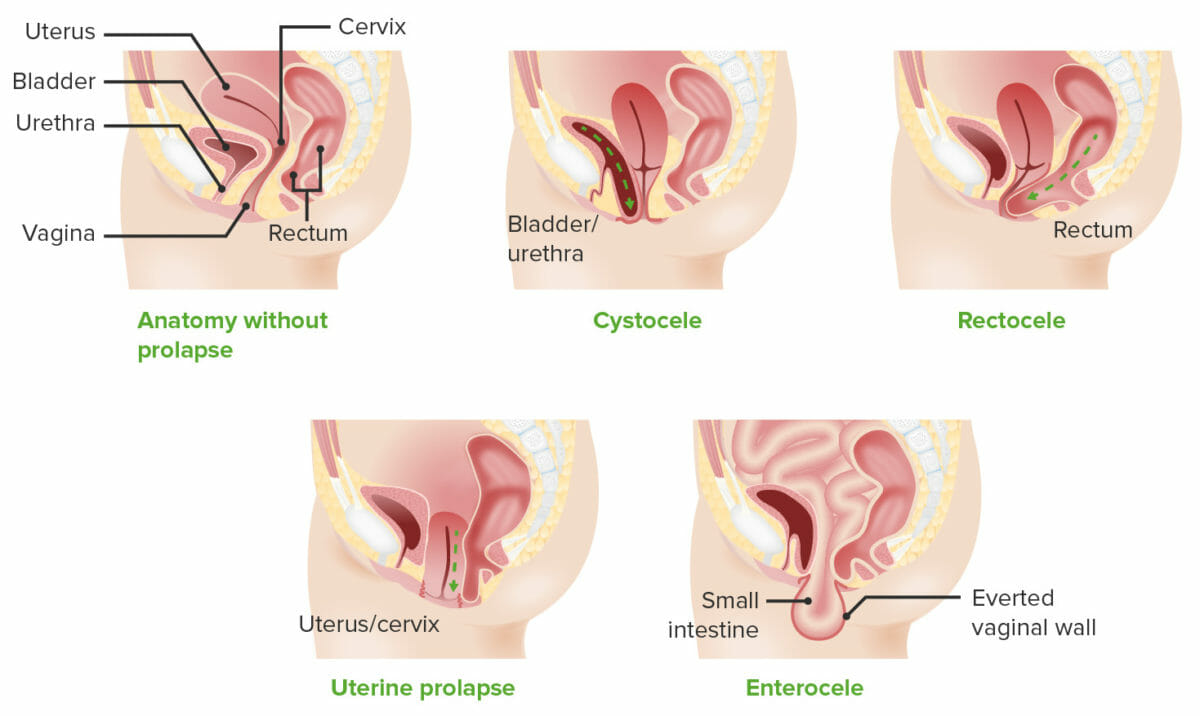
Tipos de prolapso de órgão pélvico:
A parede vaginal é delineada com um rosa mais escuro. Observar como nos cistocelos e retocelos, a bexiga e o reto, respetivamente, empurram as paredes vaginais com herniação através do orifício vaginal. No prolapso apical, a vagina fica “enrugada”, como se mostra na imagem do prolapso uterino, e pode até everter completamente, como se mostra no enterocelo.
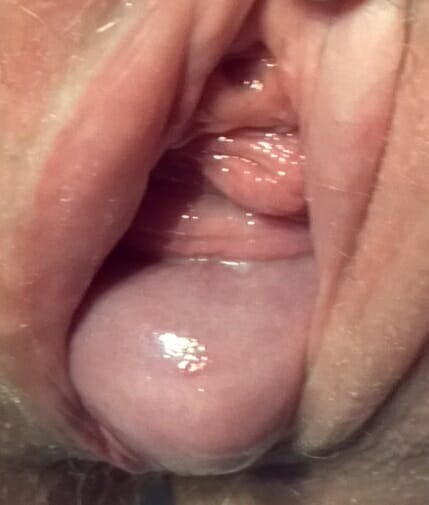
Mulher de 40 anos com um prolapso uterino:
Observar o tecido liso do colo do útero que se projeta através do introito vaginal (o orifício cervical externo está na porção inferior direita da imagem), comparativamente com as pregas rugosas da parede vaginal anterior.
Visualizar um POP, especialmente o POP apical, pode ser difícil.
O prolapso deve-se à fraqueza e insuficiência do pavimento pélvico, que normalmente mantém os órgãos no lugar. Os fatores de risco incluem:
Os órgãos pélvicos são sustentados pelo pavimento pélvico, tecido conjuntivo e pela pelve óssea. Além disso, a vagina Vagina The vagina is the female genital canal, extending from the vulva externally to the cervix uteri internally. The structures have sexual, reproductive, and urinary functions and a rich blood supply, mainly arising from the internal iliac artery. Vagina, Vulva, and Pelvic Floor: Anatomy apresenta 3 níveis de suporte ao longo do seu comprimento.
A camada mais MAIS Androgen Insensitivity Syndrome interna do pavimento pélvico:
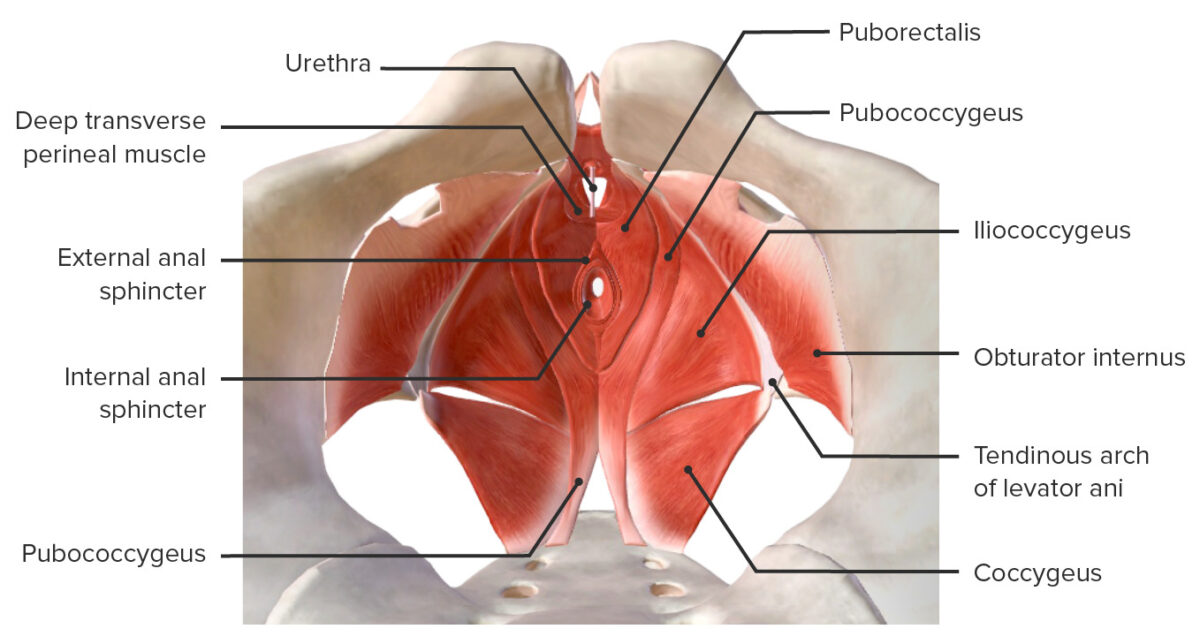
Músculos do assoalho pélvico
Imagem por BioDigital, editada por Lecturio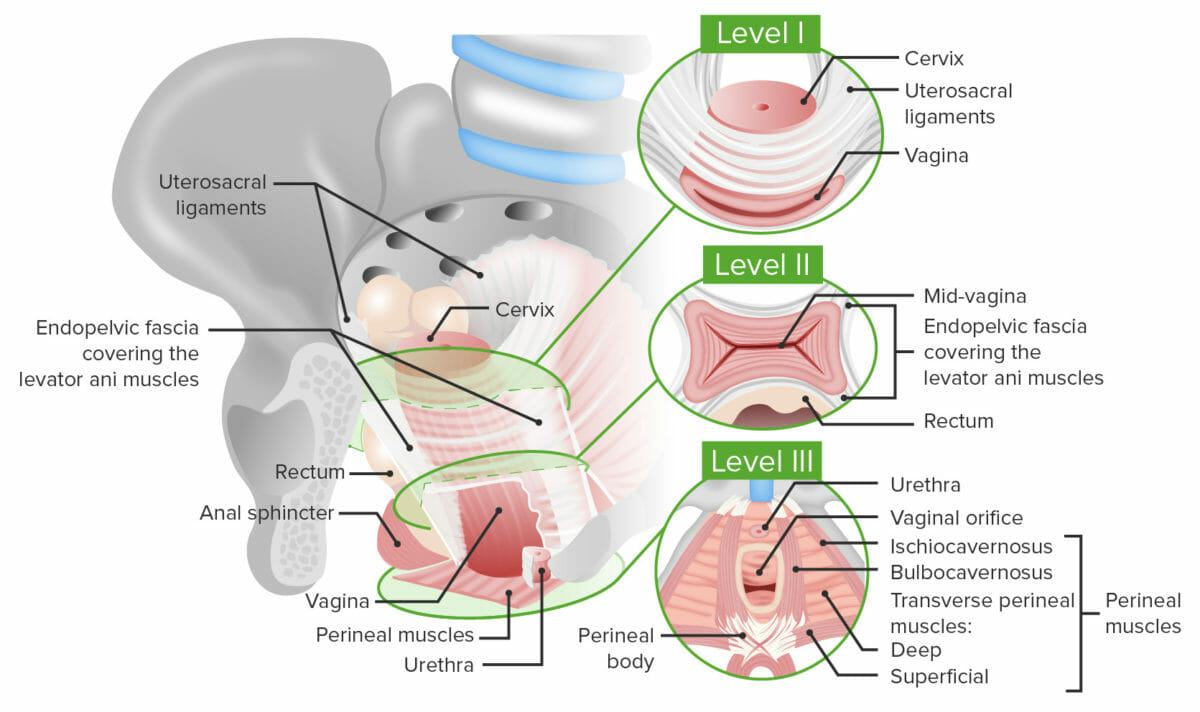
Níveis de suporte vaginal:
Nível I: o nível mais proximal que suporta a parte superior da vagina. Consiste nos ligamentos uterossagrados que conectam a parte superior da vagina, localizada ao nível do colo do útero, ao sacro
Nível II: suporte ao longo do comprimento da vagina fornecido pela fáscia endopélvica que cobre os músculos elevadores do ânus. A fáscia insere-se no arco tendíneo dos músculos elevadores do ânus logo abaixo dos ossos púbicos.
Nível III: o nível de suporte mais distal. O nível III, composto pelos músculos perineais e pelo corpo perineal, suportam a parte inferior da vagina e o orifício vaginal.
Mulheres com POP apresentam-se tipicamente com:
A American Urogynecologic Society (AUGS) e a Society of Gynecologic Surgeons (SGS) recomendam a utilização do sistema de estadiamento POP-Q em vez do sistema Baden-Walker, uma vez que o primeiro é o único método validado para a medição objetiva de um prolapso.
| Estádio 0 | Sem prolapso |
|---|---|
| Estádio I | A porção mais MAIS Androgen Insensitivity Syndrome distal do prolapso está > 1 cm acima do hímen. |
| Estádio II | A porção mais MAIS Androgen Insensitivity Syndrome distal do prolapso está entre 1 cm ou menos, acima ou abaixo do hímen. |
| Estádio III | A porção mais MAIS Androgen Insensitivity Syndrome distal do prolapso está > 1 cm abaixo do hímen, mas não mais MAIS Androgen Insensitivity Syndrome que 2 cm e menos que o CTV. |
| Estádio IV | A vagina Vagina The vagina is the female genital canal, extending from the vulva externally to the cervix uteri internally. The structures have sexual, reproductive, and urinary functions and a rich blood supply, mainly arising from the internal iliac artery. Vagina, Vulva, and Pelvic Floor: Anatomy está completamente evertida (dentro de 2 cm de +CTV) ou ocorreu procidência uterina. |
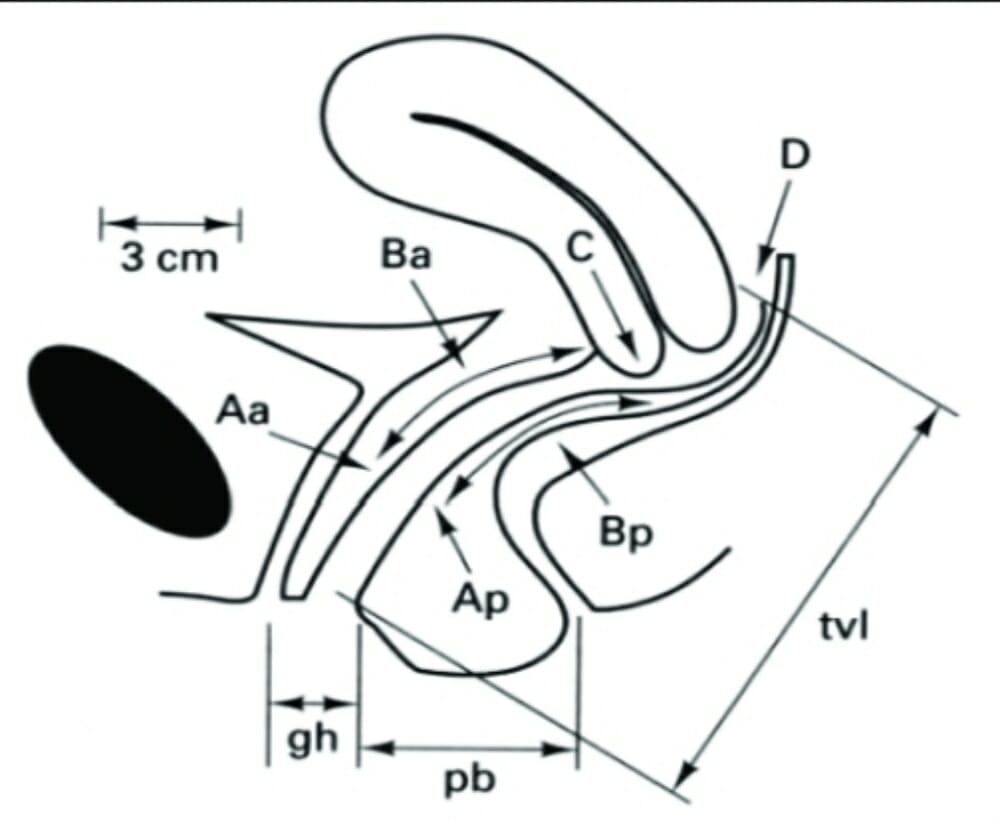
Pontos e referências do sistema POP-Q:
O estádio é definido pelo maior número associado a cada compartimento. Por exemplo, se Aa = 0 e Ba = +2, então um indivíduo teria prolapso anterior de estadio 3.
As medições:
Comprimento total da vagina (CTV): a distância entre o hímen e o ponto mais profundo do fornix posterior (ponto D) se houver colo uterino, ou a cúpula vaginal (ponto C) se o colo do útero estiver ausente.
Aa: linha média da parede vaginal anterior, 3 cm proximal ao meato uretral externo
Ba: ponto mais baixo do prolapso de qualquer parte da parede vaginal anterior, que esteja entre o ponto Aa e o ápice vaginal; se não houver prolapso, definido como -3
Ap: linha média da parede vaginal posterior, 3 cm proximal à parte posterior do hímen
Bp: ponto mais baixo do prolapso de qualquer parte da parede vaginal posterior, que esteja entre o ponto Ap e o ápice vaginal; se não houver prolapso, definido como -3
C: distância do hímen ao colo do útero ou cúpula vaginal
D: ponto mais profundo do fornix posterior (medido apenas em mulheres com colo do útero)
Hiato genital (gh): a distância entre o meato uretral externo (anteriormente) e a linha média posterior do hímen
Corpo perineal (pb): a distância entre a linha média posterior do hímen e o ponto médio do orifício anal
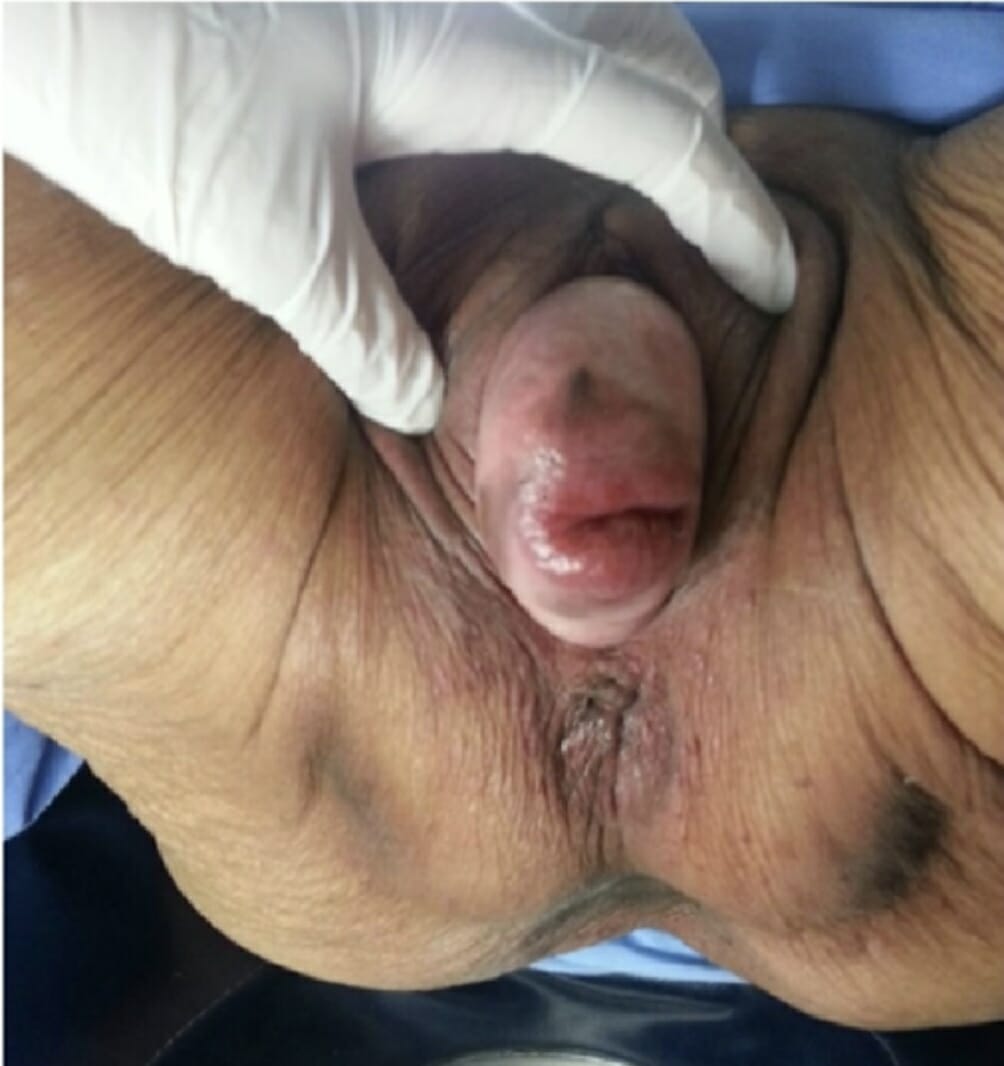
Uma mulher de 87 anos com um prolapso uterino estadio IV (POP-Q) e grau 4 (Baden-Walker)
Imagem : “An 87-year-old woman with uterine prolapse Stage IV” pelo Asama Vanichtantikul et al. Licença: CC BY 4.0O tratamento do POP baseia-se no estádio/grau, sintomas e bem-estar geral do paciente. Todos os casos devem receber tratamento conservador. Algumas doentes com sintomas mais MAIS Androgen Insensitivity Syndrome graves podem desejar cirurgia.

Diferentes tipos de pessários
Imagem : “Pessaries” pelo Huckfinne. Licença: Domínio PúblicoIndicado nas doentes sintomáticas que expressarem vontade. Deve ser tido em conta que, a menos que o POP cause retenção urinária, a decisão pela cirurgia é motivada principalmente pelo desejo da doente após aconselhamento sobre riscos/benefícios/alternativas.