Prolapso de órganos pélvicos es un término general que se refiere a la herniación de uno o más órganos pélvicos (e.g., vejiga, útero, recto) en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el canal vaginal, y potencialmente todo el camino a través del introito. La debilidad y la insuficiencia del suelo pélvico pueden provocar prolapso de órganos pélvicos. Los LOS Neisseria principales factores de riesgo son la paridad, el parto vaginal, la edad, la obesidad y las enfermedades caracterizadas por un aumento de la presión abdominal. Las personas afectadas suelen presentar presión vaginal y sensación de abultamiento vaginal, a menudo con impulsos urinarios y defecatorios asociados. El diagnóstico es clínico, y el prolapso de órganos pélvicos se clasifica utilizando el sistema de estadificación Pelvic Organ Prolapse Pelvic Organ Prolapse Pelvic organ prolapse (POP) is a general term that refers to herniation of 1 or more pelvic organs (e.g., bladder, uterus, rectum) into the vaginal canal, and potentially all the way through the introitus. Weakness and insufficiency of the pelvic floor may result in POP. Pelvic Organ Prolapse Quantitation (POP-Q) o el sistema de clasificación de Baden-Walker. El tratamiento se basa en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum los LOS Neisseria deseos y síntomas del individuo. Los LOS Neisseria enfoques conservadores incluyen pesarios vaginales, ejercicios de fortalecimiento de la musculatura pélvica y reducción de los LOS Neisseria factores de riesgo modificables. La reparación quirúrgica es una opción para las personas con síntomas más graves.
Last updated: Dec 15, 2025
Prolapso de órganos pélvicos: un término general que se refiere al AL Amyloidosis prolapso de 1 o más de los LOS Neisseria órganos pélvicos (e.g., vejiga, útero, recto) en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el canal vaginal
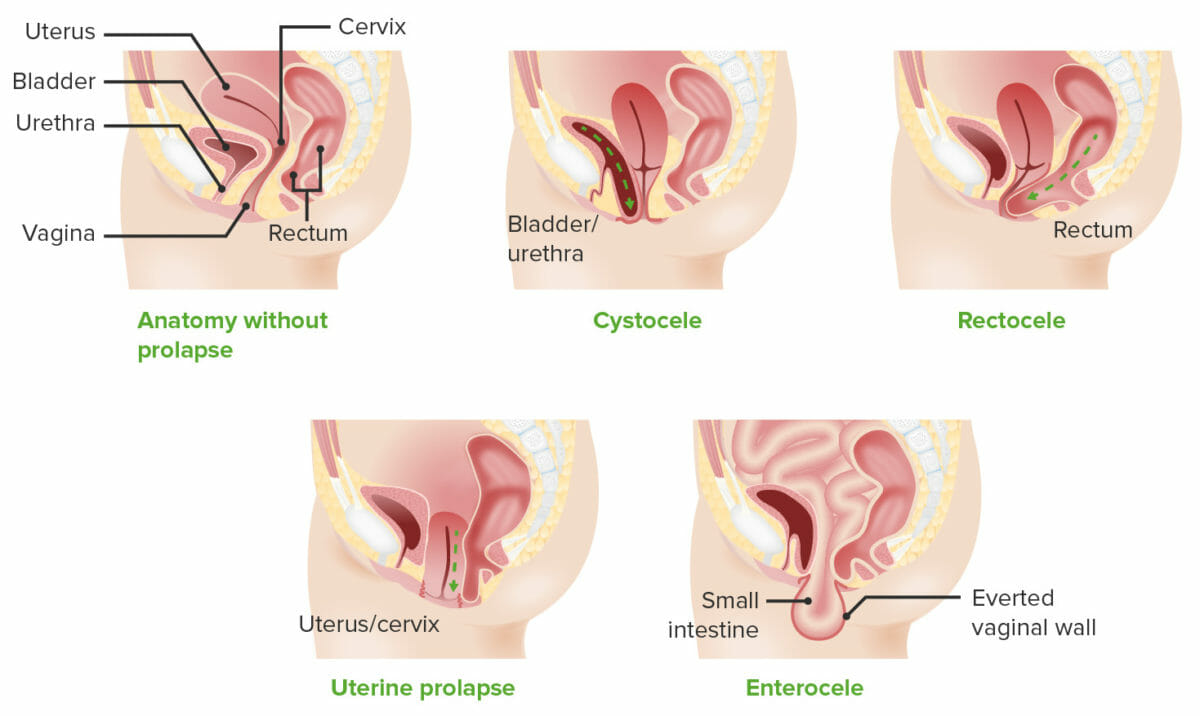
Tipos de prolapso de órganos pélvicos:
La pared vaginal está delineada en un rosa más oscuro. Observe cómo con cistoceles y rectoceles, la vejiga y el recto, respectivamente, empujan las paredes vaginales y se hernian a través del orificio vaginal. Con el prolapso apical, la vagina se “arruga”, como se muestra en la imagen del prolapso uterino, e incluso puede evertirse por completo, como se muestra con el enterocele.
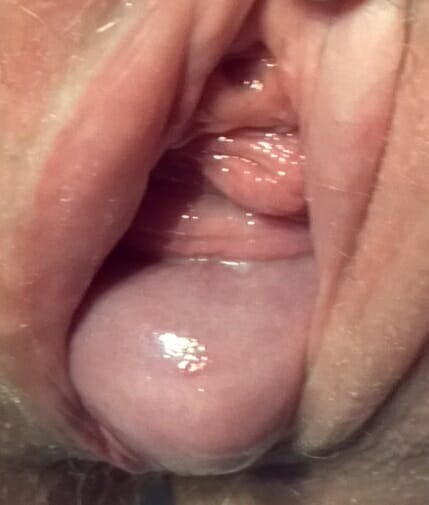
Mujer de 40 años con prolapso uterino:
Obsérvese el tejido liso del cuello uterino que sobresale a través del introito vaginal (el orificio cervical externo se encuentra en la parte inferior derecha de esta imagen) en comparación con los pliegues rugosos de la pared vaginal anterior.
Visualizar el prolapso de órganos pélvicos, especialmente el prolapso de órganos pélvicos apical, puede ser difícil.
El prolapso se debe a la debilidad e insuficiencia del piso pélvico, que normalmente mantiene los LOS Neisseria órganos en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum su lugar. Los LOS Neisseria factores de riesgo incluyen:
Los LOS Neisseria órganos pélvicos están sostenidos por el piso pélvico, el tejido conectivo y la pelvis Pelvis The pelvis consists of the bony pelvic girdle, the muscular and ligamentous pelvic floor, and the pelvic cavity, which contains viscera, vessels, and multiple nerves and muscles. The pelvic girdle, composed of 2 “hip” bones and the sacrum, is a ring-like bony structure of the axial skeleton that links the vertebral column with the lower extremities. Pelvis: Anatomy ósea. Además, la vagina Vagina The vagina is the female genital canal, extending from the vulva externally to the cervix uteri internally. The structures have sexual, reproductive, and urinary functions and a rich blood supply, mainly arising from the internal iliac artery. Vagina, Vulva, and Pelvic Floor: Anatomy está sostenida por 3 niveles de soporte a lo largo de su longitud.
La capa más interna del suelo pélvico:
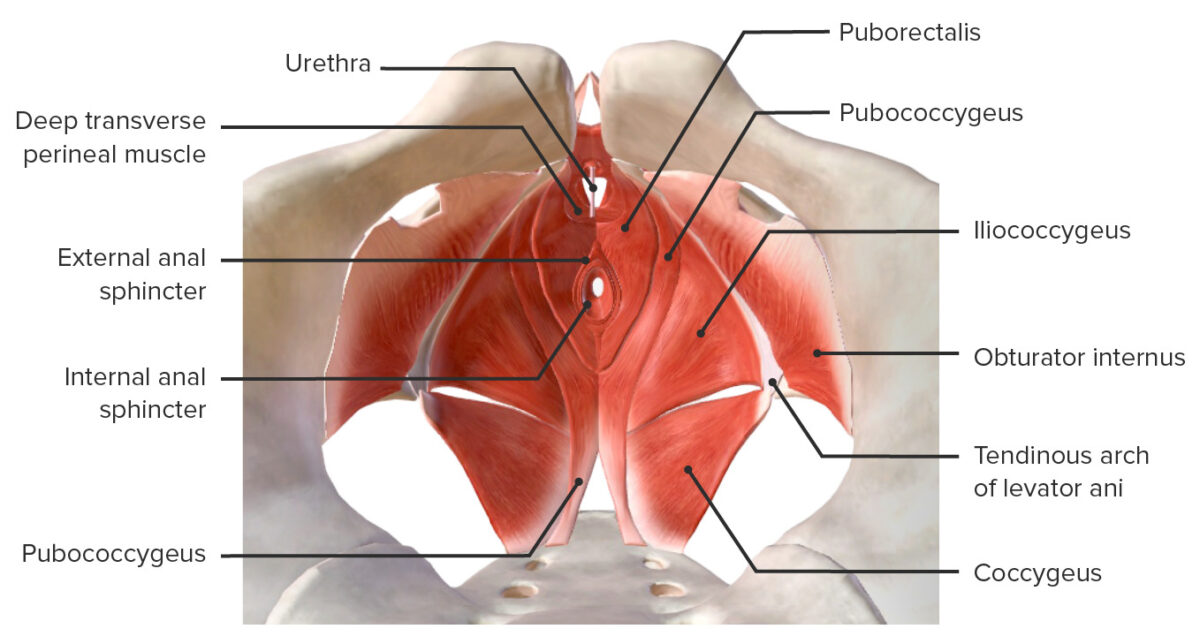
Músculos del piso pélvico
Imagen por BioDigital, editada por Lecturio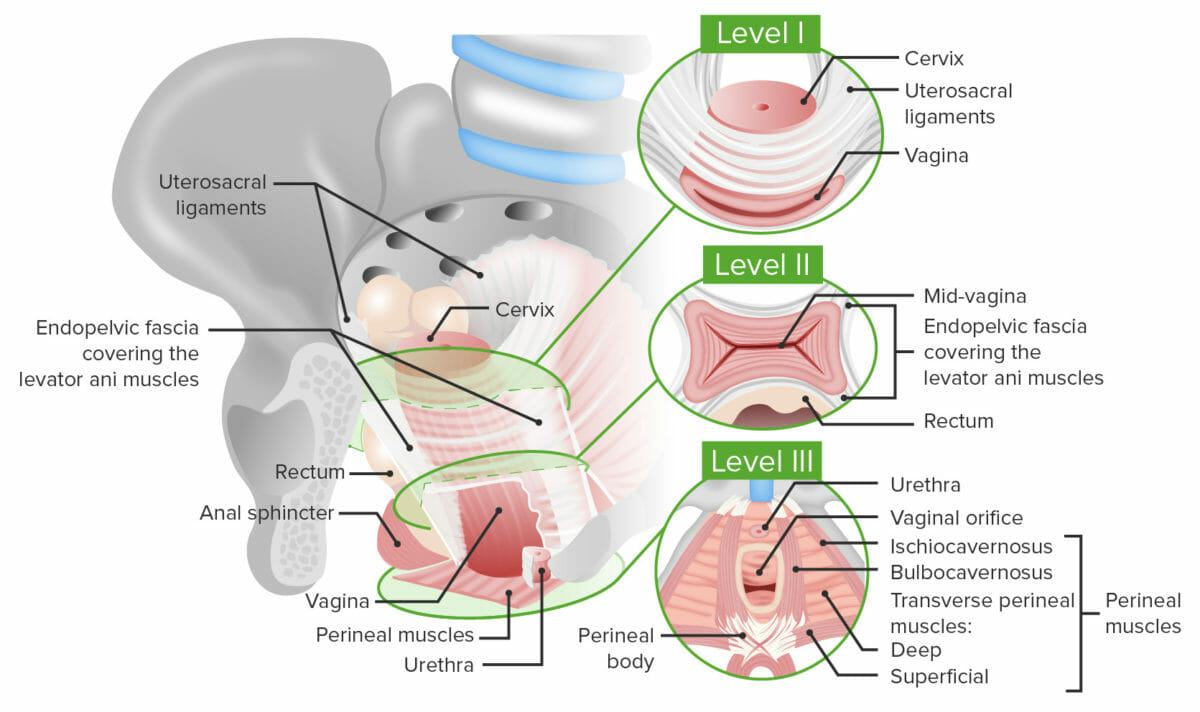
Niveles de soporte vaginal:
Nivel I: el nivel más proximal que soporta la parte superior de la vagina. Consiste en ligamentos uterosacros que conectan la parte superior de la vagina al nivel del cuello uterino con el sacro.
Nivel II: soporte a lo largo de la vagina proporcionado por la fascia endopélvica que cubre los músculos elevadores del ano. La fascia se inserta en el arco tendinoso de los músculos elevadores del ano justo debajo de los huesos púbicos.
Nivel III: el nivel de soporte más distal. El nivel III sostiene la parte inferior de la vagina y el orificio vaginal, y lo proporcionan los músculos perineales y el cuerpo perineal.
Las personas con prolapso de órganos pélvicos suelen presentar:
La American Urogynecologic Society (AUGS) y la Society of Gynecologic Surgeons (SGS) recomiendan usar el sistema de estadificación POP-Q sobre el sistema de Baden-Walker porque el primero es el único método validado para la medición objetiva de un prolapso.
| Estadio 0 | Sin prolapso |
|---|---|
| Estadio I | La porción más distal del prolapso es > 1 cm proximal al AL Amyloidosis nivel del himen. |
| Estadio II | La porción más distal del prolapso se encuentra a 1 cm o menos del himen. |
| Estadio III | La porción más distal del prolapso es > 1 cm distal al AL Amyloidosis himen, pero no más de 2 cm por debajo de la LVT. |
| Estadio IV | La vagina Vagina The vagina is the female genital canal, extending from the vulva externally to the cervix uteri internally. The structures have sexual, reproductive, and urinary functions and a rich blood supply, mainly arising from the internal iliac artery. Vagina, Vulva, and Pelvic Floor: Anatomy está completamente evertida (dentro de 2 cm de la +LVT) o se ha HA Hemolytic anemia (HA) is the term given to a large group of anemias that are caused by the premature destruction/hemolysis of circulating red blood cells (RBCs). Hemolysis can occur within (intravascular hemolysis) or outside the blood vessels (extravascular hemolysis). Hemolytic Anemia producido procidencia uterina. |
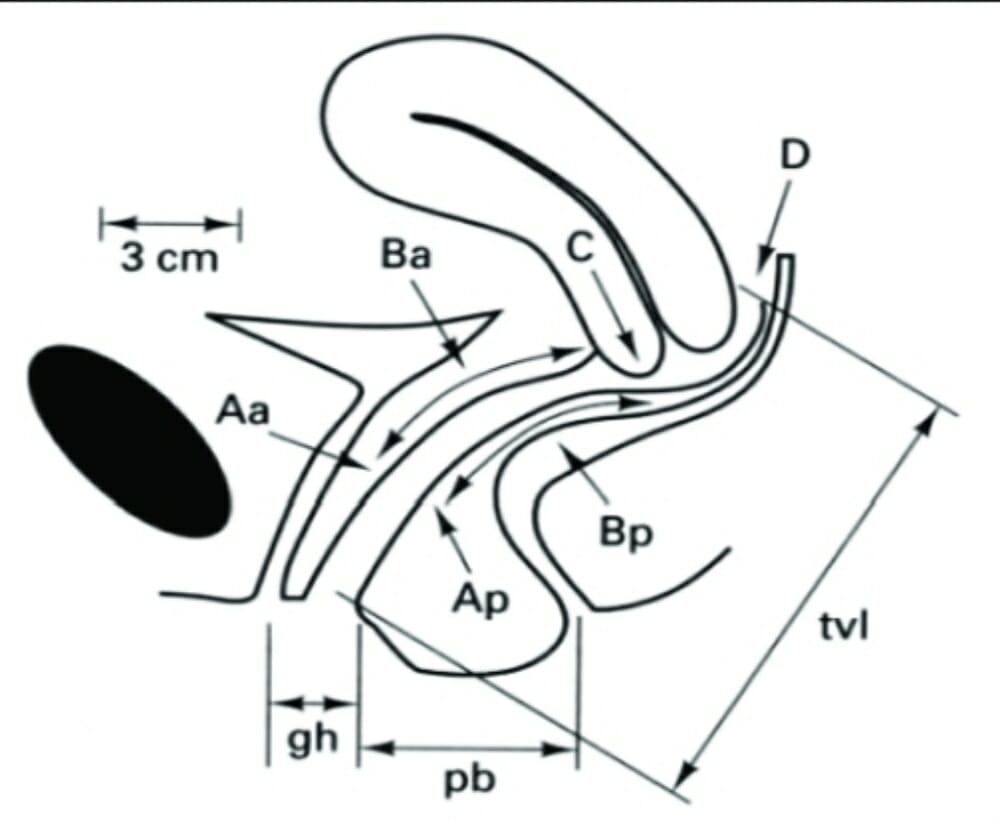
Puntos y referencias utilizados en el sistema POP-Q:
El estadio se define por el mayor número asociado a cada compartimento. Por ejemplo, si Aa = 0 y Ba = +2, entonces un individuo tendría prolapso anterior de estadio 3.
Las medidas:
Longitud vaginal total (tvl, por sus siglas en inglés): la distancia entre el himen y el punto más profundo del fórnix posterior (punto D) si hay un cuello uterino, o la cúpula vaginal (punto C) si el cuello uterino está ausente
Aa: línea media de la pared vaginal anterior, 3 cm proximal al meato uretral externo
Ba: el punto más bajo de prolapso de cualquier parte de la pared vaginal anterior que se encuentra entre el punto Aa y el vértice vaginal; si no hay prolapso, se define como -3
Ap: línea media de la pared vaginal posterior, 3 cm proximal al himen posterior
Bp: punto más bajo de prolapso de cualquier parte de la pared vaginal posterior que se encuentre entre el punto Ap y el vértice vaginal; si no hay prolapso, se define como -3
C: distancia del himen al cuello uterino o cúpula vaginal
D: punto más profundo del fórnix posterior (medido solo en mujeres con cuello uterino)
Hiato genital (gh, por sus siglas en inglés): la distancia entre el meato uretral externo (anteriormente) y el himen de la línea media posterior
Cuerpo perineal (pb, por sus siglas en inglés): la distancia entre el himen de la línea media posterior y la abertura anal media
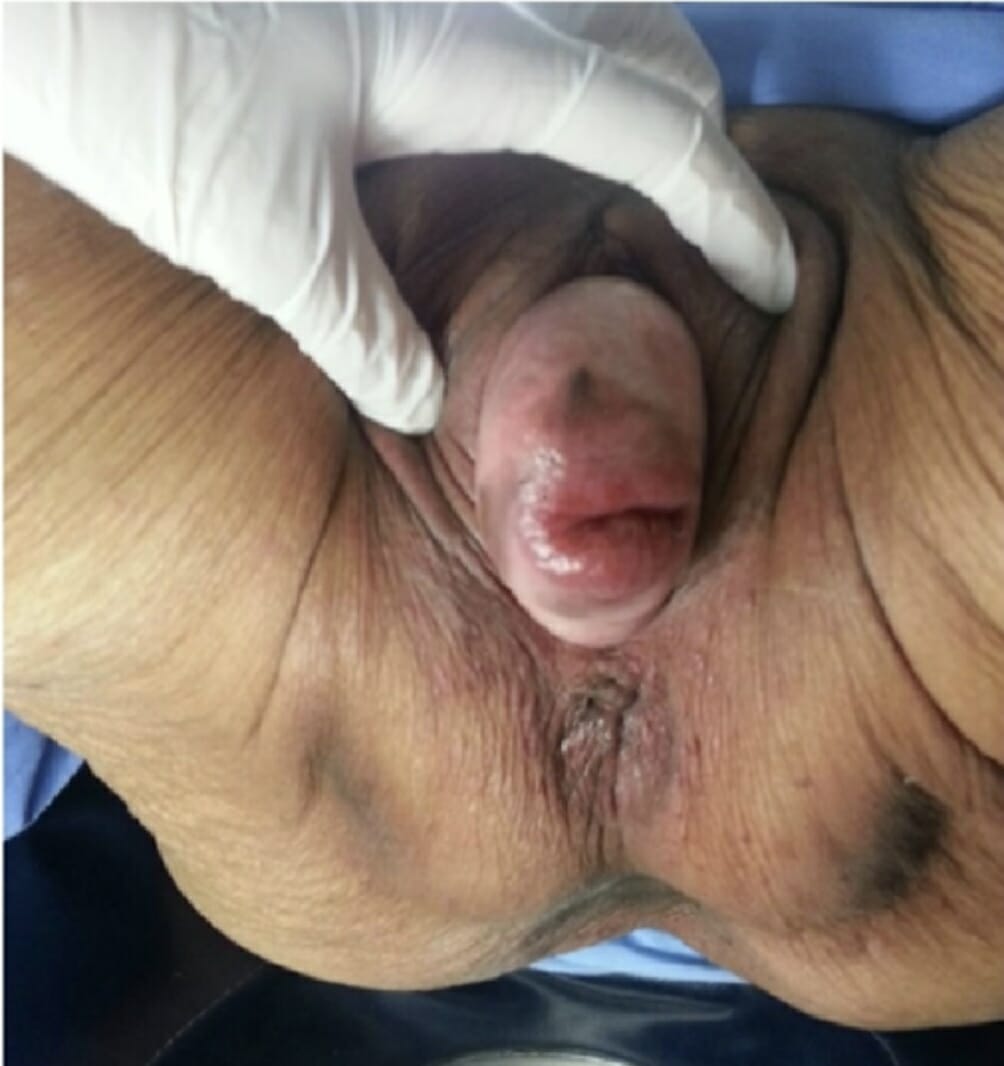
Mujer de 87 años con prolapso uterino en estadio IV (POP-Q) y grado 4 (Baden-Walker)
Imagen: “An 87-year-old woman with uterine prolapse Stage IV” por Asama Vanichtantikul et al. Licencia: CC BY 4.0El tratamiento del prolapso de órganos pélvicos se basa en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el estadio/grado, los LOS Neisseria síntomas y el bienestar general del sujeto. A todos los LOS Neisseria casos se les debe ofrecer tratamiento conservador. Algunas personas con síntomas más graves pueden desear una cirugía.

Diferentes tipos de pesas
Imagen: “Pessaries” por Huckfinne. Licencia: Dominio PúblicoIndicado en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum individuos sintomáticos si lo desean. Nótese que, a menos que el prolapso de órganos pélvicos esté causando retención urinaria, la decisión de la cirugía se basa principalmente en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum los LOS Neisseria deseos del sujeto después del asesoramiento sobre los LOS Neisseria riesgos/beneficios/alternativas.