A pneumonia Pneumonia Pneumonia or pulmonary inflammation is an acute or chronic inflammation of lung tissue. Causes include infection with bacteria, viruses, or fungi. In more rare cases, pneumonia can also be caused through toxic triggers through inhalation of toxic substances, immunological processes, or in the course of radiotherapy. Pneumonia é uma doença das vias aéreas inferiores caracterizada por inflamação do tecido alveolar e/ou intersticial dos pulmões. A pneumonia Pneumonia Pneumonia or pulmonary inflammation is an acute or chronic inflammation of lung tissue. Causes include infection with bacteria, viruses, or fungi. In more rare cases, pneumonia can also be caused through toxic triggers through inhalation of toxic substances, immunological processes, or in the course of radiotherapy. Pneumonia tem numerosas potenciais etiologias, das quais a infecciosa é a mais MAIS Androgen Insensitivity Syndrome comum, e é classificada de acordo com vários fatores. Os agentes patogénicos que normalmente afetam a população pediátrica diferem frequentemente dos que são observados em adultos. O diagnóstico é baseado na história clínica e no exame objetivo. Em alguns casos, obtém-se informação adicional através de estudos laboratoriais e exames de imagem. A abordagem envolve tratamento de suporte e agentes antimicrobianos com base na etiologia. O prognóstico é geralmente bom.
Last updated: Dec 15, 2025

Agentes patogénicos na pneumonia adquirida na comunidade, de acordo com a faixa etária e circunstâncias especiais
Imagem de Lecturio. Licença: CC BY-NC-SA 4.0A apresentação clínica varia de acordo com a idade do paciente e com o curso da doença.
Por idade:
Por curso clínico:
Diagnóstico feito com base na história clínica e no exame objetivo e pode ser confirmado ou detalhado com imagens.
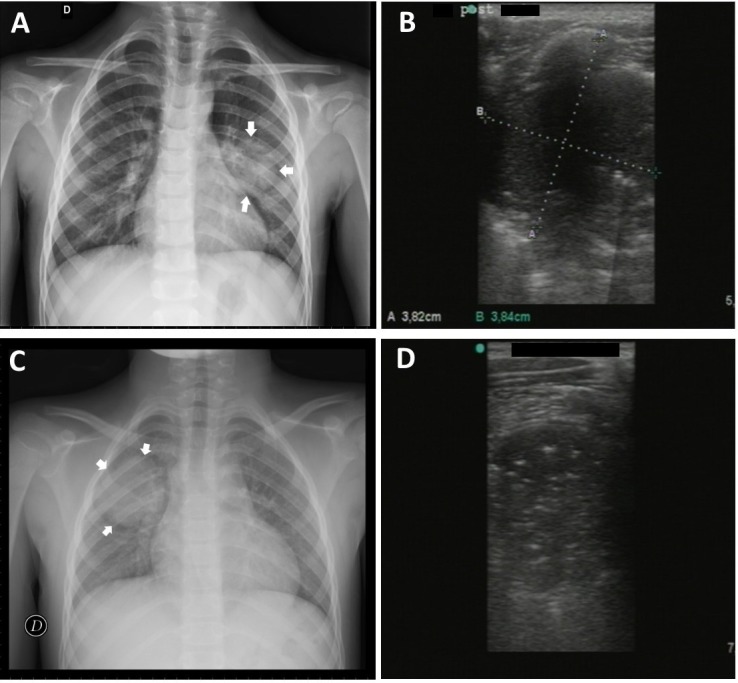
Pneumonia redonda:
Caso 1: Criança de 5 anos, sexo masculino, com evidência de pneumonia redonda no raio-X torácico na região média do pulmão esquerdo (A) detetado por ecografia pulmonar (B)
Caso 2: Criança de 8 anos, sexo masculino, com pneumonia redonda na região média/superior do pulmão direito no raio-X torácico. (C) e imagem de ecografia correspondente (D)
A maioria das crianças com pneumonia Pneumonia Pneumonia or pulmonary inflammation is an acute or chronic inflammation of lung tissue. Causes include infection with bacteria, viruses, or fungi. In more rare cases, pneumonia can also be caused through toxic triggers through inhalation of toxic substances, immunological processes, or in the course of radiotherapy. Pneumonia recupera sem sequelas a longo prazo; no entanto, podem ocorrer algumas complicações.
Outras complicações da pneumonia Pneumonia Pneumonia or pulmonary inflammation is an acute or chronic inflammation of lung tissue. Causes include infection with bacteria, viruses, or fungi. In more rare cases, pneumonia can also be caused through toxic triggers through inhalation of toxic substances, immunological processes, or in the course of radiotherapy. Pneumonia em crianças incluem: