Durante a gravidez, o desenvolvimento e o crescimento fetal são sustentados completamente pela mãe até o nascimento. A placenta apresenta um lado fetal e um lado materno, e fornece uma comunicação vascular entre a mãe e o feto. Esta comunicação permite que a mãe forneça nutrientes ao feto e a remoção de resíduos do sangue fetal. A placenta também é conhecida como “pulmão fetal”, dado que permite trocas gasosas entre a circulação materna e fetal. As doenças ou defeitos na placenta têm geralmente complicações graves e até fatais.
Última atualização: Feb 25, 2022
A placenta tem uma aparência de panqueca, com 2 lados:
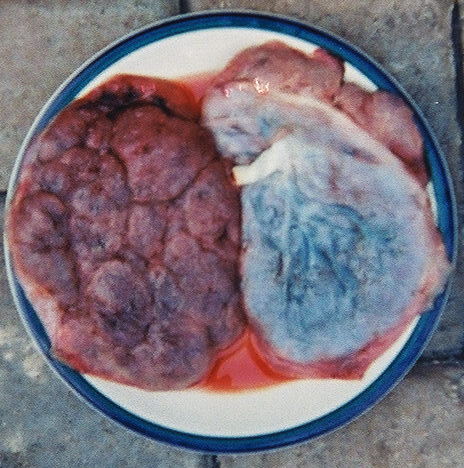
2 placentas:
Esquerda: Lado materno
Direita: Lado fetal
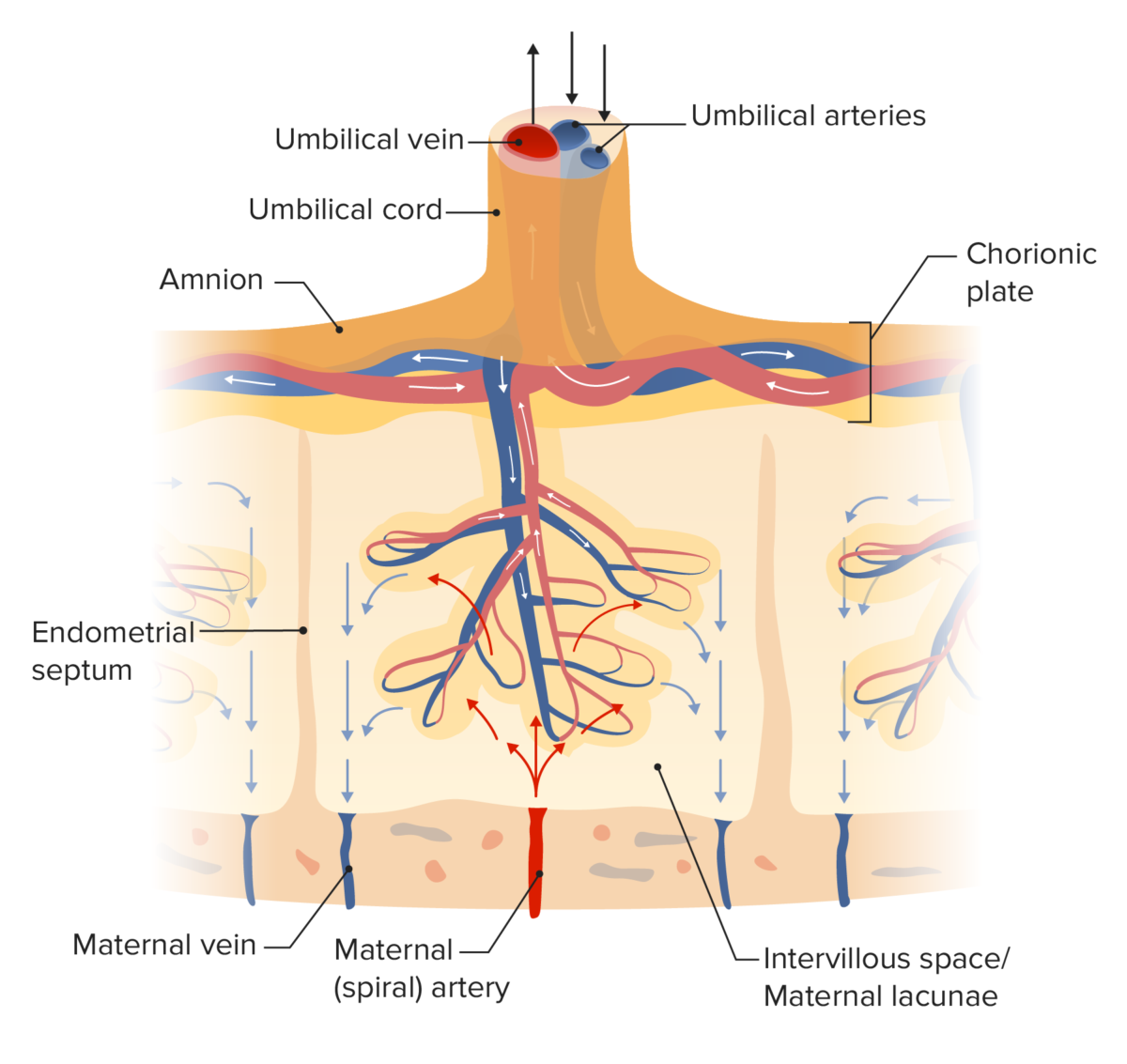
Diagrama da circulação placentária
Imagem por Lecturio. Licença: CC BY-NC-SA 4.0A barreira placentária é uma membrana seletivamente permeável que separa o sangue materno e fetal. A barreira é composta pelas seguintes camadas:
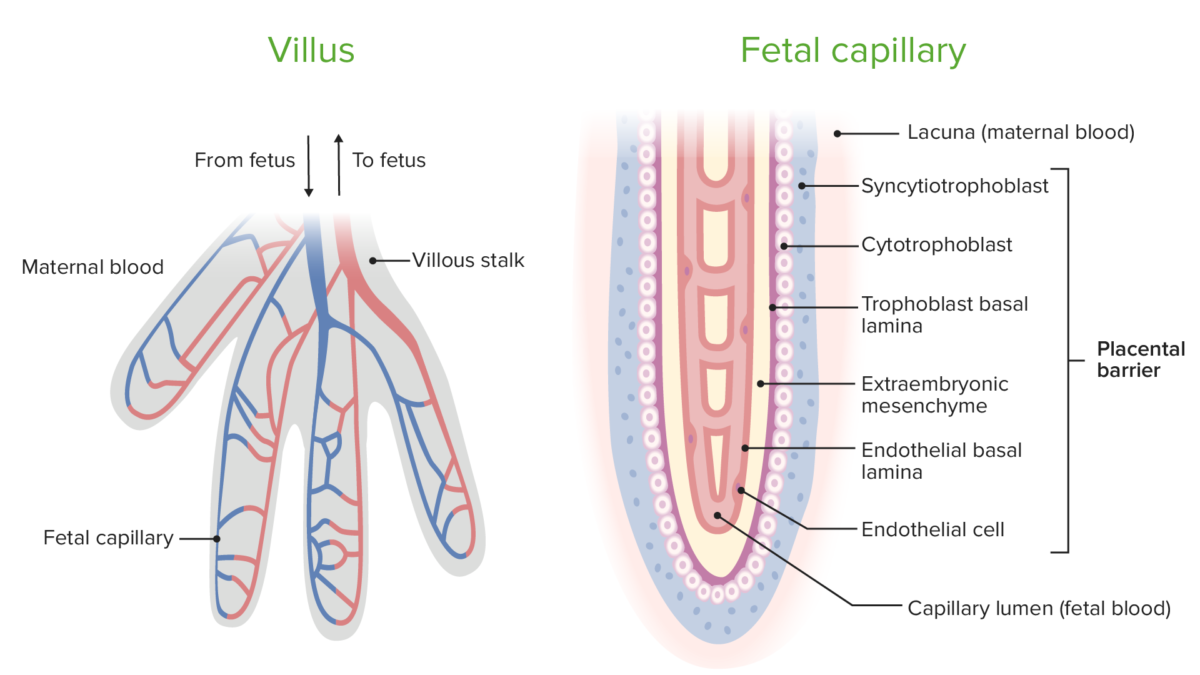
Circulação dentro das vilosidades coriónicas e os componentes da barreira placentária
Imagem por Lecturio. Licença: CC BY-NC-SA 4.0A seguinte tabela lista as múltiplas funções críticas da placenta para o feto.
| Funções primárias | Detalhes importantes |
|---|---|
| Trocas gasosas |
|
| Troca de nutrientes |
|
| Remoção de resíduos |
|
| Secreção hormonal |
|
| Funções metabólicas |
|
| Rejeição do sistema imunológico | Criação de um sítio imunologicamente privilegiado |
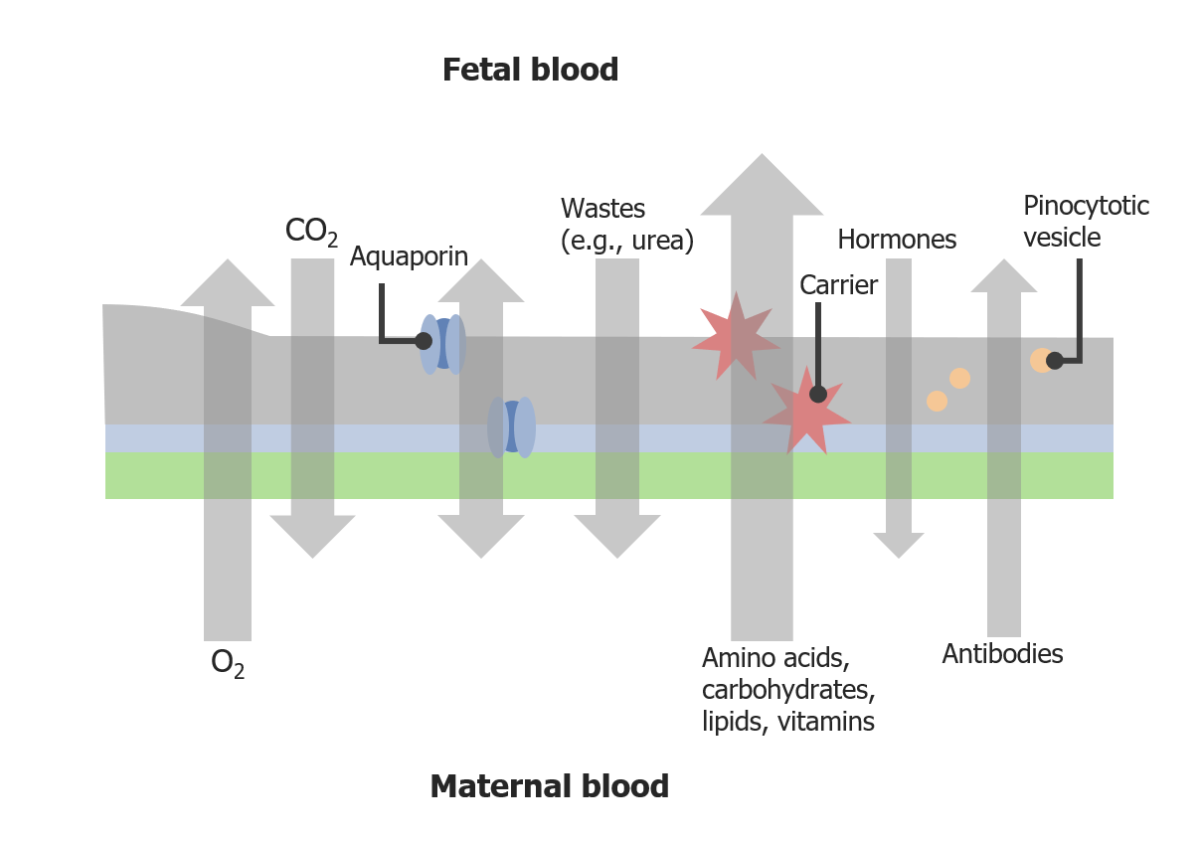
Transporte através da barreira placentária
Imagem por Lecturio. Licença: CC BY-NC-SA 4.0Etapas do desenvolvimento placentário:
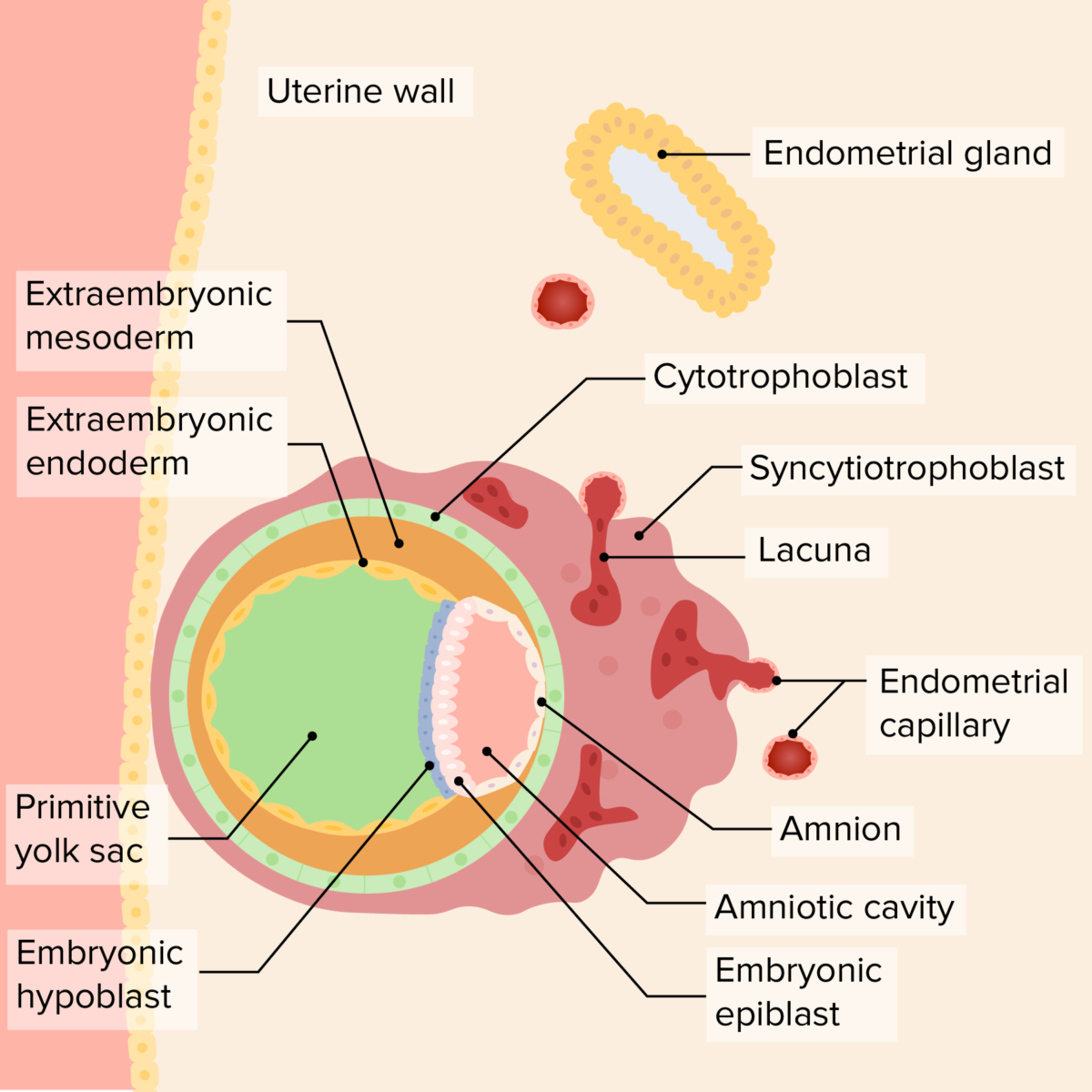
Blastocisto implantado
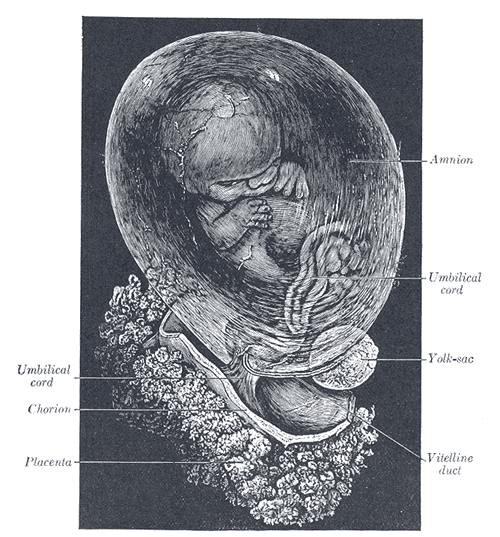
Feto com cerca de 8 semanas, envolto pelo âmnio
Ampliação: pouco mais de 2 diâmetros
O cordão umbilical liga o feto à placenta. O cordão contém 2 artérias e 1 veia e estende-se desde o umbigo fetal até a superfície fetal da placenta.
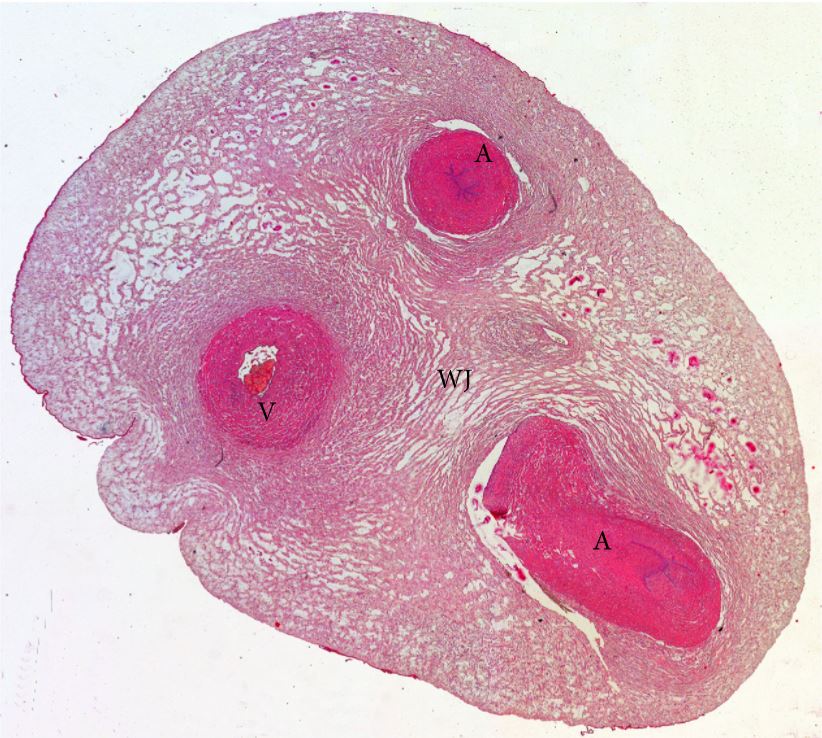
Corte transversal do cordão umbilical humano
A: Artéria
V: veia
WJ: Geleia de Wharton
A cavidade amniótica é uma cavidade preenchida por líquido, e envolve o embrião/feto em desenvolvimento; o líquido que a preenche é chamado líquido amniótico.
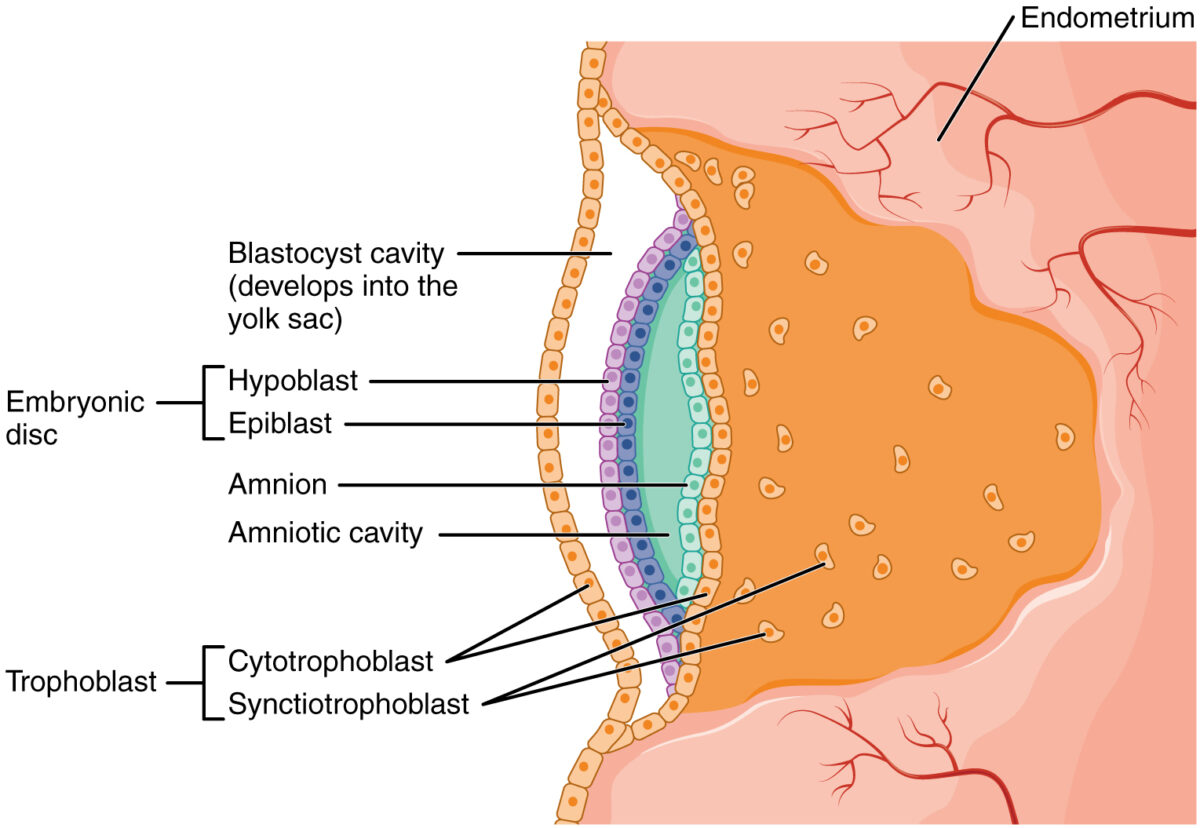
Desenvolvimento inicial da cavidade amniótica durante a implantação
Imagem : “2907 Embroyonic Disc, Amniotic Cavity, Yolk Sac-02” por OpenStax College. Licença: CC BY 3.0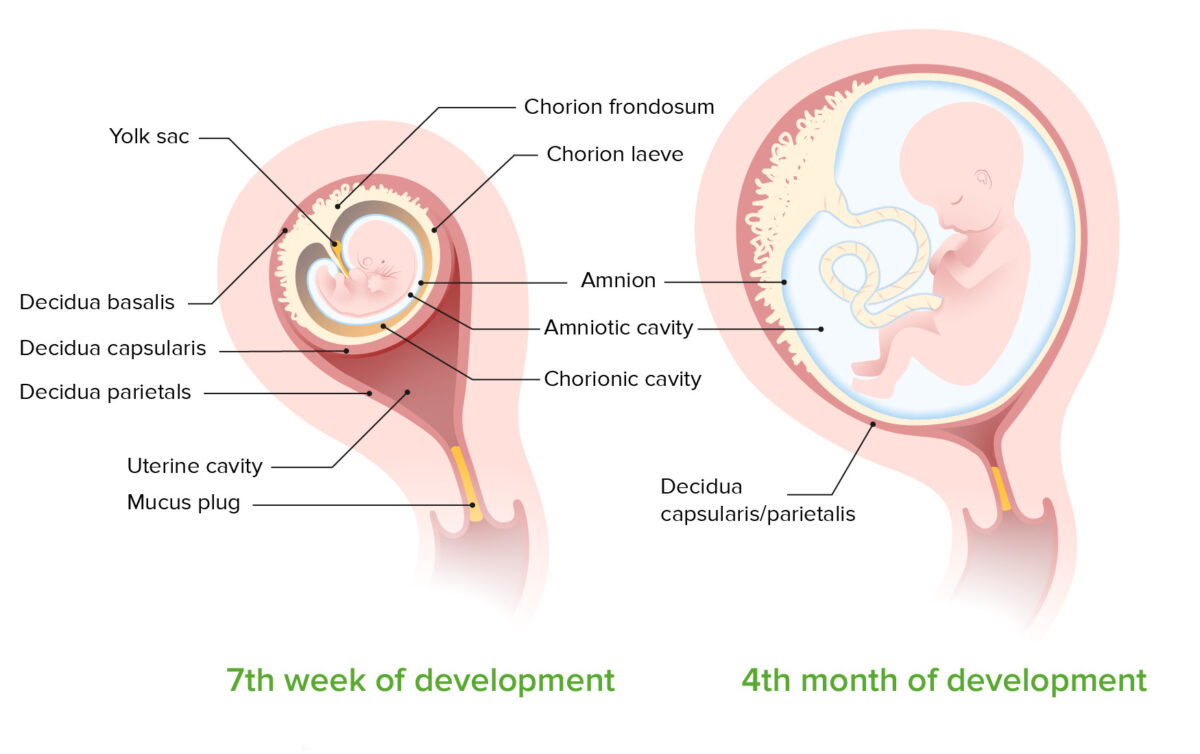
Desenvolvimento da cavidade amniótica entre a 7ª semana e o 4º mês de desenvolvimento:
Observe que aos 7 meses, o córion e o âmnio fundem-se, obliterando a cavidade coriónica.
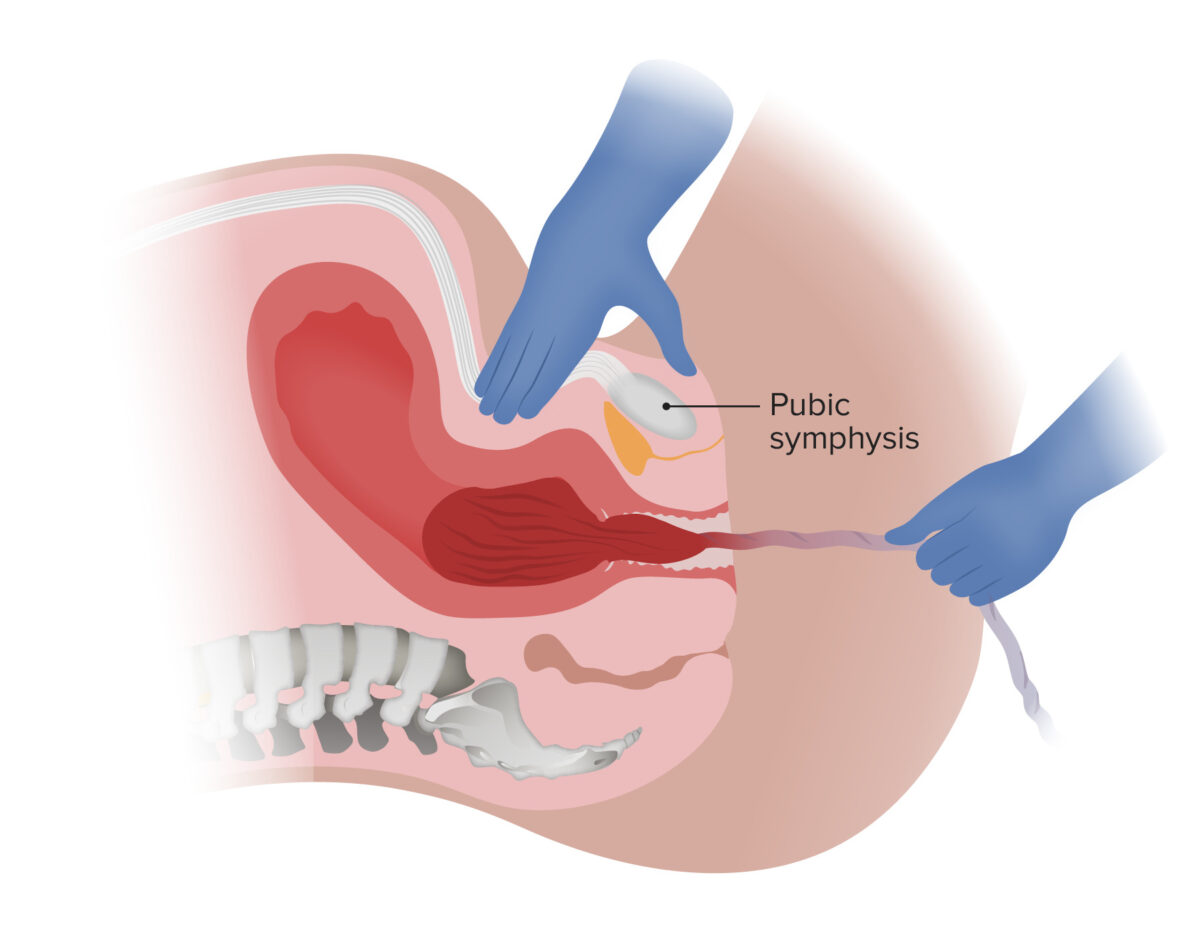
Libertação da placenta por tração suave para baixo no cordão umbilical e tração no sentido contrário no útero:
Observe que o cordão umbilical não está clampado neste exemplo.
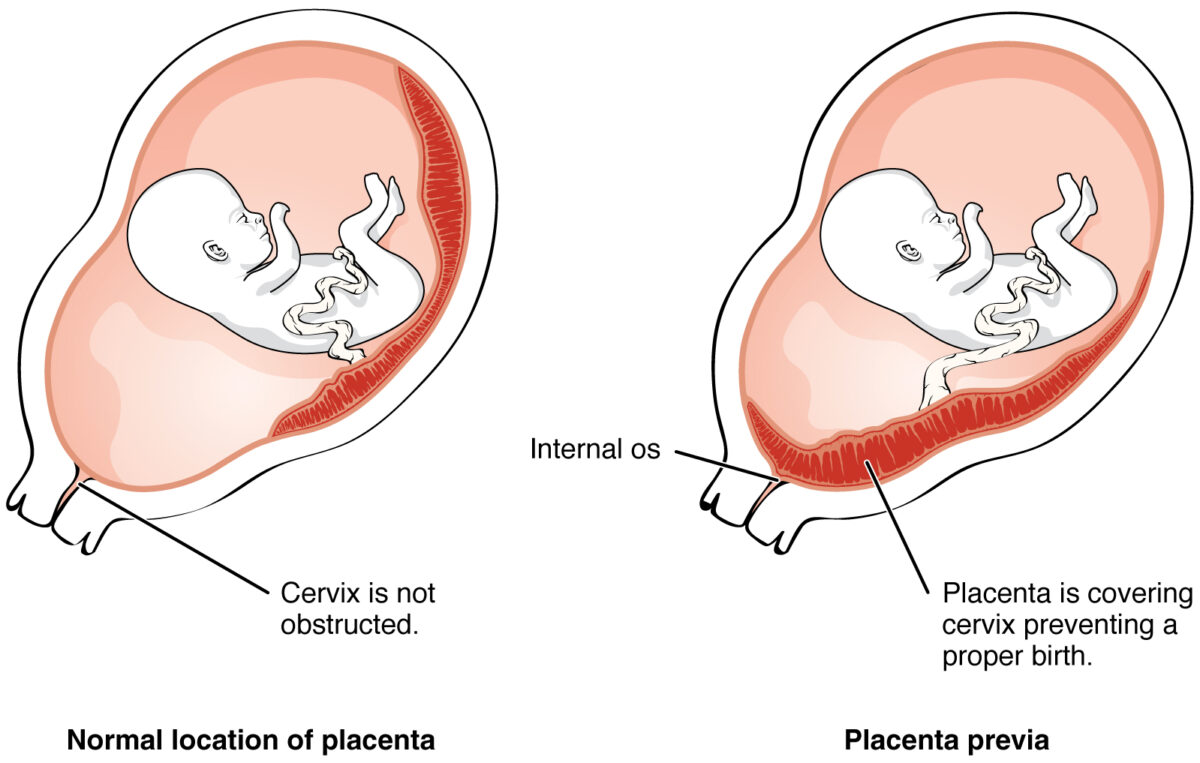
Placenta prévia
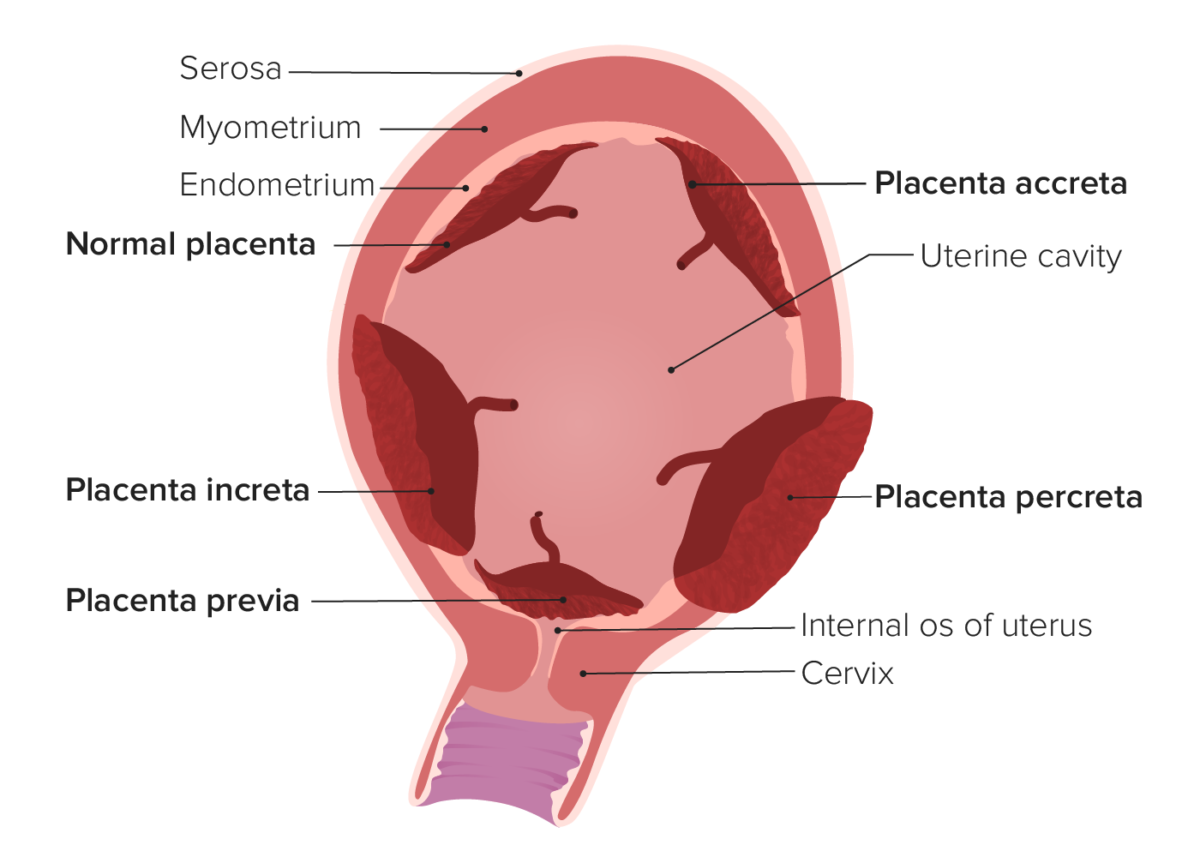
Tipos de localização anormal da placenta
Imagem por Lecturio. Licença: CC BY-NC-SA 4.0