A pielonefrite é uma infeção que afeta a pelve renal e o parênquima renal. Esta doença surge sobretudo como complicação de uma infeção da bexiga que sobe para o trato urinário superior. A pielonefrite pode ser aguda ou crónica (resulta de infeções persistentes ou crónicas). Os sintomas agudos típicos são a dor no flanco, febre, náuseas e vómitos. Os do tipo crónico dependem da patologia subjacente. O diagnóstico é estabelecido através da apresentação clínica, apoiada pelos achados laboratoriais (no sangue e na urina). São realizados exames de imagem se o doente apresentar doença grave ou se não houver resposta ao tratamento inicial (antibióticos). A TC é o exame de escolha devido à sua capacidade de detetar alterações renais associadas à infeção, incluindo a extensão da doença. O abcesso perinéfrico é uma infeção que envolve o espaço perinéfrico entre o rim e a fáscia de Gerota. Pode resultar de uma extensão da pielonefrite ou de disseminação hematogénica de uma infeção sistémica. O diagnóstico é estabelecido através de uma tomografia computadorizada. O tratamento inclui antibioterapia, com drenagem do abcesso (tanto diagnóstica quanto terapêutica).
Última atualização: Jul 7, 2022
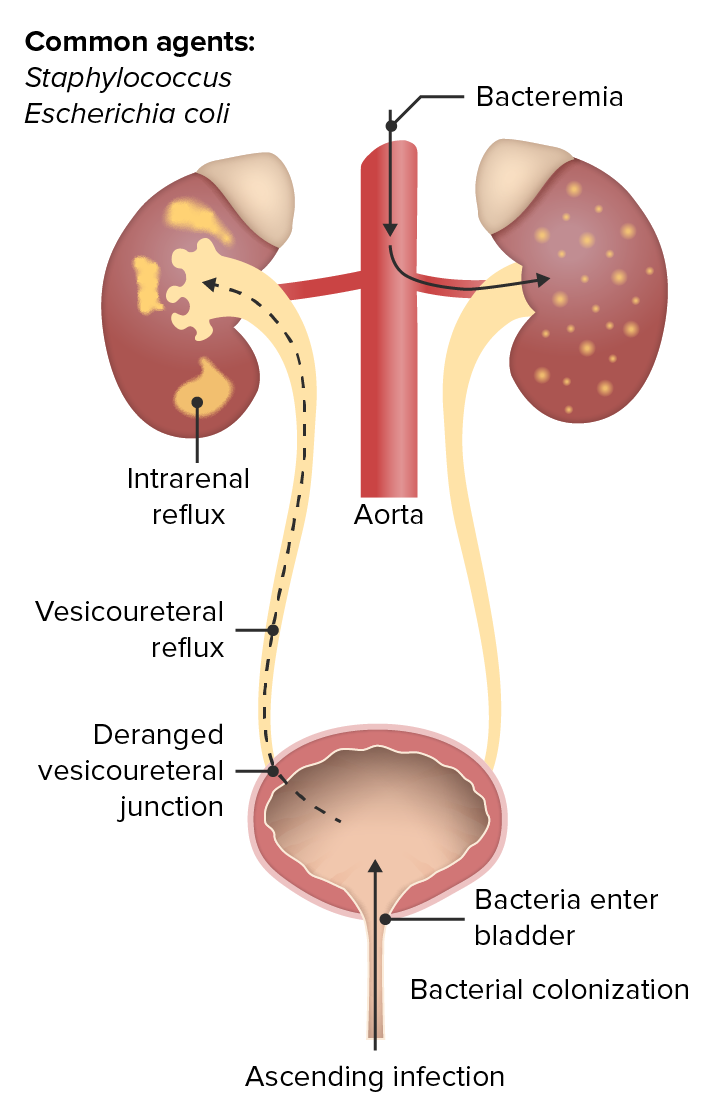
Infeção do Trato Urinário ascendente e por via hematogénica
Imagem de Lecturio. Licença: CC BY-NC-SA 4.0A pielonefrite aguda é o processo infecioso e inflamação de início súbito do(s) rim(ns) por infeção ascendente ou disseminação hematogénica de infeções sistémicas.
Associados ao desenvolvimento de pielonefrite e de abcesso perinéfrico:
Achados sugestivos de pielonefrite
Análises sanguíneas
Estudos de urina
Estudos imagiológicos
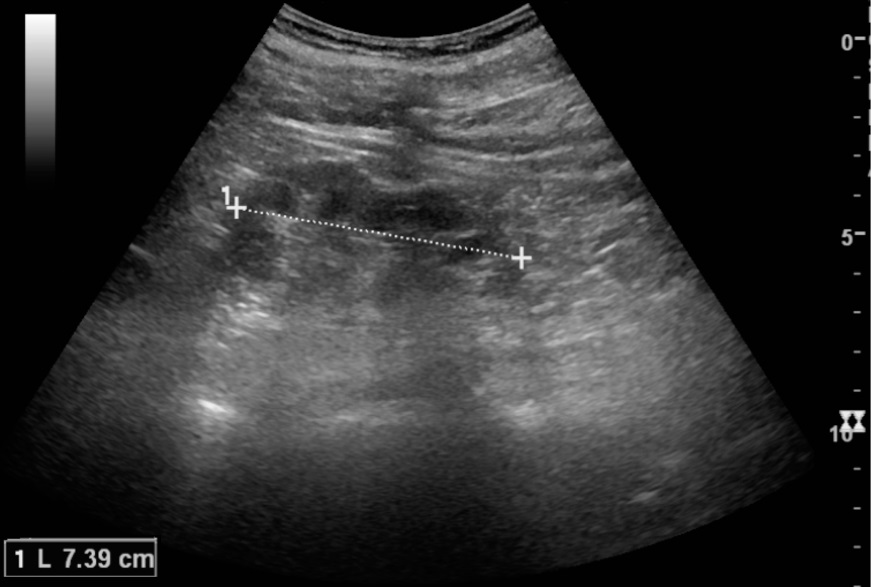
Pielonefrite crónica ilustrada numa redução do tamanho do rim (7 cm) e adelgaçamento cortical focal:
O tamanho normal do rim é 10–12 cm. Note as medições do rim ilustradas pelos 2 sinais “+” e a linha tracejada.
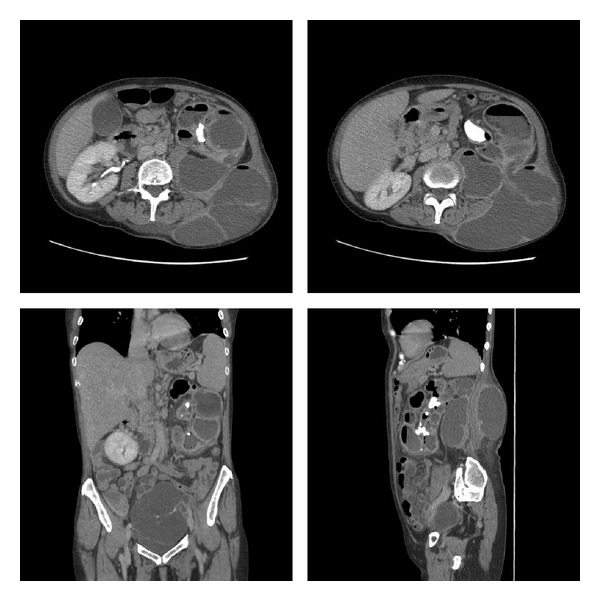
Pielonefrite xantogranulomatosa:
TC abdominopélvico com contraste IV e fase tardia que mostra o rim esquerdo com o parênquima substituído por múltiplas coleções hipodensas de grandes dimensões, que contêm líquido e gás, um cálculo coraliforme esquerdo e uma comunicação entre o rim e uma coleção grande no flanco.
Notar também a massa pélvica multiloculada de 13,5 por 7,7 cm.
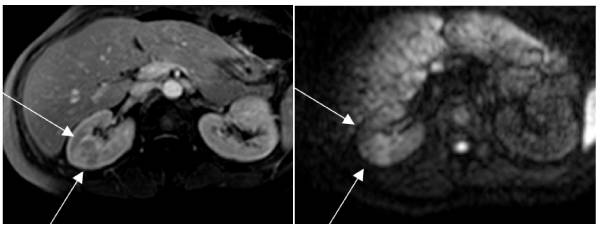
RM que mostra uma pielonefrite:
Esquerda: sequência ponderada em T1 que mostra um foco de pielonefrite de grandes dimensões no rim direito
Direita: A mesma área em difusão. A grande lesão cuneiforme é evidente devido ao edema intenso.
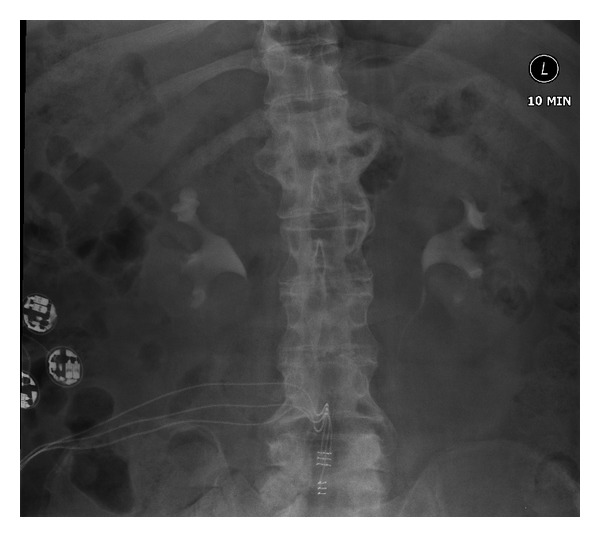
Pielonefrite crónica:
A urografia endovenosa mostra alguma atenuação do cálice do polo superior direito com alguma redução da espessura cortical no polo superior direito compatível com pielonefrite crónica. Por outro lado, ambos os sistemas pielocaliciais e ureteres têm aparência normal.
O tratamento depende da gravidade da apresentação clínica e dos fatores de risco para resistência aos fármacos: