Um nódulo da tiroide caracteriza-se por um crescimento desajustado das células da tiroide, que origina uma massa na glândula tiroideia. A maioria dos nódulos tiroideus é benigna e detetada pelo paciente ou pelo médico no exame objetivo. Noutros casos, um nódulo da tiroide pode ser um achado acidental em exames de imagem. É importante descartar etiologia neoplásica. A avaliação clínica inclui o doseamento da hormona estimuladora da tiroide (TSH) e a ecografia da tiroide, seguida de cintilografia de captação de iodo radioativo (RAI) ou cintilografia da tiroide, se os exames iniciais sugerirem a presença de hipertiroidismo. A punção aspirativa por agulha fina (PAAF) é recomendada em pacientes com achados acográficos suspeitos, nódulos "frios" (captação de iodo no< tecido circundante) na cintigrafia da tireoide, nódulos de grandes dimensões (geralmente> 1,5 cm), ou fatores de risco de malignidade. O tratamento depende dos achados e pode variar desde monitorização periódica por ecografia a cirurgia.
Última atualização: Mar 25, 2025
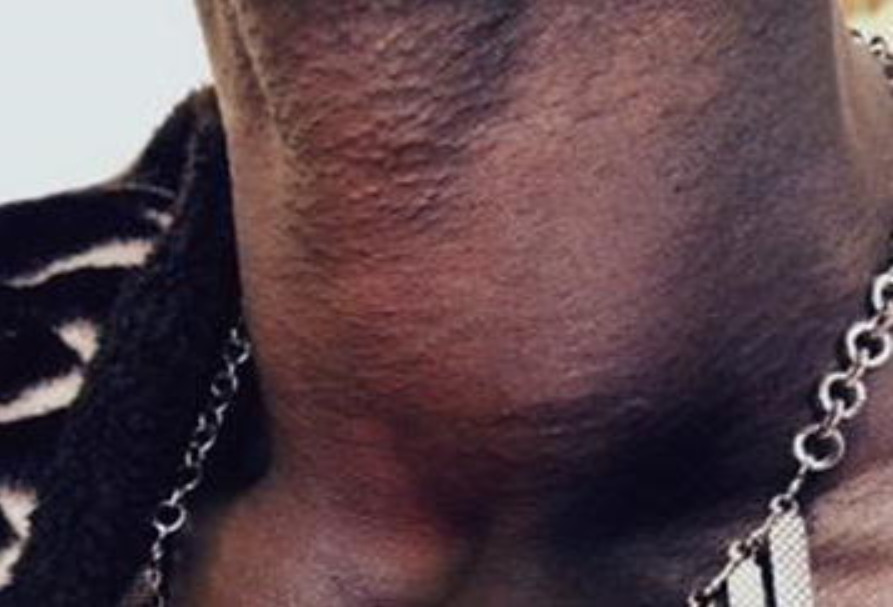
Nódulo da tiroide: massa cervical anterolateral esquerda numa mulher
Imagem: “Concurrent hyperthyroidism and papillary thyroid cancer: a fortuitous and ambiguous case report from a resource-poor setting” por Kadia BM, Dimala CA, Bechem NN, Aroke D. License: CC BY 4.0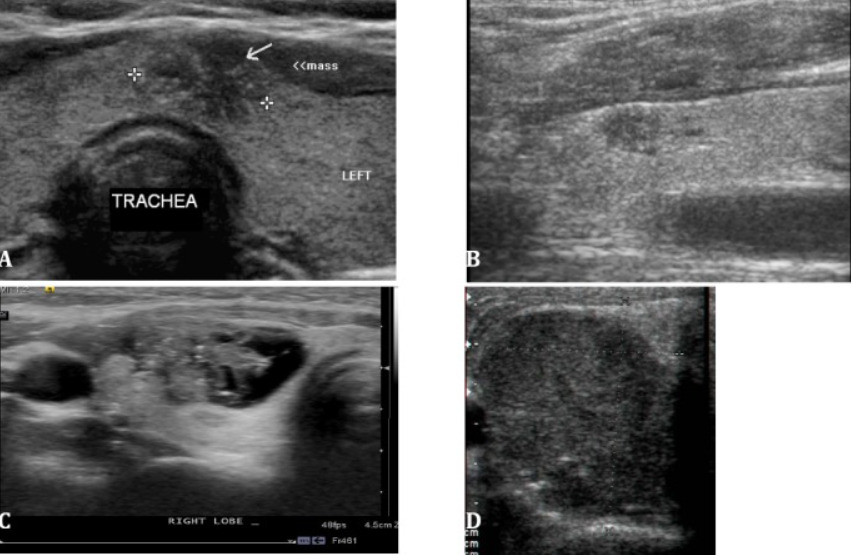
Espectro de achados em nódulos da tiroide malignos (todos os casos de carcinoma papilar):
A: pequena massa ístmica com contorno irregular, hipoecogenicidade marcada e microcalcificações
B: hipoecogenicidade marcada com margens pontiagudas no pólo superior do lobo direito
C: massa complexa mista quística e sólida com contorno lateral irregular e microcalcificações
D: massa sólida uniforme, hipoecogénica, mais alta que larga e com algumas microcalcificações internas
Com base no valor da TSH e achados ecográficos:
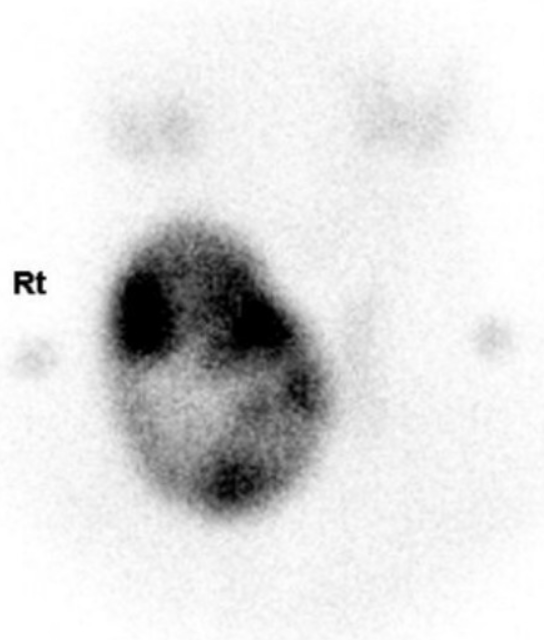
Cintigrafia de um nódulo tiroideu: aumento heterogéneo da captação num nódulo grande ou quente da glândula tiroideia, com diminuição da captação pelo tecido remanescente
Imagem: “Thyroid scan. 99 m-Technetium pertechnetate thyroid scan reveals heterogeneously increased uptake in the large nodule of the right thyroid gland with decreased uptake by the remaining thyroid gland, suggesting a functioning nodule” por Eun Ae Cho, Jee Hee Yoon, Hee Kyung Kim & Ho-Cheol Kang. Licença: CC BY 2.0PAAF indicada se:
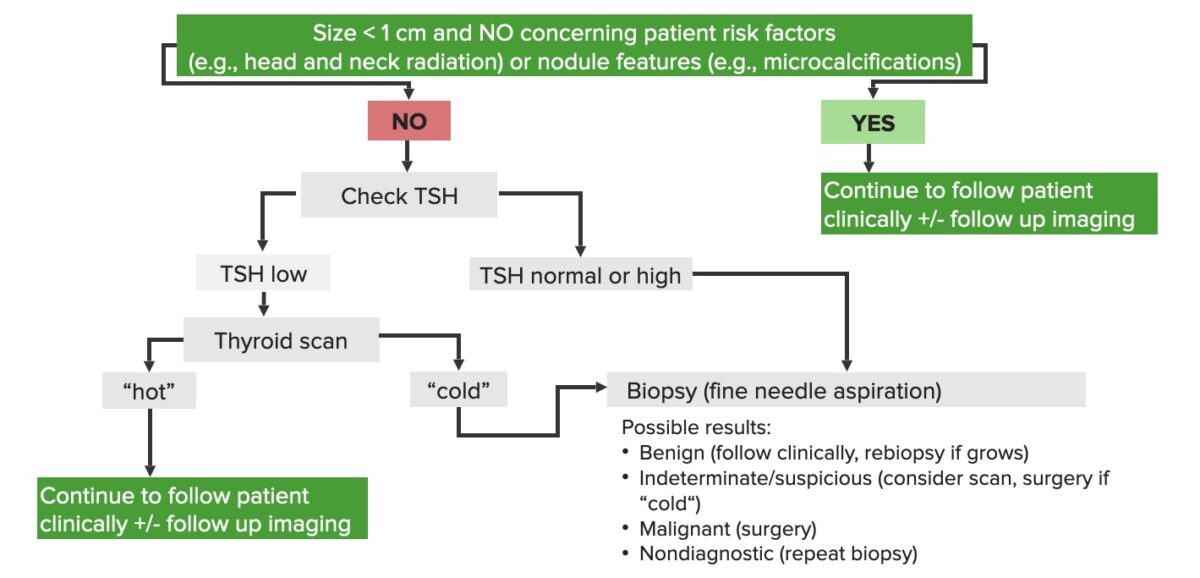
Diagrama esquemático da abordagem diagnóstica para nódulos da tiroide
Imagem por Lecturio.Com base nos resultados da biópsia (categorias citopatológicas de diagnóstico do sistema Bethesda):