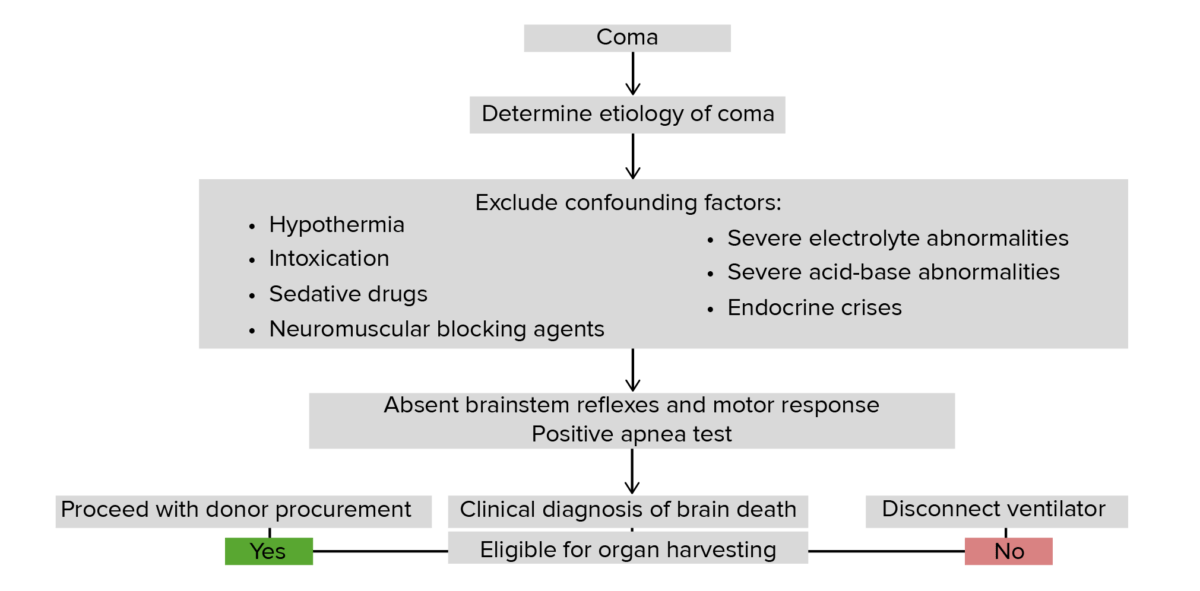
A morte cerebral é um termo clínico e legal que descreve a cessação irreversível de todas as funções cerebrais e do tronco cerebral, incluindo a capacidade do tronco cerebral de regular Regular Insulin as atividades vegetativas e respiratórias. A morte cerebral pode ser causada por diferentes etiologias que levam a lesões catastróficas no cérebro, incluindo isquemia cerebral por paragem cardiorrespiratória, fármacos, sépsis e trauma. O diagnóstico é feito à cabeceira do doente com base no contexto clínico e na realização do exame neurológico. Os exames complementares de diagnóstico podem ser necessários para apoiar o diagnóstico e os critérios diagnósticos podem variar entre os estados e países. O diagnóstico de morte cerebral deve ser estabelecido antes de se considerar a doação de órgãos.
Last updated: Dec 15, 2025
A morte cerebral é a perda completa e permanente de todas as funções cerebrais e do tronco cerebral, incluindo a capacidade do tronco cerebral de regular Regular Insulin as atividades vegetativas e respiratórias.
Definição de “perda completa e permanente” da função cerebral:
A avaliação da morte cerebral num indivíduo com suporte de vida requer neuroimagem, exclusão de fatores confundidores e, possivelmente, um EEG EEG Seizures.