As lesões ligamentares do joelho são frequentemente observadas em jovens atletas, bem como em adultos de meia-idade. Embora a apresentação clínica varie consoante o ligamento lesionado, em todas elas existe instabilidade articular, dor e dificuldade em suportar o peso. O diagnóstico baseia-se no exame objetivo e é confirmado por imagiologia ou visualização direta (artroscopia). O tratamento pode ser conservador ou cirúrgico, dependendo da gravidade da lesão.
Last updated: Dec 15, 2025
Uma lesão do ligamento cruzado anterior (LCA) cursa com um dano estrutural ao ligamento cruzado anterior. As suas funções são:
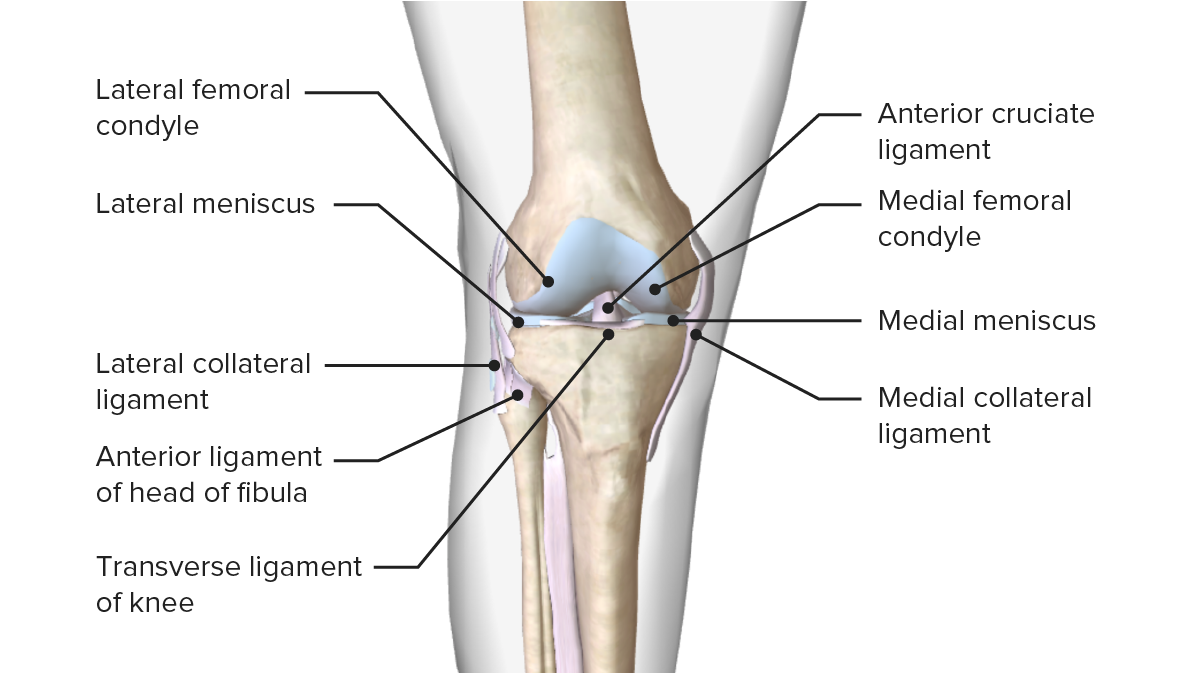
A imagem apresenta os meniscos e a sua relação com outras superfícies articulares que compõem a articulação do joelho
Imagem por BioDigital, editada por Lecturio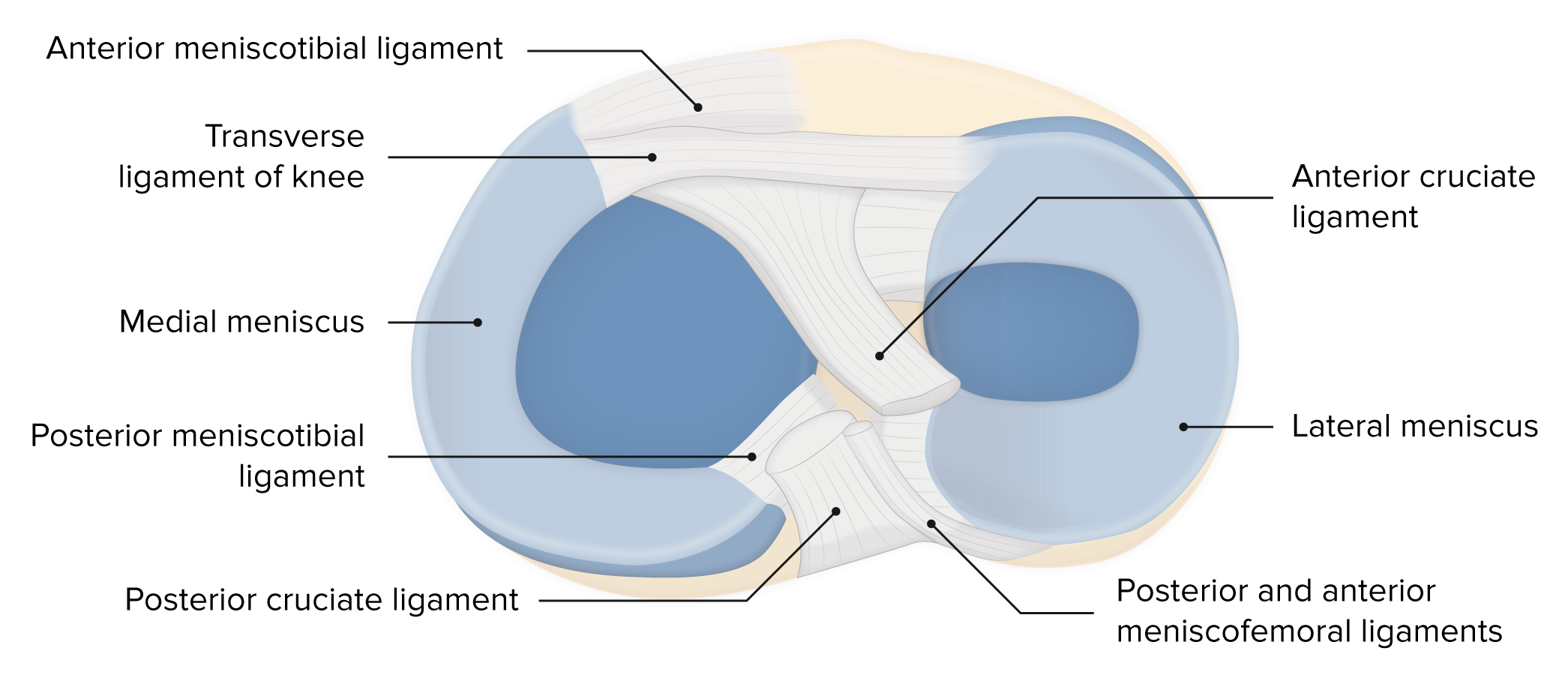
Meniscos do joelho
Imagem por Lecturio. Licença: CC BY-NC-SA 4.0
Relações entre os meniscos, ligamentos e superfícies ósseas
Imagem por Lecturio. Licença: CC BY-NC-SA 4.0Os doentes com lesão do LCA apresentam dor e uma história recente de traumatismo contuso de alta energia no joelho.
História clínica:
Exame objetivo:
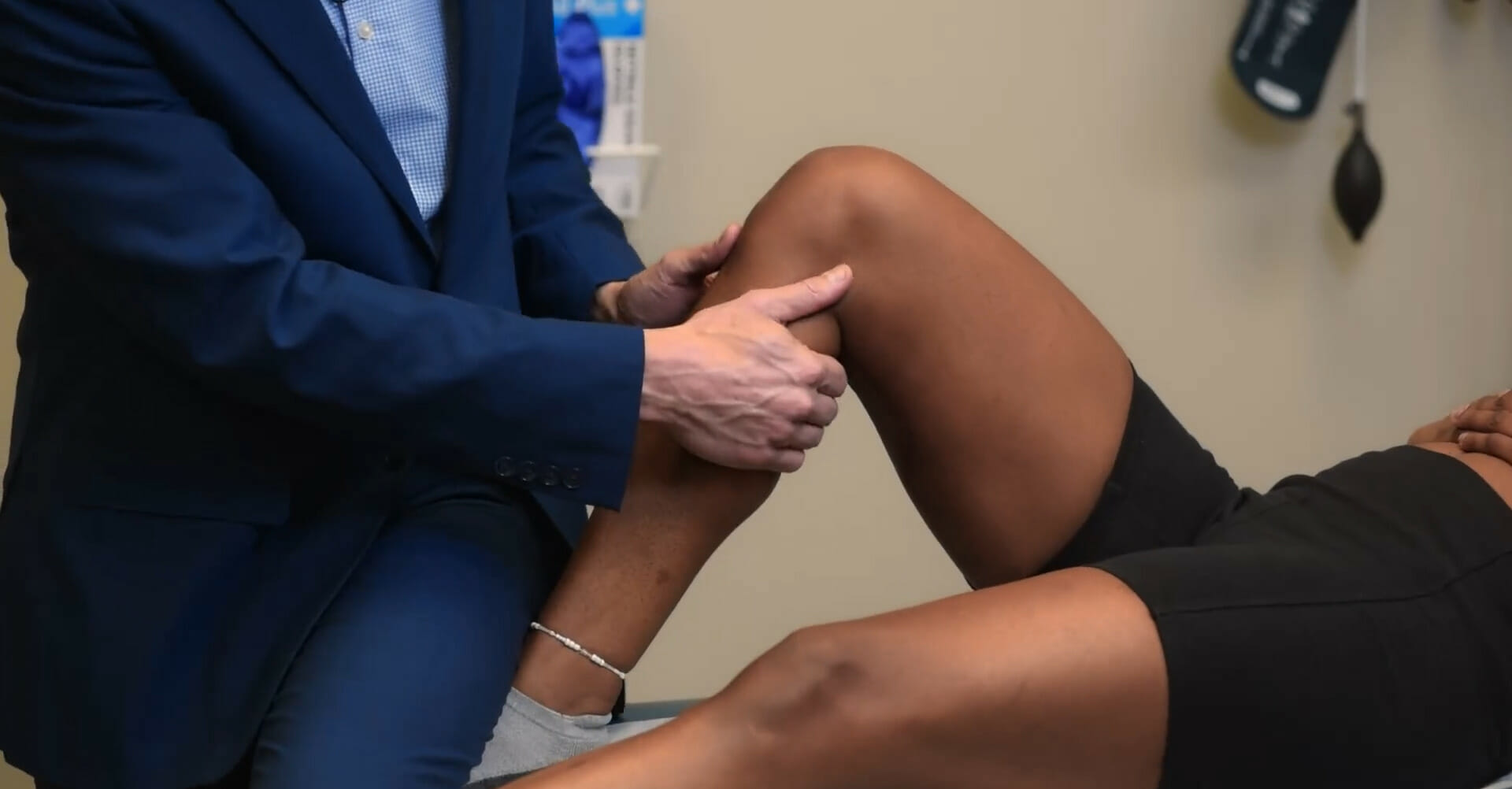
Teste da gaveta anterior
Imagem: “Anterior Drawer test” por Rossi R, Dettoni F, Bruzzone M, Cottino U, D’Elicio DG, Bonasia DE. Licença: CC BY 2.0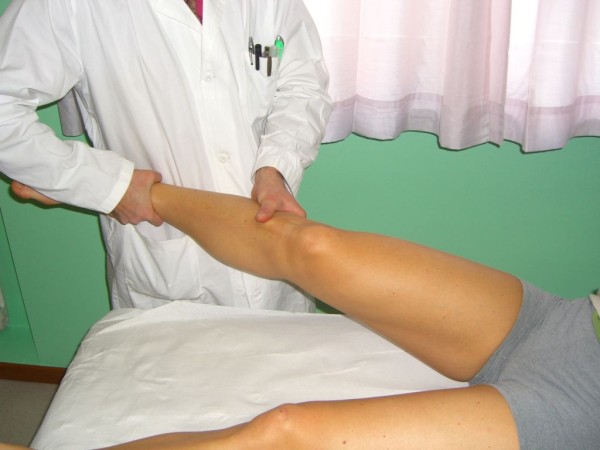
Teste de pivot shift
Imagem: “Pivot Shift (Jerk) Test” por Rossi R, Dettoni F, Bruzzone M, Cottino U, D’Elicio DG, Bonasia DE. Licença: CC BY 2.0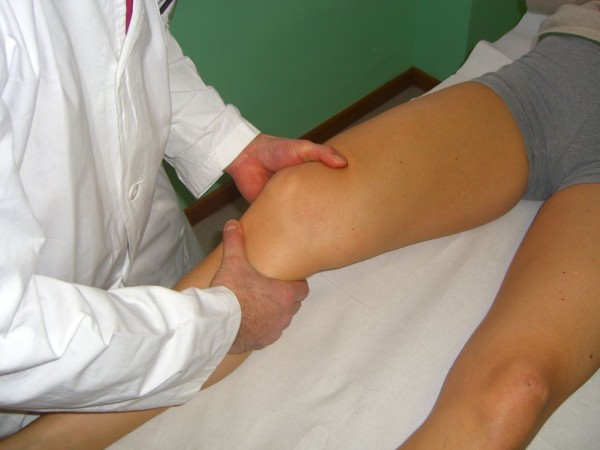
Teste de Lachman
Imagem: “Lachman Test” por Rossi R, Dettoni F, Bruzzone M, Cottino U, D’Elicio DG, Bonasia DE. Licença: CC BY 2.0O diagnóstico é clínico e confirmado por imagem.
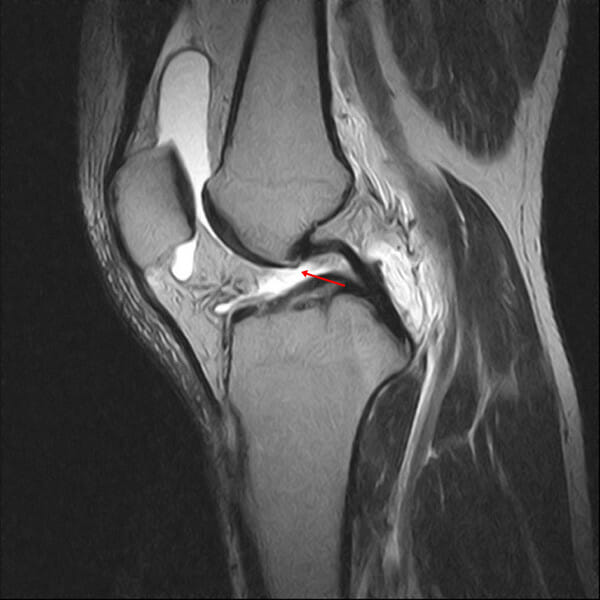
Na imagem sagital de densidade ponderada com protões, o ligamento cruzado anterior (LCA) não é visto na incisura do joelho (seta). A não-visualização é definida como uma falha na visualização do LCA na imagem.
Imagem: “In this proton density sagittal image” por Chang et al. Licença: CC BY 2.0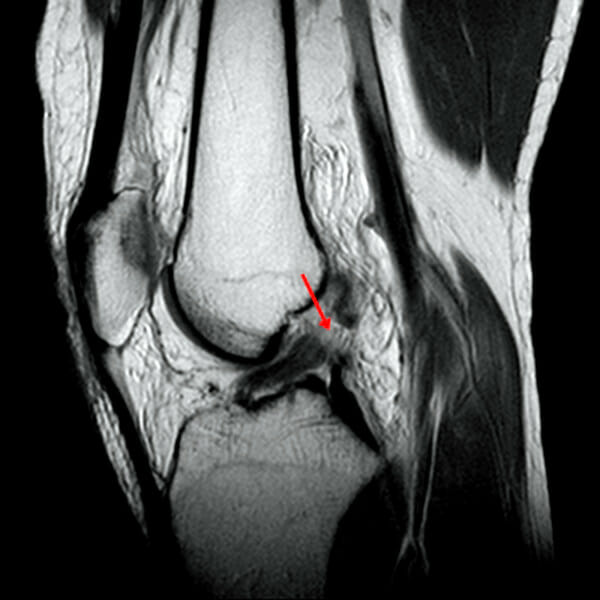
A imagem sagital ponderada em T2, com supressão de gordura, mostra a descontinuidade das fibras do ligamento cruzado anterior (LCA) (seta):
A descontinuidade é definida como uma lacuna focal ou interrupção das fibras do LCA.
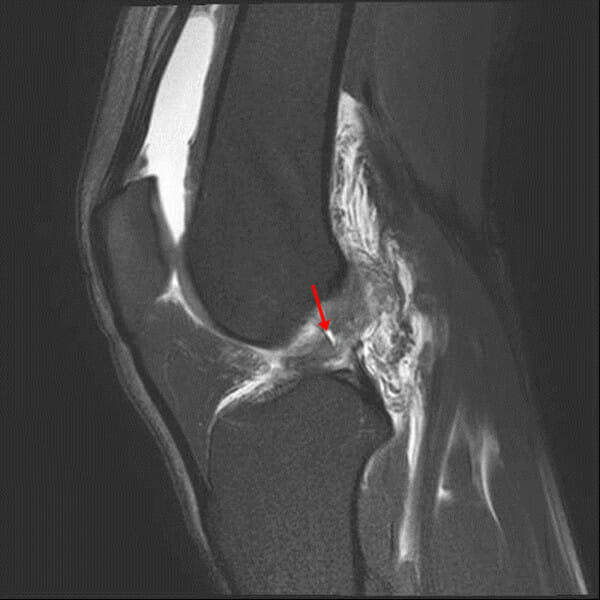
Imagem sagital ponderada em T2, com supressão de gordura, mostra uma intensidade de sinal anormal, assim como um aumento da intensidade do sinal no ligamento cruzado anterior (seta)
Imagem: “In this T2-weighted fat-suppressed sagittal image” por Chang et al. Licença: CC BY 2.0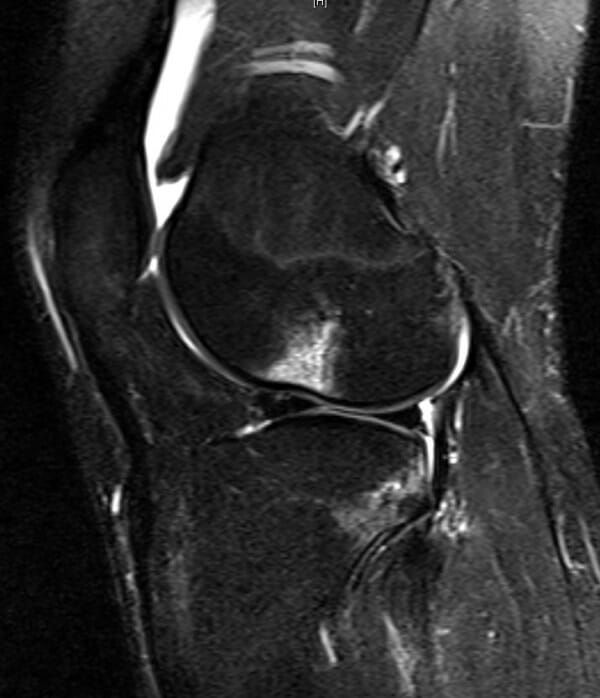
Imagem sagital ponderada em T2, com supressão de gordura, mostra contusões ósseas no côndilo lateral do fémur e no planalto tibial postero-lateral.
Imagem: “Sagittal fat-suppressed T2-weighted image” por Chang et al. Licença: CC BY 2.0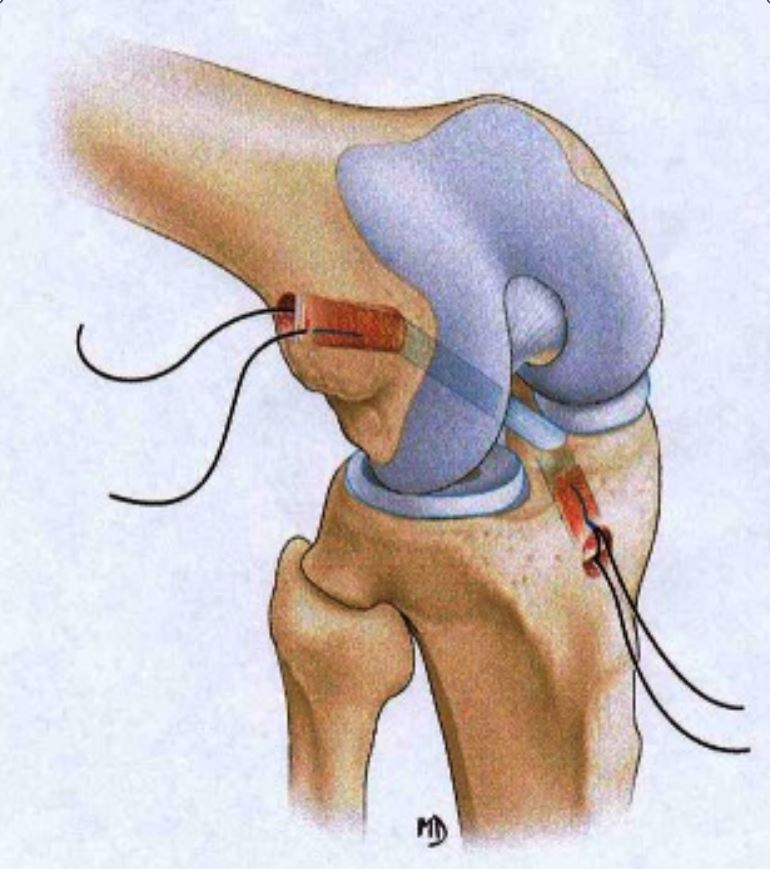
Reconstrução anatómica do ligamento cruzado anterior (LCA) com um enxerto osso-tendão rotuliano-osso (BTB, pela sigla em inglês)
Imagem: “BTB reconstruction” por Branch T, Lavoie F, Guier C, Branch E, Lording T, Stinton S, Neyret P. Licença: CC BY 4.0, adaptada por Lecturio.Uma lesão do ligamento colateral medial (LCM) cursa com dano estrutural ao ligamento cuja função é fornecer estabilidade em valgo ao joelho.
Tríade infeliz: lesão simultânea do LCM, LCA e do menisco medial
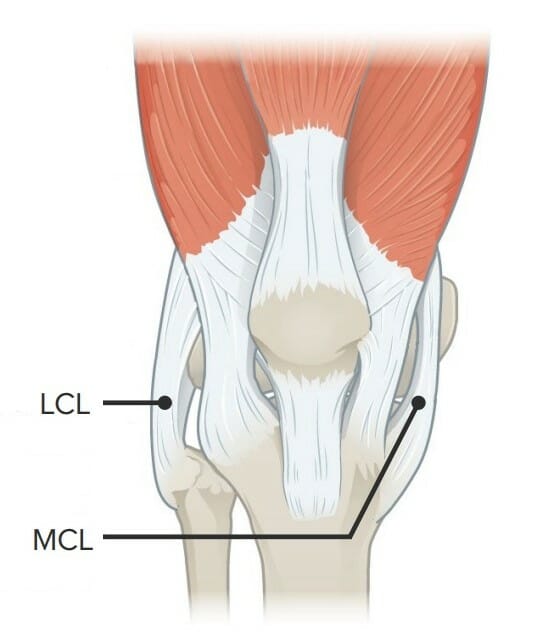
A imagem apresenta o ligamento colateral lateral (LCL) e o ligamento colateral medial (LCM)
Imagem por Lecturio.Os doentes com lesão do LCM apresentam-se com dor e uma história de traumatismo recente no joelho. Idealmente, a avaliação deve ser feita nos primeiros 20–30 minutos, antes haja interferência desta pelo edema Edema Edema is a condition in which excess serous fluid accumulates in the body cavity or interstitial space of connective tissues. Edema is a symptom observed in several medical conditions. It can be categorized into 2 types, namely, peripheral (in the extremities) and internal (in an organ or body cavity). Edema.
História clínica:
Exame objetivo:
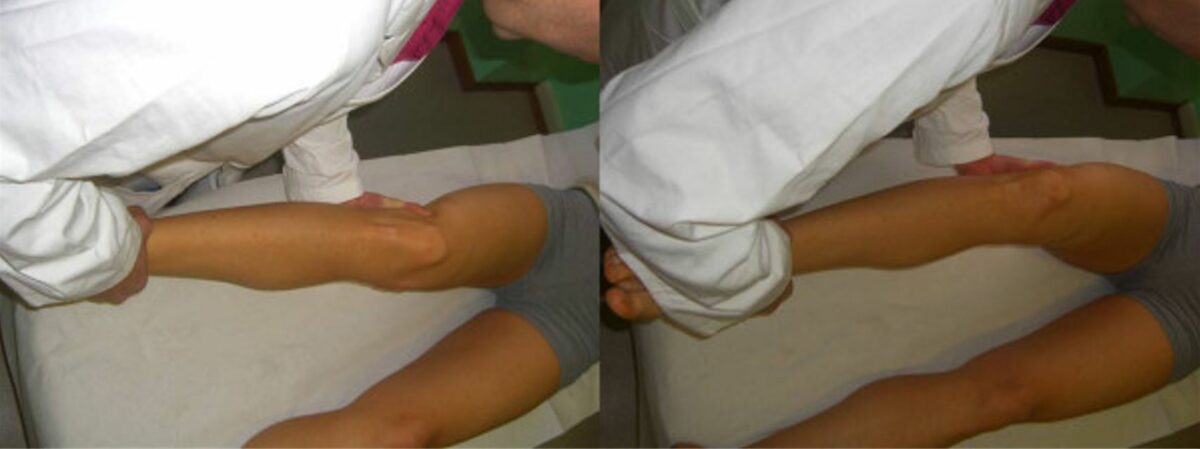
Testes de stress em valgo e em varo
Imagem: “Valgus and varus stress tests” por Rossi R, Dettoni F, Bruzzone M, Cottino U, D’Elicio DG, Bonasia DE. Licença: CC BY 2.0O diagnóstico é clínico e posteriormente confirmado por imagiologia.
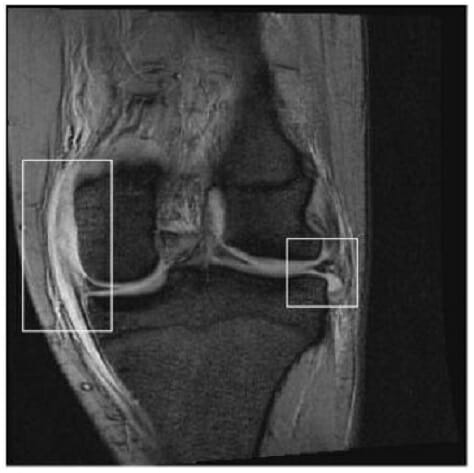
A ressonância magnética mostra uma lesão ligamentar colateral medial e um deslocamento do menisco lateral
Imagem: “MRI showing medial collateral ligament injury and displacement of the lateral meniscus” por Matthijs R. Douma et al. Licença: CC BY 4.0
Relações do menisco com as outras superfícies articulares que compõem a articulação do joelho
Imagem por BioDigital, editada por LecturioUma lesão do ligamento colateral lateral (LCL) cursa com dano estrutural ao ligamento cuja função é fornecer estabilidade em varo ao joelho.
História clínica:
O doente descreve a ocorrência de um traumatismo na face medial do joelho seguido de flexão em varo.
Exame objetivo:
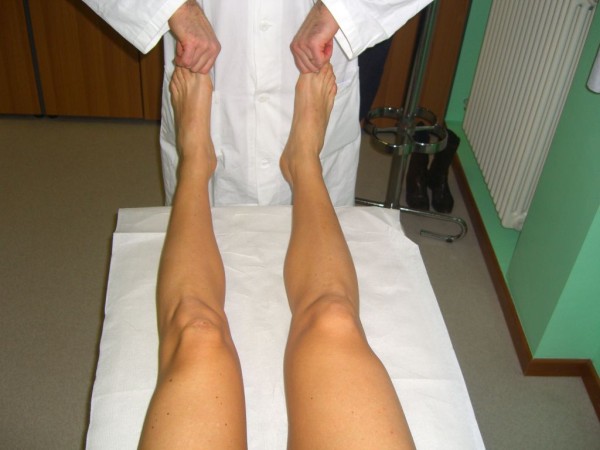
Teste de recurvatum na rotação externa
Imagem: “External Rotation Recurvatum Test” por Rossi R, Dettoni F, Bruzzone M, Cottino U, D’Elicio DG, Bonasia DE. Licença: CC BY 2.0O diagnóstico é clínico e confirmado por imagem.
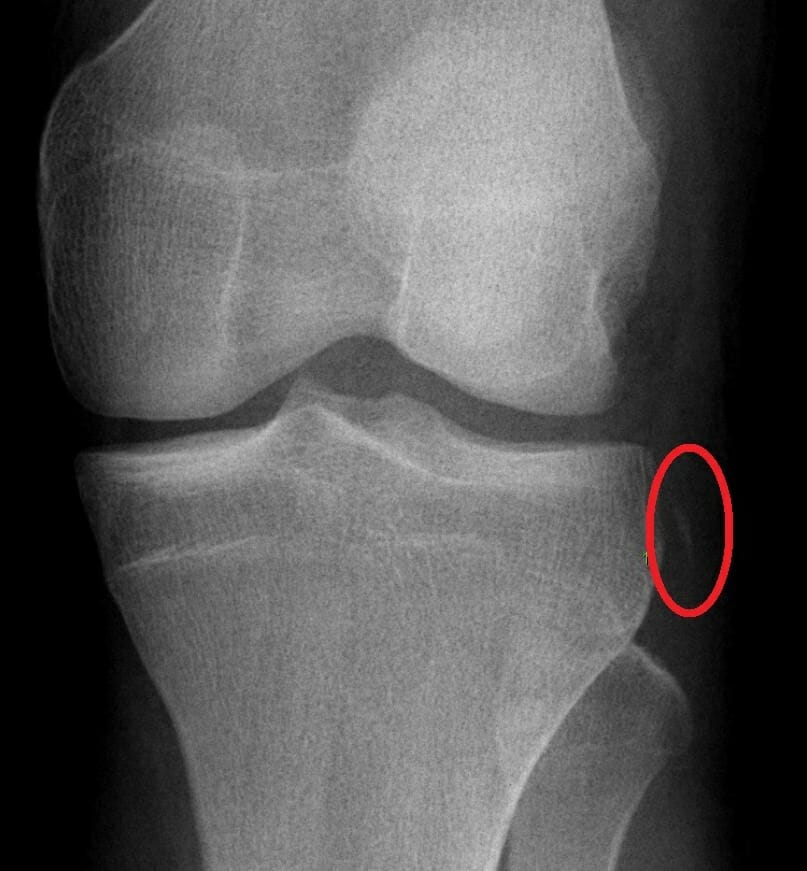
Fractura de Segond de uma criança de 16 anos (área circulada):
O ligamento cruzado anterior (LCA) e o menisco medial foram rasgados durante um evento atlético.
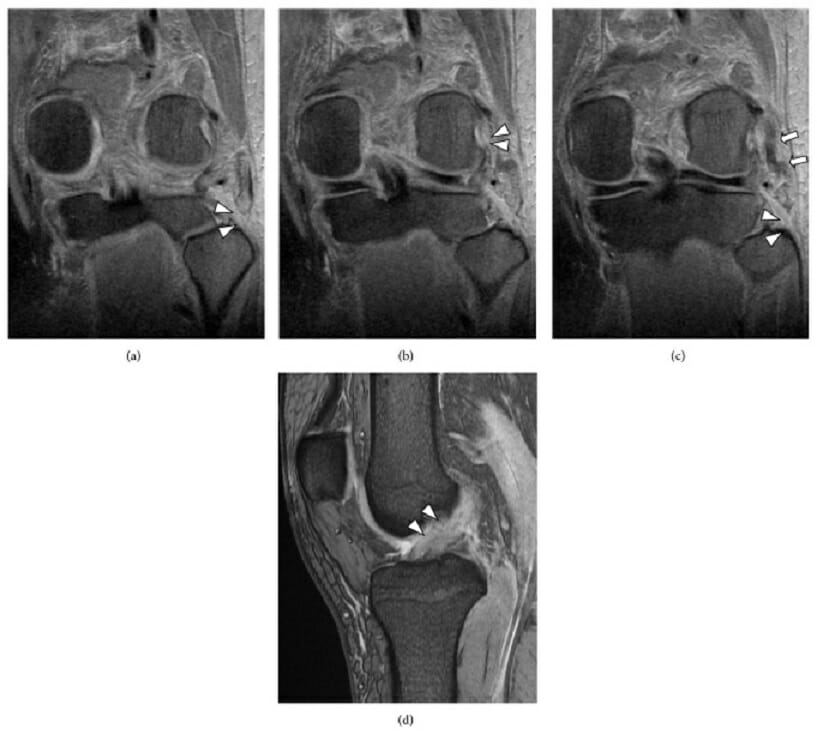
Uma lesão de vários ligamentos no joelho, que inclui a rotura do canto postero-lateral:
(a) Uma RMN coronal, ponderada em T2, mostra a ausência do tendão bicipite femoral (ponta da seta).
(b) Uma RMN coronal, ponderada em T2, mostra a rotura do tendão do músculo poplíteo, na fixação femoral (ponta da seta).
(c) Uma RMN coronal, ponderada em T2, mostra a rotura do ligamento colateral lateral (LCL) na cabeça do perónio (ponta da seta) e substância do LCL (seta).
(d) Uma RMN sagital, ponderada em T2, mostra a rotura do ligamento cruzado anterior (LCA) (ponta da seta).
O ligamento cruzado posterior (LCP) é o maior e mais MAIS Androgen Insensitivity Syndrome forte ligamento do joelho. A lesão do LCP causa um dano estrutural que cursa com perda da estabilização e translação posterior da tíbia.
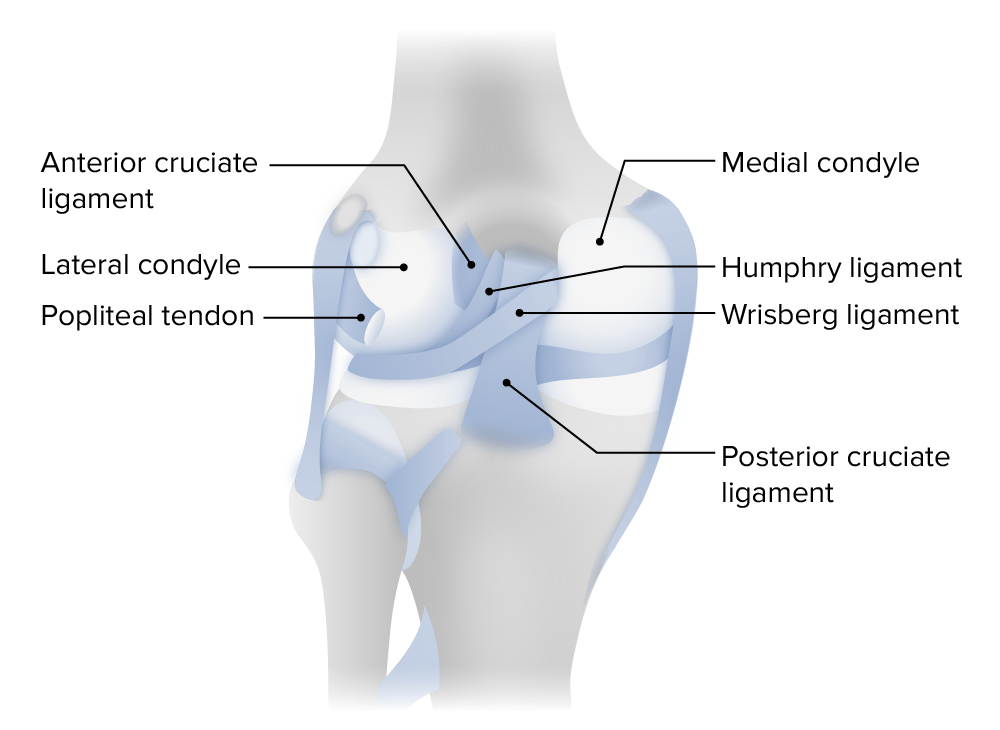
Vista posterior da articulação do joelho esquerdo
Imagem por Lecturio.Lesões isoladas do LCP são relativamente incomuns e quando ocorrem os atletas conseguem manter um funcionamento de alto nível.
História clínica:
Exame objetivo:
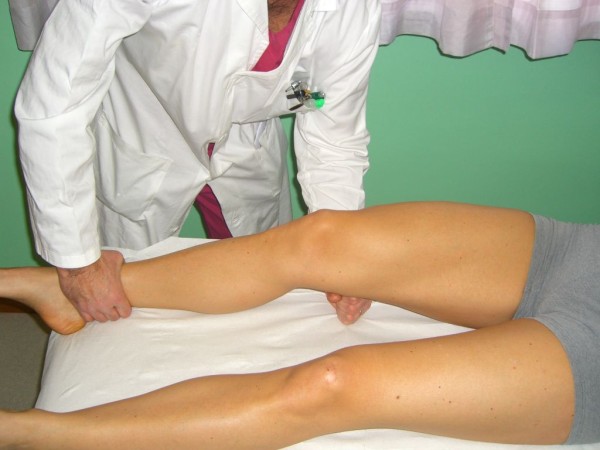
Teste de Muller, também denominado de teste ativo dos quadríceps
Imagem: “Quadriceps Active Test” por Rossi R, Dettoni F, Bruzzone M, Cottino U, D’Elicio DG, Bonasia DE. Licença: CC BY 2.0É necessário referenciar para um ortopedista.