Las lesiones de los ligamentos de la rodilla se observan comúnmente en atletas jóvenes y en adultos de mediana edad. Aunque la presentación clínica varía para cada ligamento lesionado, todas estas lesiones se presentan con inestabilidad articular, dolor y dificultad para soportar peso. El diagnóstico se basa en el examen clínico y se confirma con imagenología o visualización directa (artroscopia). El tratamiento puede ser conservador o quirúrgico, dependiendo de la gravedad de la lesión.
Última actualización: Ene 3, 2025
Una lesión del ligamento cruzado anterior provoca un daño estructural en el ligamento cruzado anterior. Las funciones del ligamento son:
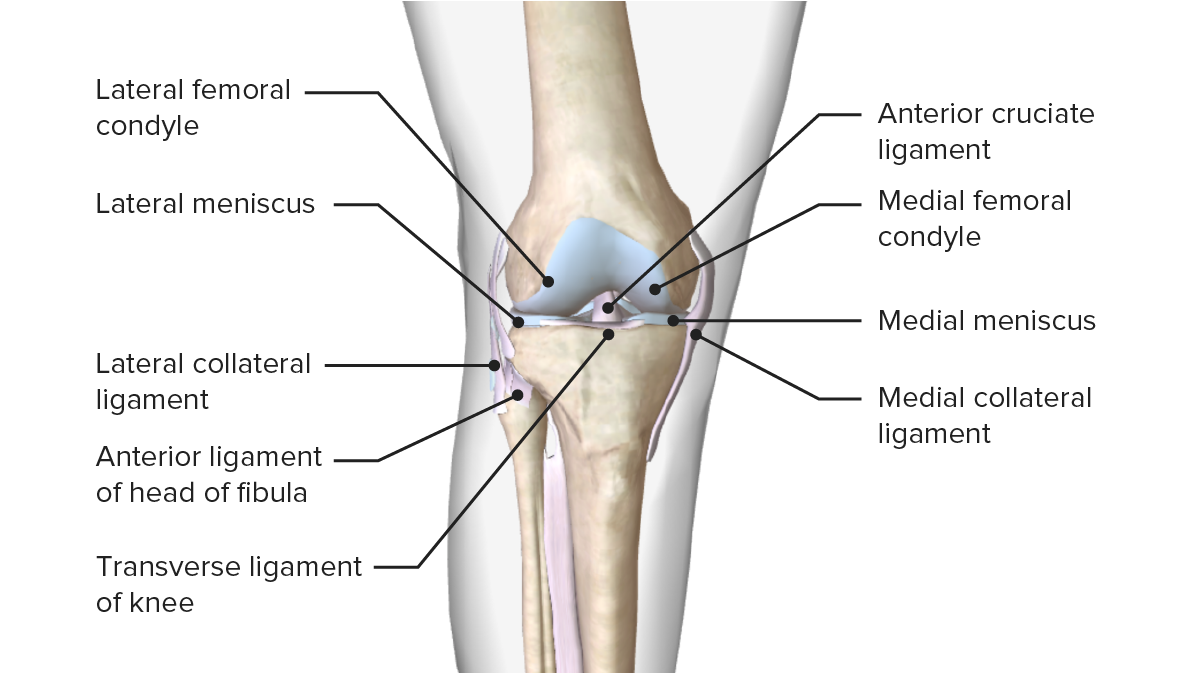
Imagen que muestra los meniscos y su relación con otras superficies articulares que componen la articulación de la rodilla
Imagen por BioDigital, editada por Lecturio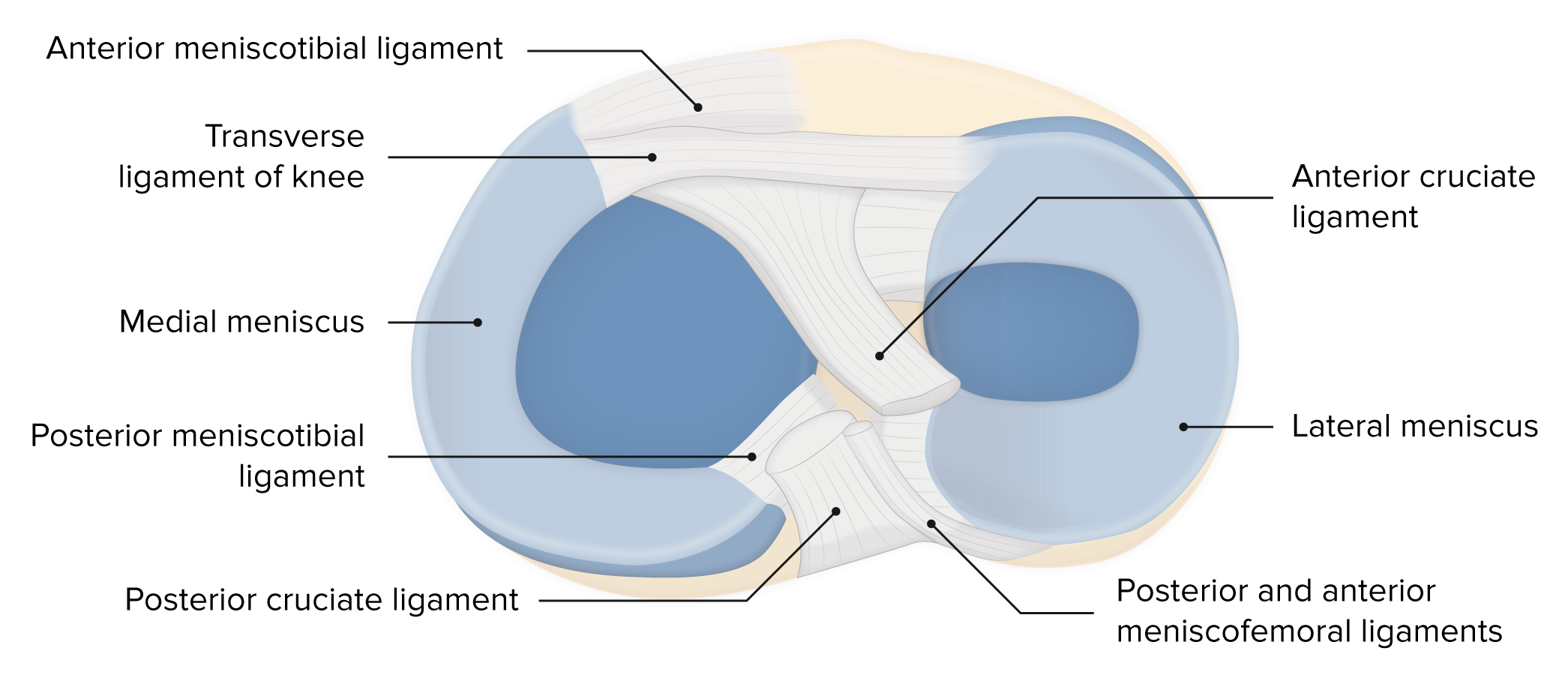
Meniscos de la rodilla
Imagen por Lecturio. Licencia: CC BY-NC-SA 4.0
Imagen que muestra los meniscos, los ligamentos y las superficies óseas y la relación entre sí
Imagen por Lecturio. Licencia: CC BY-NC-SA 4.0Los pacientes con una lesión del ligamento cruzado anterior se presentan con dolor e informan de un traumatismo cerrado reciente de alta energía en la rodilla.
Antecedentes:
Examen físico:
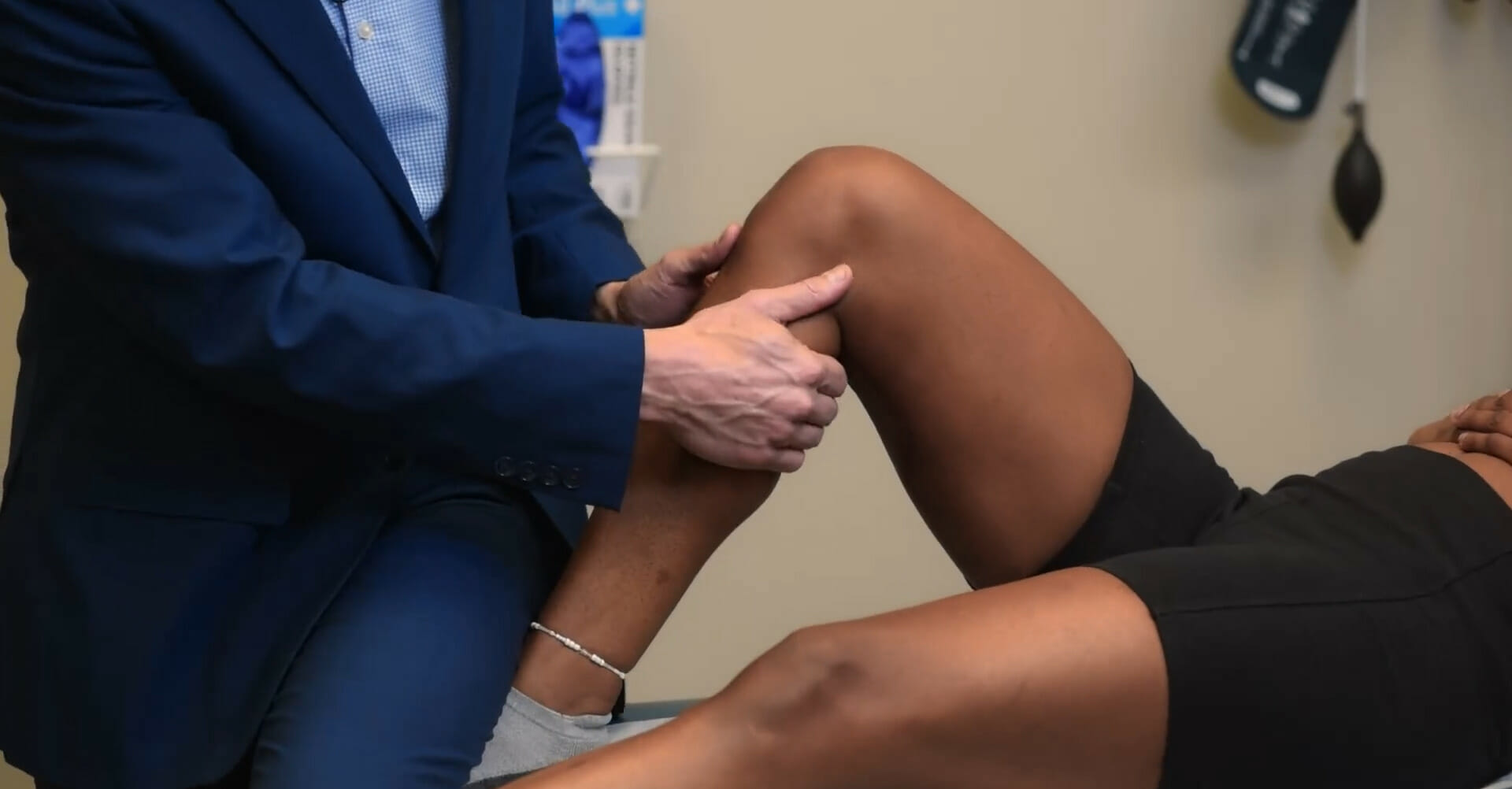
Prueba del cajón anterior
Imagen: «Anterior Drawer test» por Rossi R, Dettoni F, Bruzzone M, Cottino U, D’Elicio DG, Bonasia DE. Licencia: License: CC BY 2.0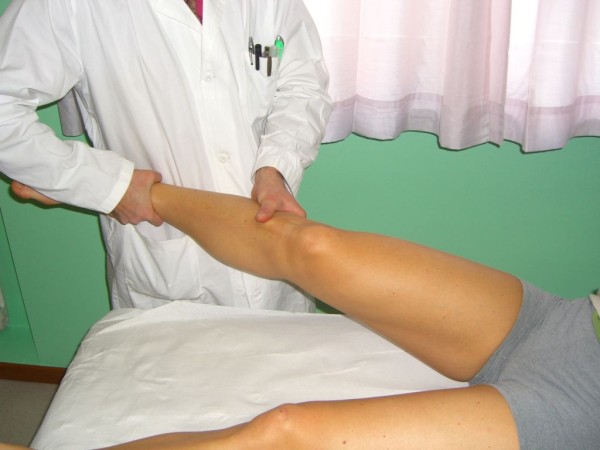
Prueba de cambio de pivote
Imagen: “Pivot Shift (Jerk) Test” por Rossi R, Dettoni F, Bruzzone M, Cottino U, D’Elicio DG, Bonasia DE. Licencia: CC BY 2.0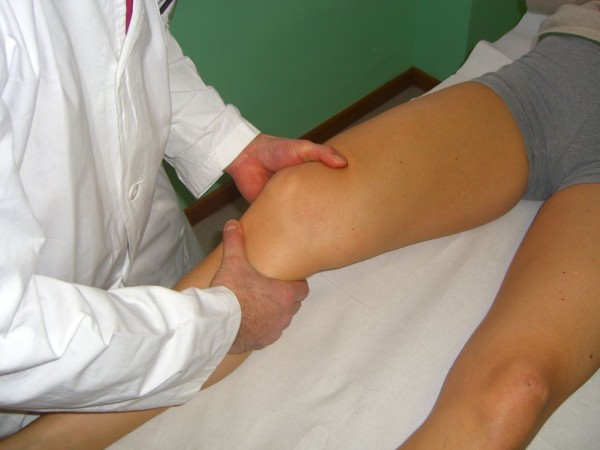
Prueba de Lachman
Imagen: “Lachman Test” por Rossi R, Dettoni F, Bruzzone M, Cottino U, D’Elicio DG, Bonasia DE. Licencia: CC BY 2.0El diagnóstico se hace clínicamente y se confirma con imagenología.
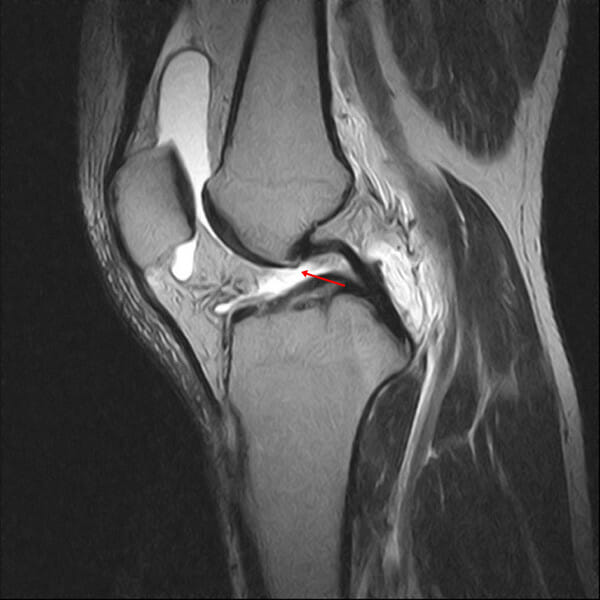
En la imagen sagital de densidad protónica, el ligamento cruzado anterior (LCA) no se ve en la muesca de la rodilla (flecha). La no visualización se define como la imposibilidad de visualizar el LCA en la imagen.
Imagen: “In this proton density sagittal image” por Chang et al. Licencia: CC BY 2.0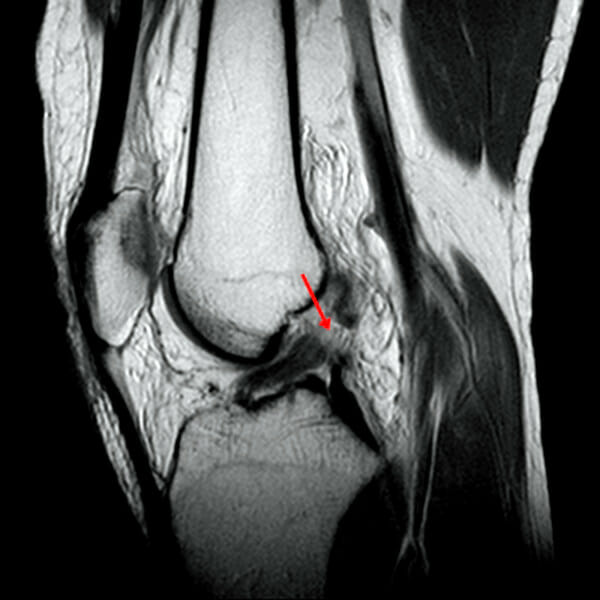
Imagen sagital ponderada en T2, con supresión de grasa, que muestra la discontinuidad de las fibras del ligamento cruzado anterior (LCA) (flecha):
La discontinuidad se define como una brecha o interrupción focal de las fibras del LCA.
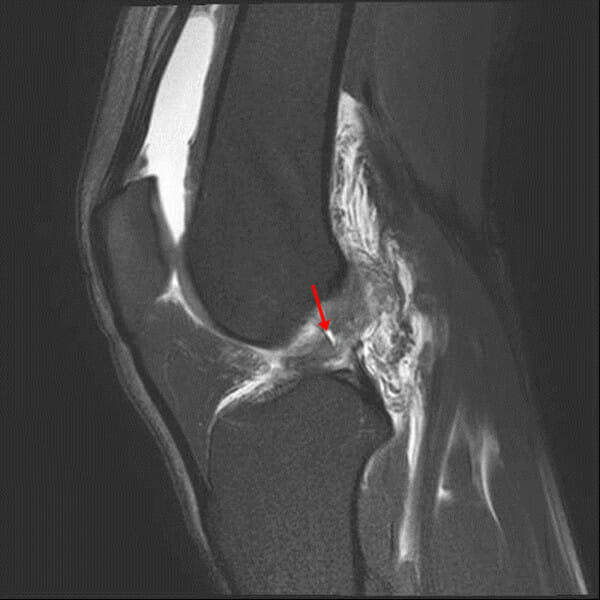
Imagen sagital ponderada en T2, con supresión de grasa, que muestra una intensidad de señal anormal como aumento de la intensidad de la señal dentro del ligamento cruzado anterior (flecha)
Imagen: “In this T2-weighted fat-suppressed sagittal image” por Chang et al. Licencia: CC BY 2.0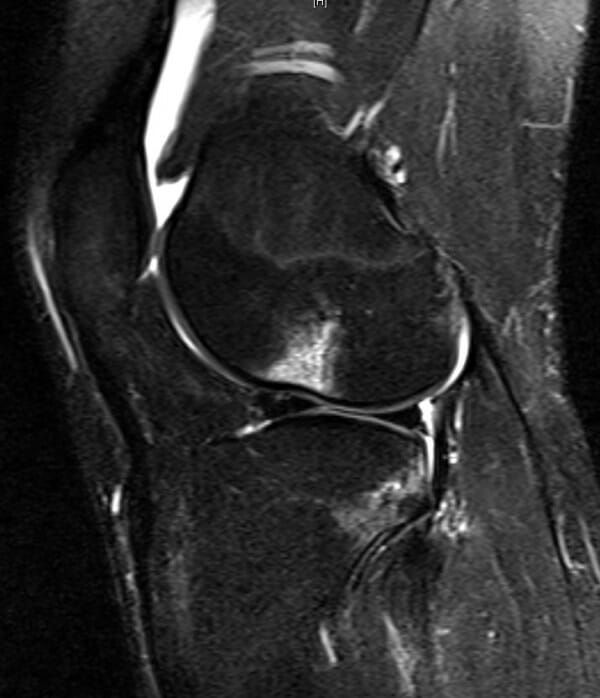
Imagen sagital ponderada en T2, con supresión de grasa, que muestra contusiones óseas en el cóndilo femoral lateral y la meseta tibial posterolateral
Imagen: “Sagittal fat-suppressed T2-weighted image” por Chang et al. Licencia: CC BY 2.0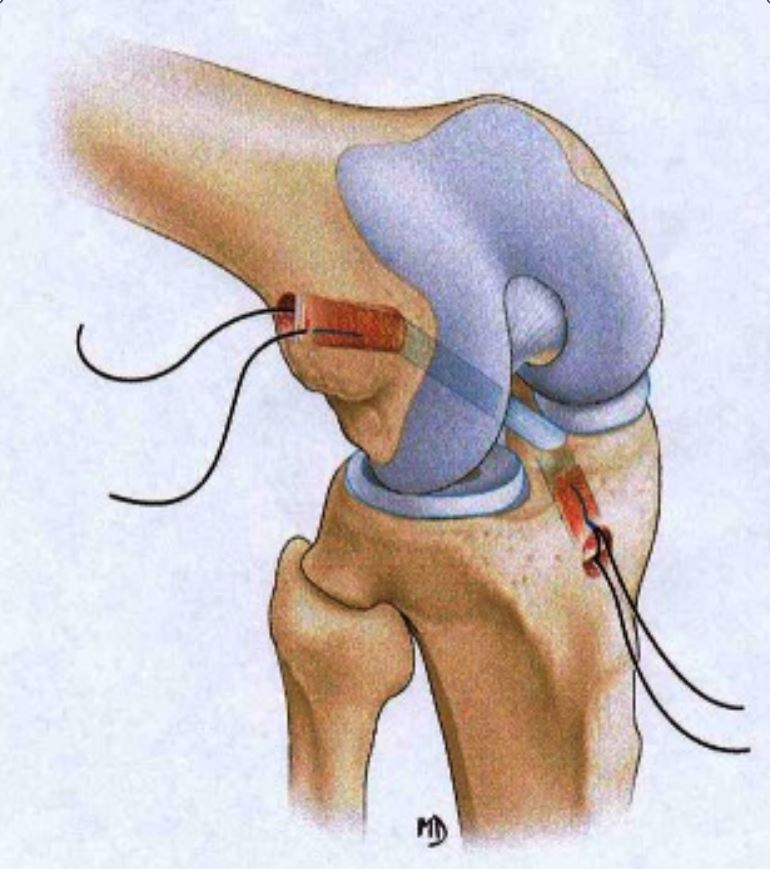
Reconstrucción anatómica del ligamento cruzado anterior con injerto de hueso-tendón rotuliano-hueso
Imagen: “BTB reconstruction” por Branch T, Lavoie F, Guier C, Branch E, Lording T, Stinton S, Neyret P. Licencia: CC BY 4.0 , recortada por Lecturio.Una lesión del ligamento colateral medial provoca un daño estructural en el ligamento cuya función es proporcionar estabilidad en valgo a la rodilla.
Tríada infeliz: lesión simultánea del ligamento colateral medial, ligamento cruzado anterior y el menisco medial
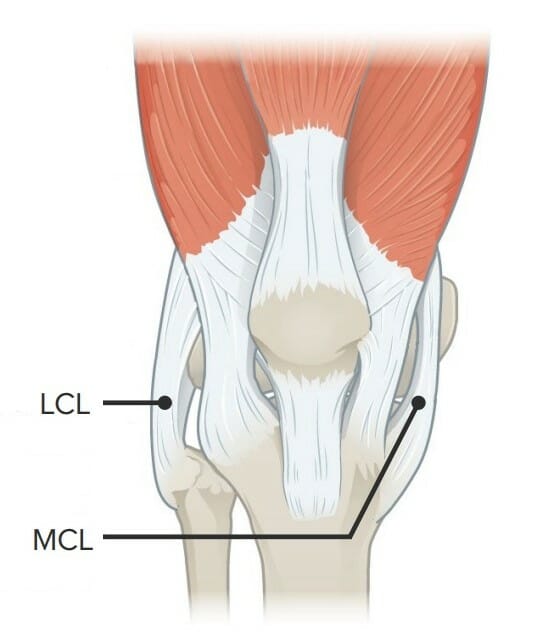
Imagen que muestra el ligamento colateral lateral (LCL) y el ligamento colateral medial (MCL)
Imagen por Lecturio.Los pacientes con lesión del ligamento colateral medial se presentan con dolor y reportan traumatismo reciente en la rodilla. Idealmente, el examen se realiza en los 1os 20–30 minutos, antes de que el edema interfiera.
Antecedentes:
Examen físico:
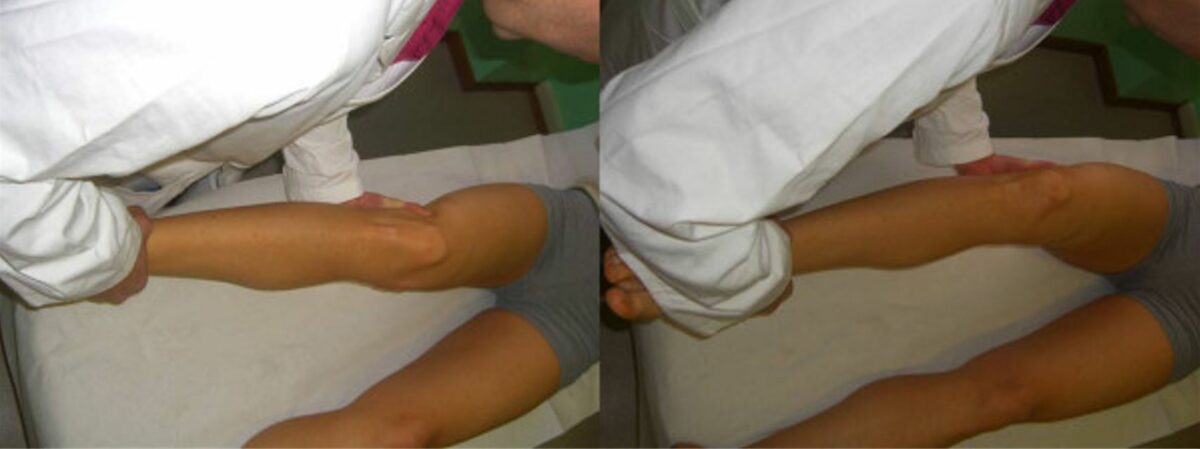
Pruebas de estrés en varo y valgo
Imagen: “Valgus and varus stress tests” por Rossi R, Dettoni F, Bruzzone M, Cottino U, D’Elicio DG, Bonasia DE. Licencia: CC BY 2.0El diagnóstico se realiza clínicamente y luego se confirma mediante imagenología.
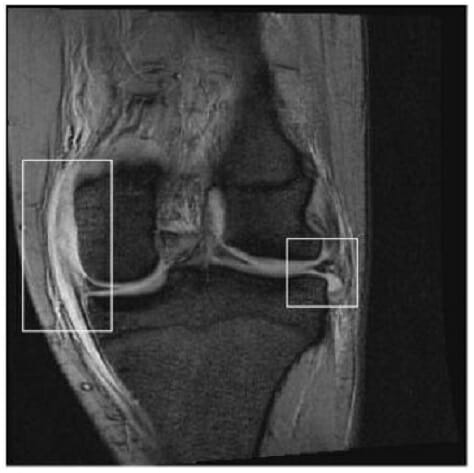
Resonancia magnética que muestra la lesión del ligamento colateral medial y el desplazamiento del menisco lateral
Imagen: “MRI showing medial collateral ligament injury and displacement of the lateral meniscus” por Matthijs R. Douma et al. Licencia: CC BY 4.0
Imagen que muestra los meniscos y su relación con otras superficies articulares que componen la articulación de la rodilla
Imagen de BioDigital , editada por LecturioUna lesión del ligamento colateral lateral provoca un daño estructural en el ligamento cuya función es evitar la angulación en varo de la rodilla.
Antecedentes:
El paciente informa traumatismo en la cara medial de la rodilla seguido de flexión en varo.
Examen físico:
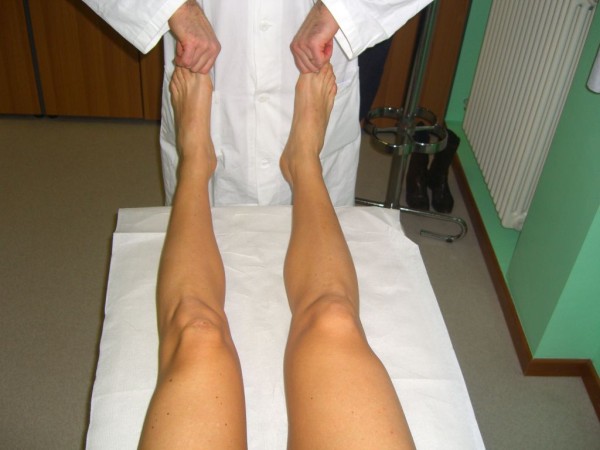
Prueba de recurvatum de rotación externa
Imagen: “External Rotation Recurvatum Test” por Rossi R, Dettoni F, Bruzzone M, Cottino U, D’Elicio DG, Bonasia DE. Licencia: CC BY 2.0El diagnóstico se realiza clínicamente y se confirma mediante imagenología.
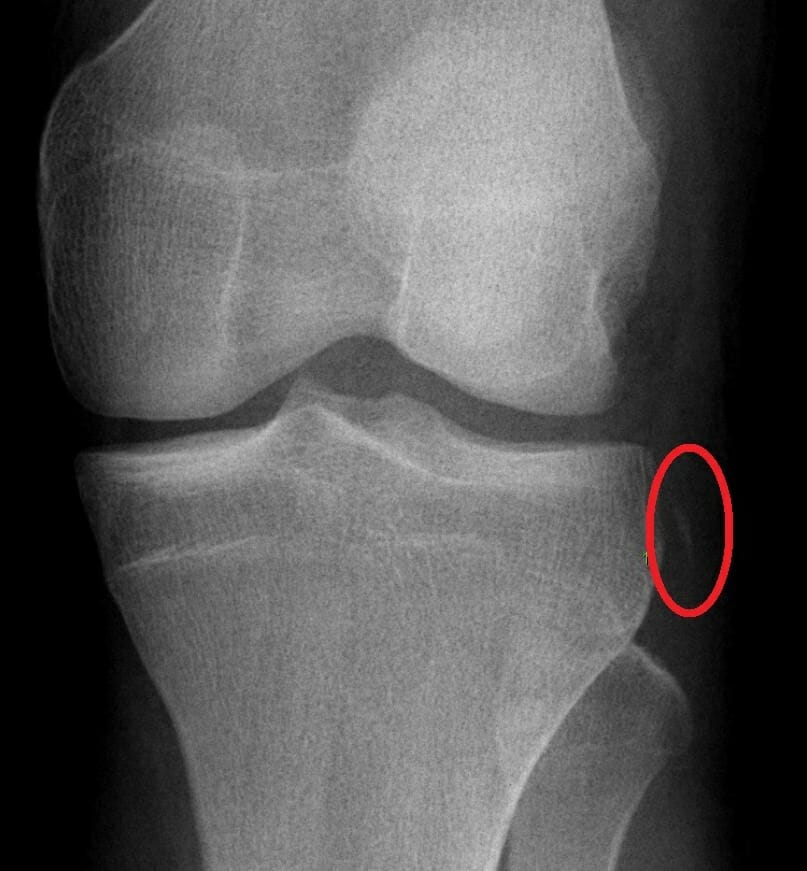
Fractura de Segond en un joven de 16 años (zona rodeada):
El ligamento cruzado anterior (LCA) y el menisco medial se rompieron durante una prueba deportiva.
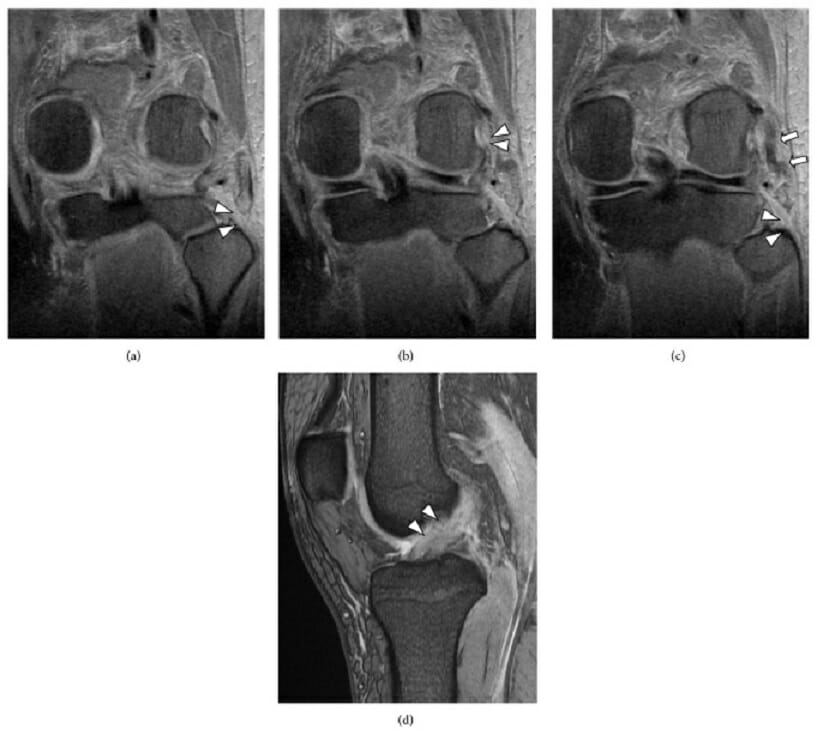
Lesión de rodilla con múltiples ligamentos que incluye la disrupción de la esquina posterolateral:
(a) Una resonancia magnética coronal ponderada en T2 muestra la ausencia del tendón del bíceps femoral (cabeza de flecha).
(b) Una resonancia magnética coronal ponderada en T2 muestra la rotura del músculo-tendón del poplíteo en la unión con el fémur (cabeza de flecha).
(c) Una RMN coronal ponderada en T2 muestra la rotura del ligamento colateral lateral (LCL) en la cabeza del peroné (cabeza de flecha) y la sustancia del LCL (flecha).
(d) Una resonancia magnética sagital ponderada en T2 muestra la rotura del ligamento cruzado anterior (LCA) (cabeza de flecha).
El ligamento cruzado posterior es el ligamento más grande y fuerte de la rodilla. La lesión del ligamento cruzado posterior provoca daños estructurales que provocan la pérdida de la estabilización con la consiguiente traslación posterior de la tibia.
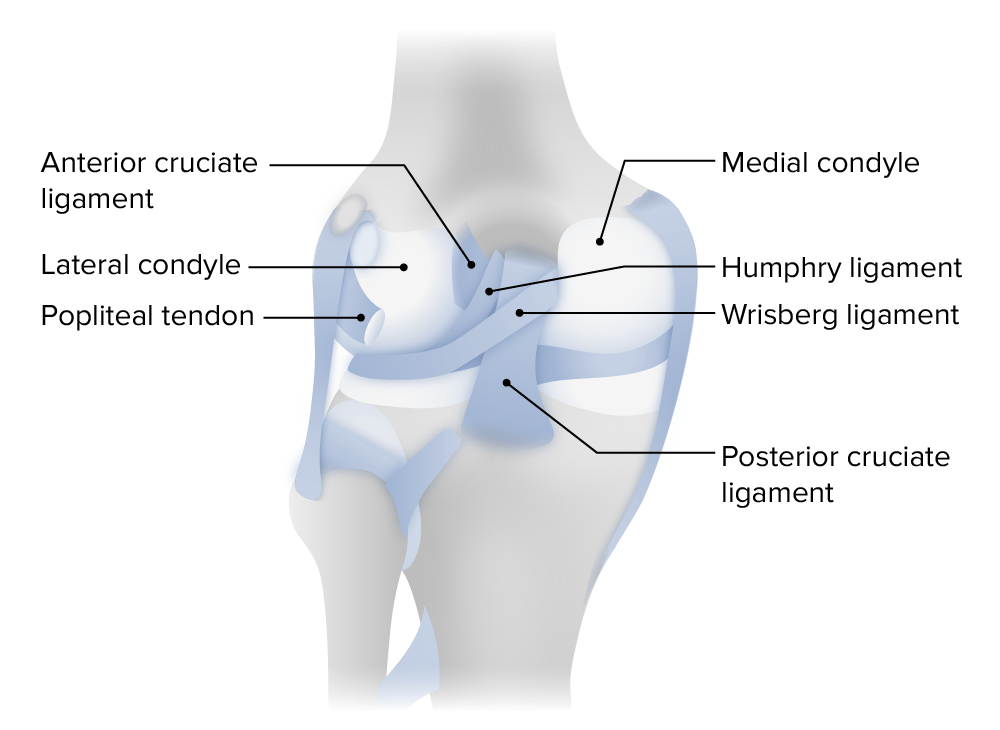
Vista posterior de la articulación de la rodilla izquierda
Imagen por Lecturio.Las lesiones aisladas son relativamente poco comunes y los atletas con tales lesiones pueden seguir funcionando a un alto nivel.
Antecedentes:
Examen físico:
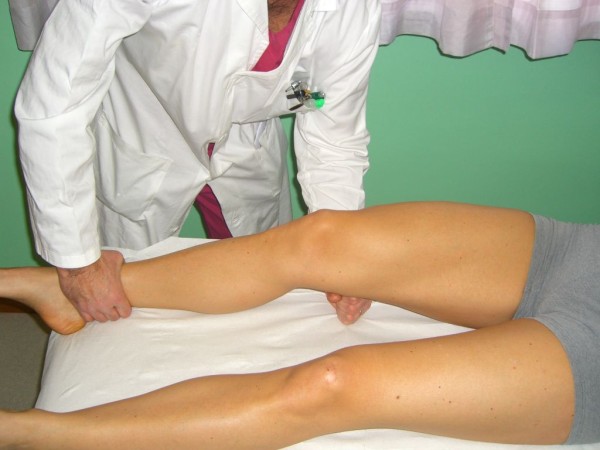
Prueba de Muller, también llamada prueba activa de cuádriceps
Imagen: “Quadriceps Active Test” por Rossi R, Dettoni F, Bruzzone M, Cottino U, D’Elicio DG, Bonasia DE. Licencia: CC BY 2.0Se necesita derivación a cirujano ortopédico.