No hipogonadismo existe uma redução ou ausência de produção de hormonas sexuais, pelos testículos ou ovários. A falência pode ser primária (hipergonadotrófico) ou secundária (hipogonadotrófico). O hipogonadismo hipergonadotrófico ocorre quando as gónadas não conseguem produzir hormonas sexuais, e o hipogonadismo hipogonadotrófico resulta da falência no eixo hipotálamo-hipófise-gonadal. Os sintomas incluem infertilidade, aumento do risco de osteoporose, disfunção erétil, diminuição da libido e regressão (ou ausência) dos carateres sexuais secundários. O diagnóstico é sugerido pela história clínica, exame objetivo, medição dos níveis hormonais e procura da etiologia subjacente. O tratamento baseia-se na reposição hormonal.
Última atualização: Jun 27, 2022
O hipogonadismo é uma patologia na qual há uma diminuição da produção de hormonas sexuais pelos testículos ou ovários.
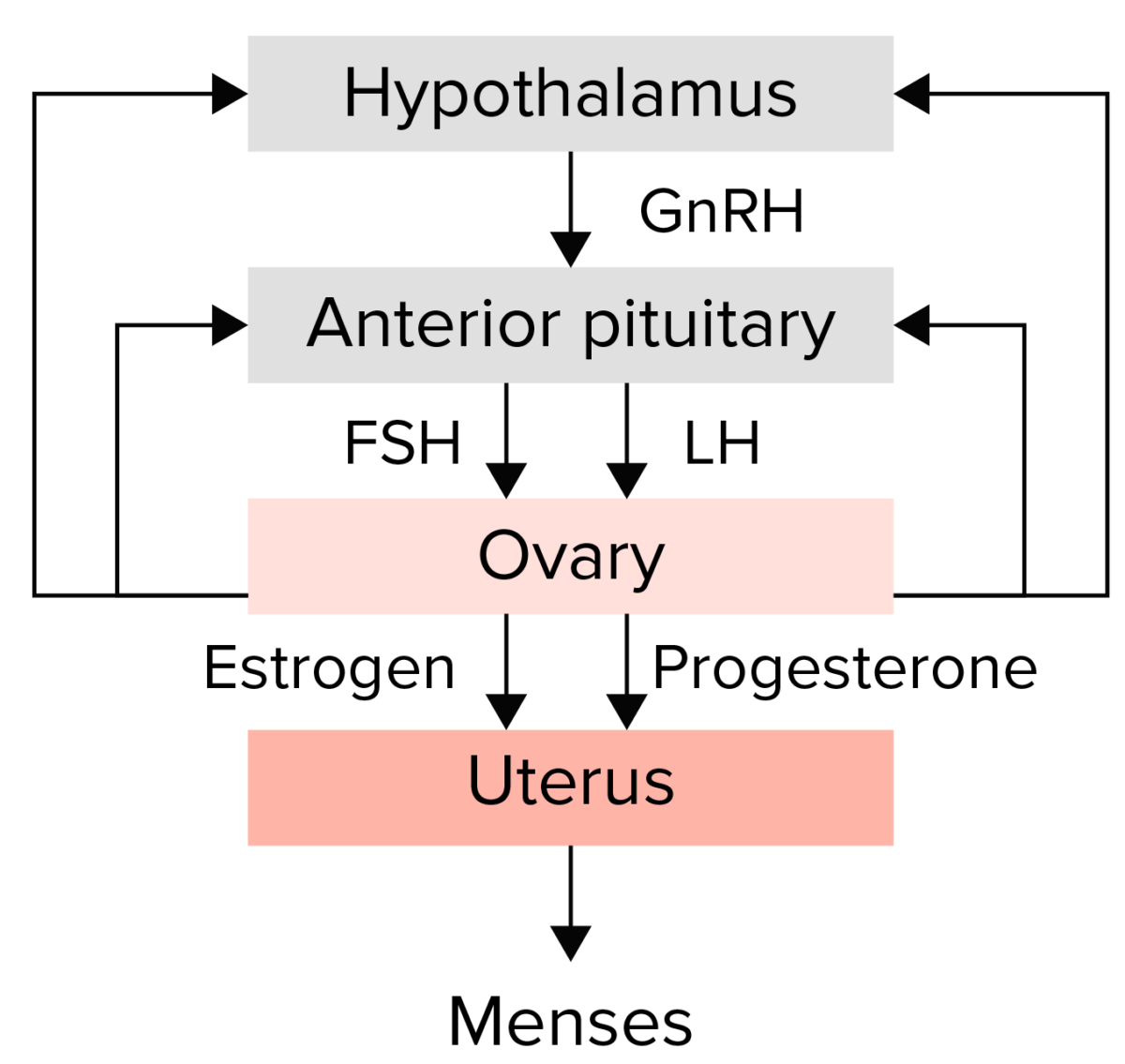
Resumo do eixo hipotálamo-hipófise-ovário:
O hipotálamo secreta a hormona libertadora de gonadotrofinas (GNRH, pela sigla em inglês), que estimula a hipófise anterior a libertar as gonadotrofinas: hormona folículo-estimulante (FSH, pela sigla em inglês) e a hormona luteinizante (LH, pela sigla em inglês). As gonadotrofinas estimulam o ovário a produzir estrogénio e progesterona, que, por sua vez, levam ao crescimento e maturação endometrial. Qualquer alteração neste eixo pode levar a amenorreia.
O hipogonadismo resulta de uma alteração no eixo hipotálamo-hipófise-gonadal a qualquer nível.
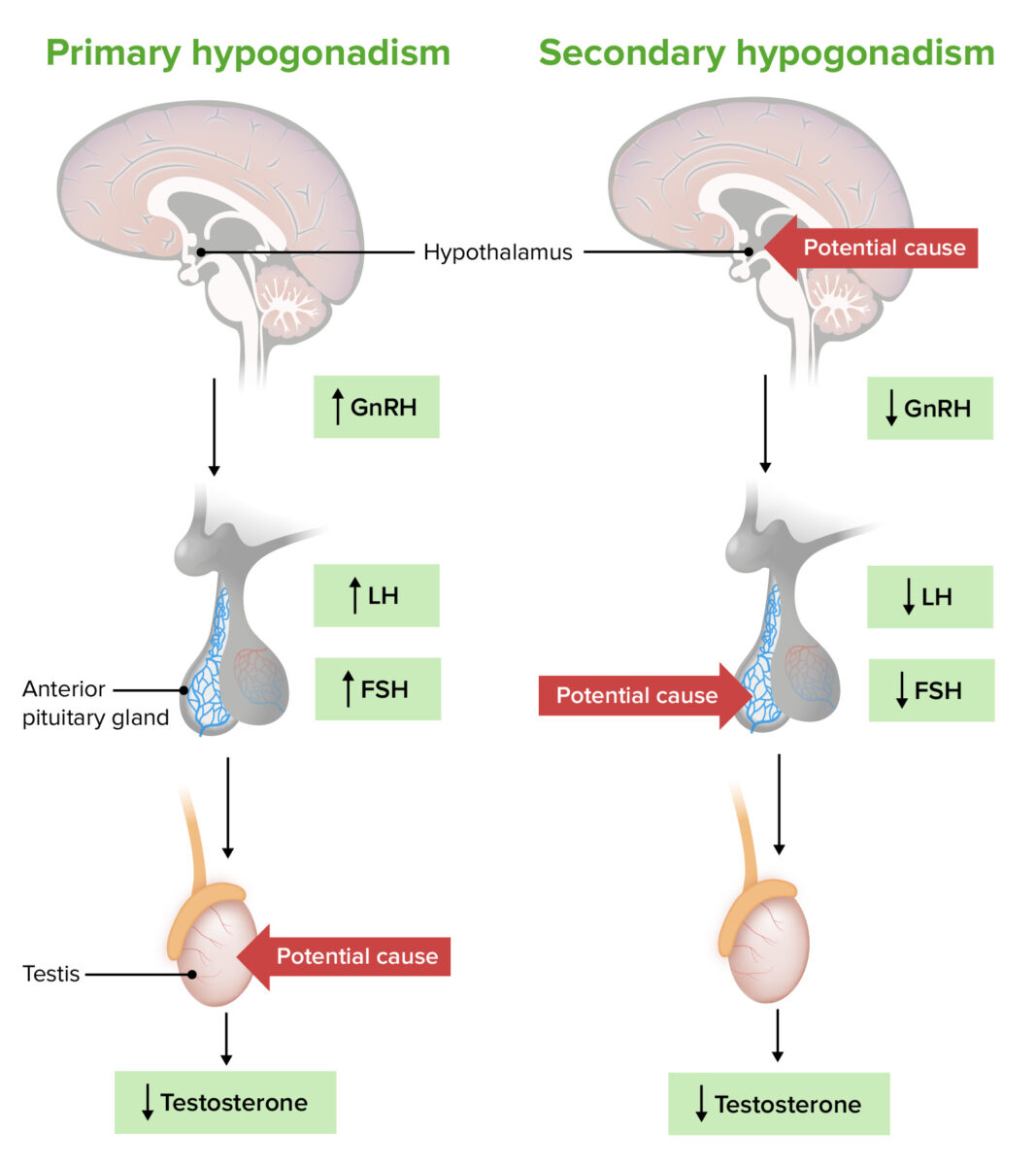
Patogénese do hipogonadismo primário versus secundário:
O hipogonadismo primário advém de uma alteração localizada nos testículos (ou ovários), resultando na diminuição da produção de hormonas sexuais, apesar dos níveis adequados (ou elevados) de hormona libertadora de gonadotrofinas (GnRH, pela sigla em inglês), hormona luteinizante (LH, pela sigla em inglês) e hormona folículo-estimulante (FSH, pela sigla em inglês).
No hipogonadismo secundário, uma alteração no hipotálamo ou na hipófise resulta na diminuição de GnRH, LH e FSH, com baixa produção de hormonas sexuais (apesar dos testículos ou ovários serem normais).
A clínica varia consoante a idade à apresentação e o sexo.
Homens:
Mulheres: