O hipoaldosteronismo é um distúrbio hormonal caracterizado por baixos níveis de aldosterona. Os baixos níveis podem ser causados pela diminuição da produção de aldosterona ou pela resistência periférica à mesma. Quando o hipoaldosteronismo ocorre como resultado de uma diminuição adquirida na produção de renina, a condição é normalmente denominada acidose tubular renal (ATR) tipo 4. Geralmente, os doentes são mais velhos e com doença renal subjacente (e.g., nefropatia diabética). O hipoaldosteronismo geralmente apresenta-se como hipercalemia com uma acidose metabólica hiperclorémica (gap aniónico normal) leve. A maioria dos doentes são assintomáticos, sendo que a avaliação laboratorial de rotina demonstra hipercalemia, o que despoleta uma investigação adicional. A condição é diagnosticada através de análises sanguíneas e de urina que demonstram níveis reduzidos de aldosterona e um gradiente transtubular de potássio reduzido, entre outros achados característicos. Os doentes são tratados com base na sua etiologia subjacente.
Última atualização: May 31, 2022
O hipoaldosteronismo é definido como a diminuição da secreção de aldosterona pela zona glomerulosa do córtex suprarrenal, que pode ser de natureza primária ou secundária.
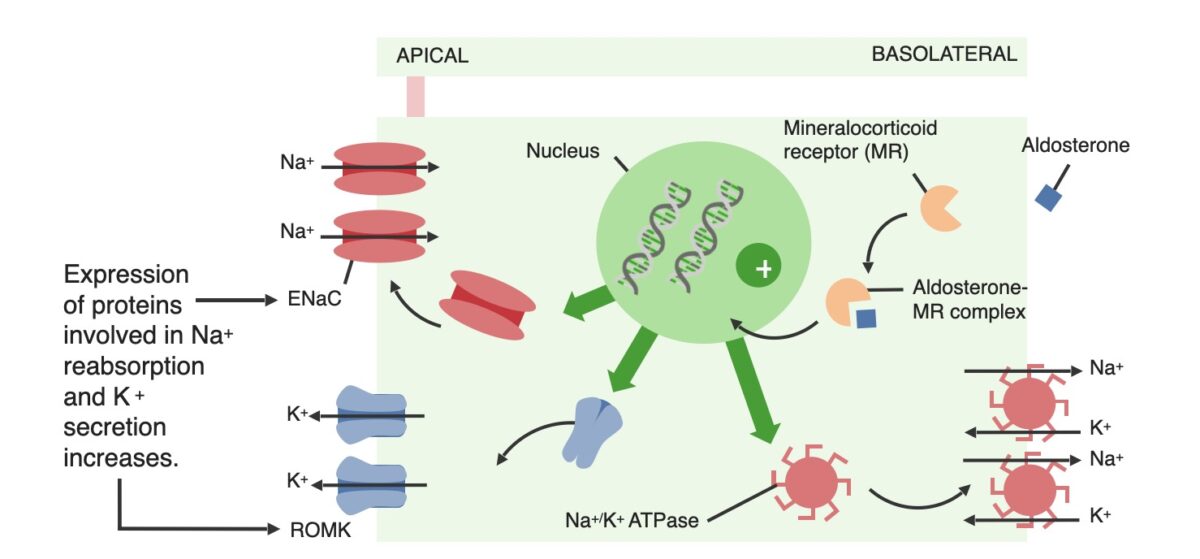
Efeitos da aldosterona nas células principais dos túbulos renais distais
Imagem por Lecturio.Os 2 mecanismos primários que causam hipoaldosteronismo são a redução da produção de aldosterona (que pode ser hiporreninémica ou hiperreninémica) e a resistência à aldosterona. Os fármacos são frequentemente a causa de ambos os mecanismos.
| Mecanismo | Etiologia |
|---|---|
| Redução da síntese de aldosterona devido à ↓ estimulação do SRAA: Hipoaldosteronismo hiporreninémico (também conhecido como acidose tubular renal tipo 4 (ATR) ) |
|
| Redução da síntese de aldosterona devido a alterações das suprarrenais: Hipoaldosteronismo hiperreninémico |
|
| Resistência à aldosterona (psudohipoaldosteronismo) |
|
O diagnóstico de hipoaldosteronismo deve ser considerado em qualquer doente com hipercalemia persistente sem causa óbvia, como insuficiência suprarrenal ou diuréticos poupadores de potássio.
O tratamento depende da etiologia subjacente.