A Hipertensão Intracraniana Idiopática (HII), também conhecida como pseudotumor cerebral, é uma patologia que se apresenta com sintomas relacionados com o aumento da Pressão Intracraniana (PIC) (≥ 20 mmHg) ou do Líquido Cefalorraquidiano (LCR) (>250 mmH2O), na ausência de alterações estruturais ou outras causas subjacentes. Esta patologia é mais frequentemente observada em mulheres obesas e após a ingestão de determinados fármacos, como hormonas de crescimento, tetraciclinas e doses elevadas de vitamina A. As manifestações clássicas são a cefaleia, perda de visão ou defeitos do campo visual e papiledema. O diagnóstico é feito a partir do exame clínico, imagiologia e punção lombar. O tratamento inclui medicação, drenagem terapêutica do LCR e criação de ‘shunts’, tendo como objetivo a diminuição da PIC.
Última atualização: Jun 15, 2022
A Hipertensão Intracraniana Idiopática (HII), também conhecida como pseudotumor cerebral, é uma patologia que se apresenta com sintomas relacionados com o aumento da pressão intracraniana (PIC) (≥ 20 mmHg) ou do LCR (> 250 mm H2O), na ausência de alterações estruturais ou outra causa subjacente.
Não é conhecida a patogénese exata da HII, embora tenham sido propostos vários mecanismos. Na HII não existe evidência de edema cerebral, como sugerido no passado.
A hipertensão intracraniana idiopática deve ser considerada no diagnóstico diferencial de qualquer doente com cefaleias e papiledema.
O diagnóstico de HII é clínico. No entanto, é necessário realizar uma neuroimagem de urgência para excluir outras causas de aumento da PIC.
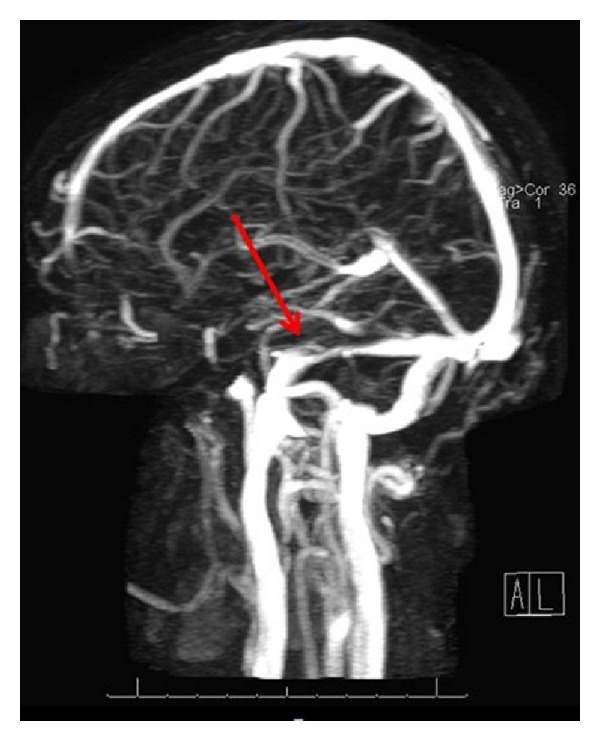
Estreitamento dos seios transversos:
Venografia por Ressonância Magnética (VRM) na qual é possível observar o estreitamento dos seios venosos transversos, provavelmente relacionado com a hipertensão intracraniana idiopática.
O aumento da PIC é uma emergência médica. O tratamento definitivo depende da causa subjacente.