A glomerulonefrite rapidamente progressiva (GNRP) é uma síndrome glomerular grave com perda progressiva da função renal dentro de semanas a meses. A glomerulonefrite rapidamente progressiva está associada à síndrome nefrítica e é uma manifestação de diferentes doenças. Histologicamente, são encontrados crescentes (proliferação de células epiteliais e infiltração de monócitos/macrófagos no espaço de Bowman) nos glomérulos, que surgem pela lesão imunológica. Os principais mecanismos de lesão imunológica são classificados em doença antimembrana basal glomerular (anti-MBG, pela sigla em inglês), glomerulonefrite crescente pauci-imune e lesão mediada por imunocomplexos. A glomerulonefrite rapidamente progressiva pode manifestar-se com hematúria, proteinúria e graus variados de edema e hipertensão. O diagnóstico é baseado na apresentação clínica, exames laboratoriais, imagem e biópsia renal. O tratamento imediato é essencial porque a GNRP pode evoluir para doença renal terminal num curto período de tempo. As modalidades terapêuticas incluem corticosteroides, ciclofosfamida ou outros imunossupressores e plasmaférese (dependendo da doença subjacente).
Última atualização: Jun 2, 2022
Glomerulonefrite rapidamente progressiva (GNRP) é uma síndrome glomerular grave com perda progressiva da função renal dentro de semanas a meses.
A maioria dos casos ocorrem por lesão imunológica dos glomérulos. Os mecanismos de doença e os achados são classificados como:
| Condição | Microscopia ótica | Microscopia de fluorescência | Microscopia eletrónica |
|---|---|---|---|
| Doença anti-membrana basal glomerular (anti-MBG) |
|
IgG linear e C3 |
|
| Lesão mediada por imunocomplexos | IgG granular, outras Igs e complemento |
|
|
| Glomerulonefrite crescêntica pauci-imune | Sem depósitos |
|
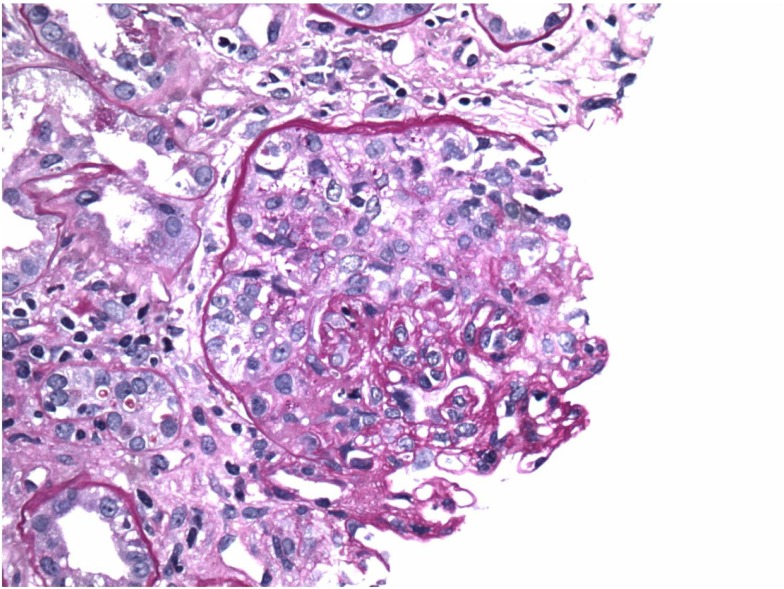
Doença de anticorpos anti-membrana basal glomerular (anti-MBG): crescentes na microscopia ótica
Imagem: “Crescents on light microscopy” por Mavani G. P., Pommier M., Win S., Michelis M. F., Rosenstock J. Licença: CC BY 4.0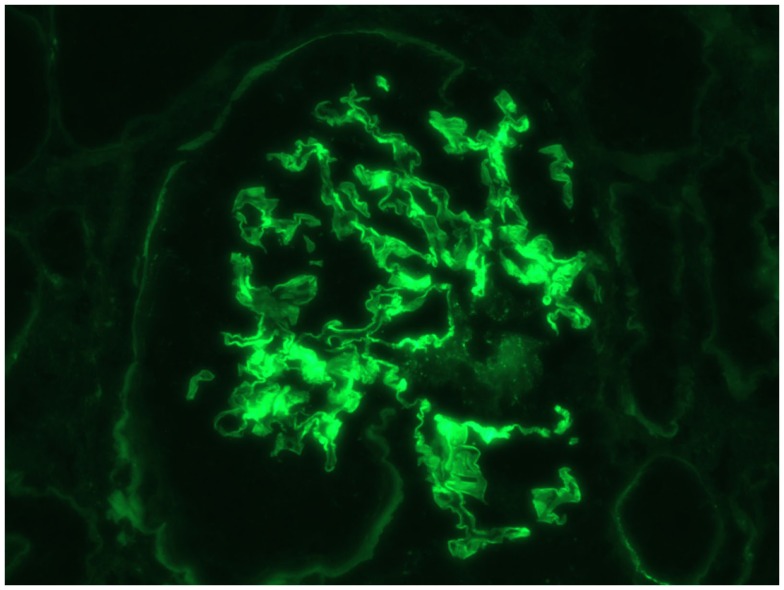
Doença de anticorpo antimembrana basal glomerular (anti-MBG): IF com coloração linear de IgG
Imagem: “Immunofluorescence linear staining of IgG” por Mavani G. P., Pommier M., Win S., Michelis M. F., Rosenstock J. Licença: CC BY 4.0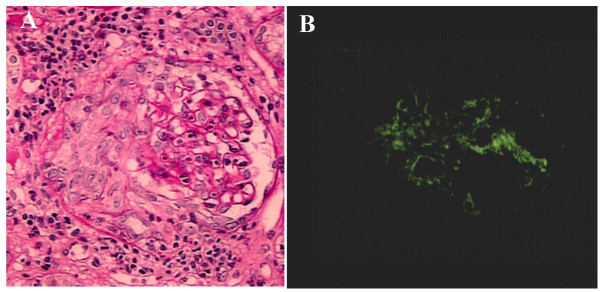
Glomerulonefrite rapidamente progressiva (GNRP) induzida por endocardite infeciosa em PAS e IF:
A: PAS a demonstrar formação de crescente circunferencial e celular com nefrite intersticial
B: IF a demonstrar coloração C3-positiva na área mesangial
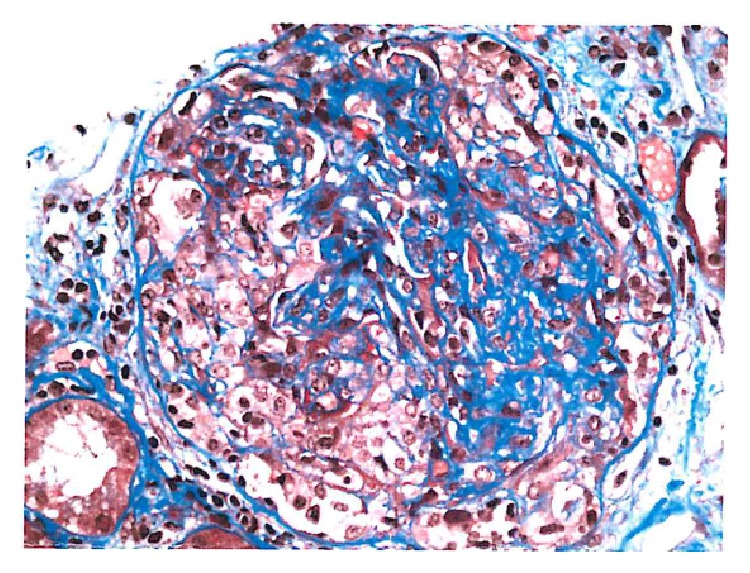
Glomerulonefrite crescêntica pauci-imune a mostrar fibrina dentro dos crescentes celulares
Imagem: “Cellular crescent” por Syed R., Rehman A., Valecha G., El-Sayegh S. Licença: CC BY 3.0