O flutter auricular é uma taquicardia supraventricular regular caracterizada por uma frequência cardíaca auricular entre 240 e 340/min (tipicamente 300/min), por um bloqueio de condução do nó auriculoventricular (AV) e por um padrão em “dentes de serra” no eletrocardiograma (ECG). Existem muitas causas cardíacas e não cardíacas de flutter, no entanto, os doentes geralmente apresentam doença cardíaca estrutural subjacente. Os sintomas incluem palpitações, dispneia, dor torácica, tonturas e náuseas. O tratamento é semelhante ao da fibrilhação auricular, com foco no controlo do ritmo e na prevenção da embolização sistémica.
Última atualização: Jul 9, 2023
O flutter auricular é causado por um circuito elétrico de macroreentrada (cobre uma grande área da aurícula):
Flutter auricular típico:
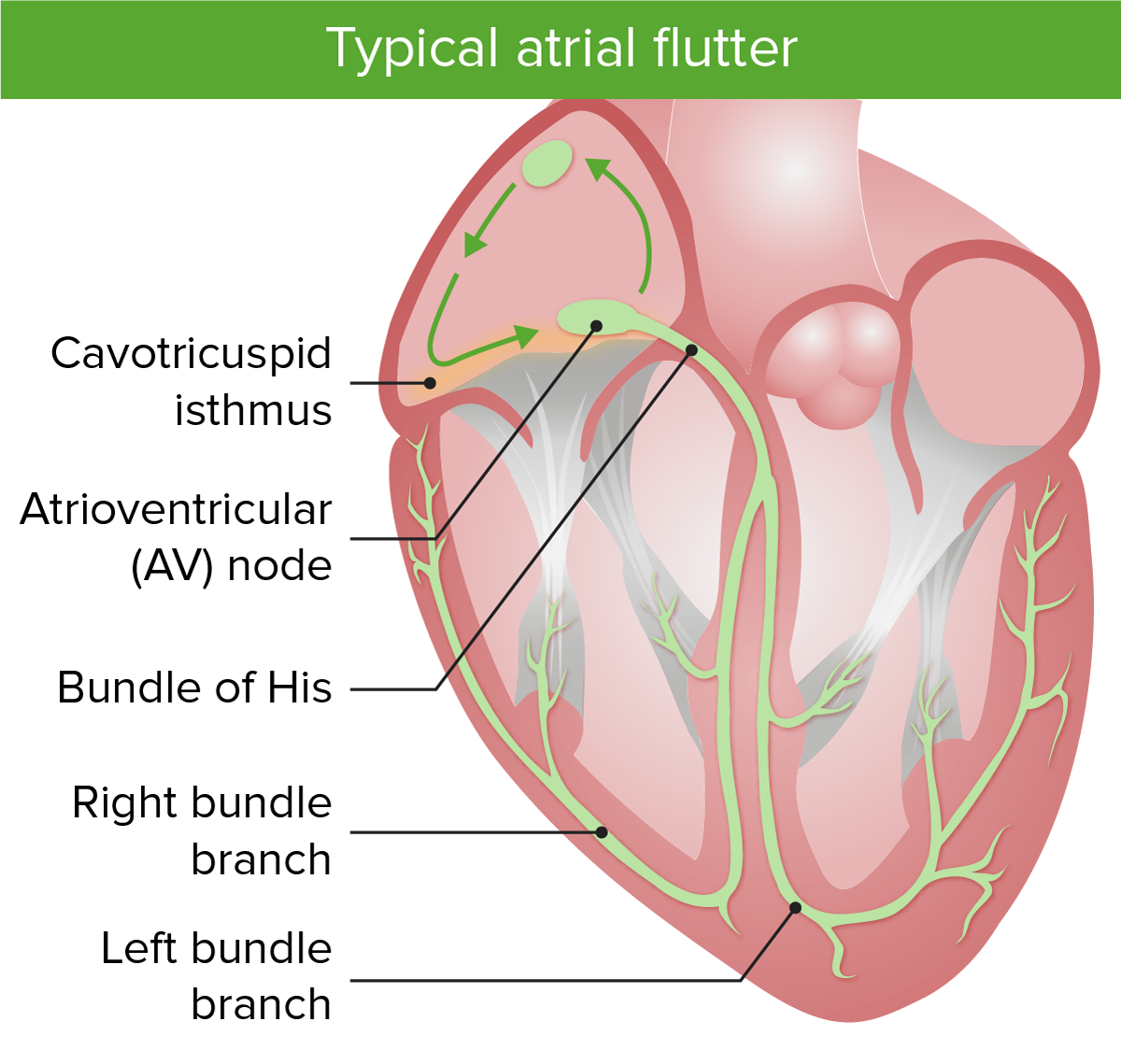
A imagem mostra os circuitos de macrorrentrada no flutter auricular típico. Notar que o istmo cavotricúspide está envolvido no flutter auricular típico.
Imagem de Lecturio.Flutter auricular atípico:
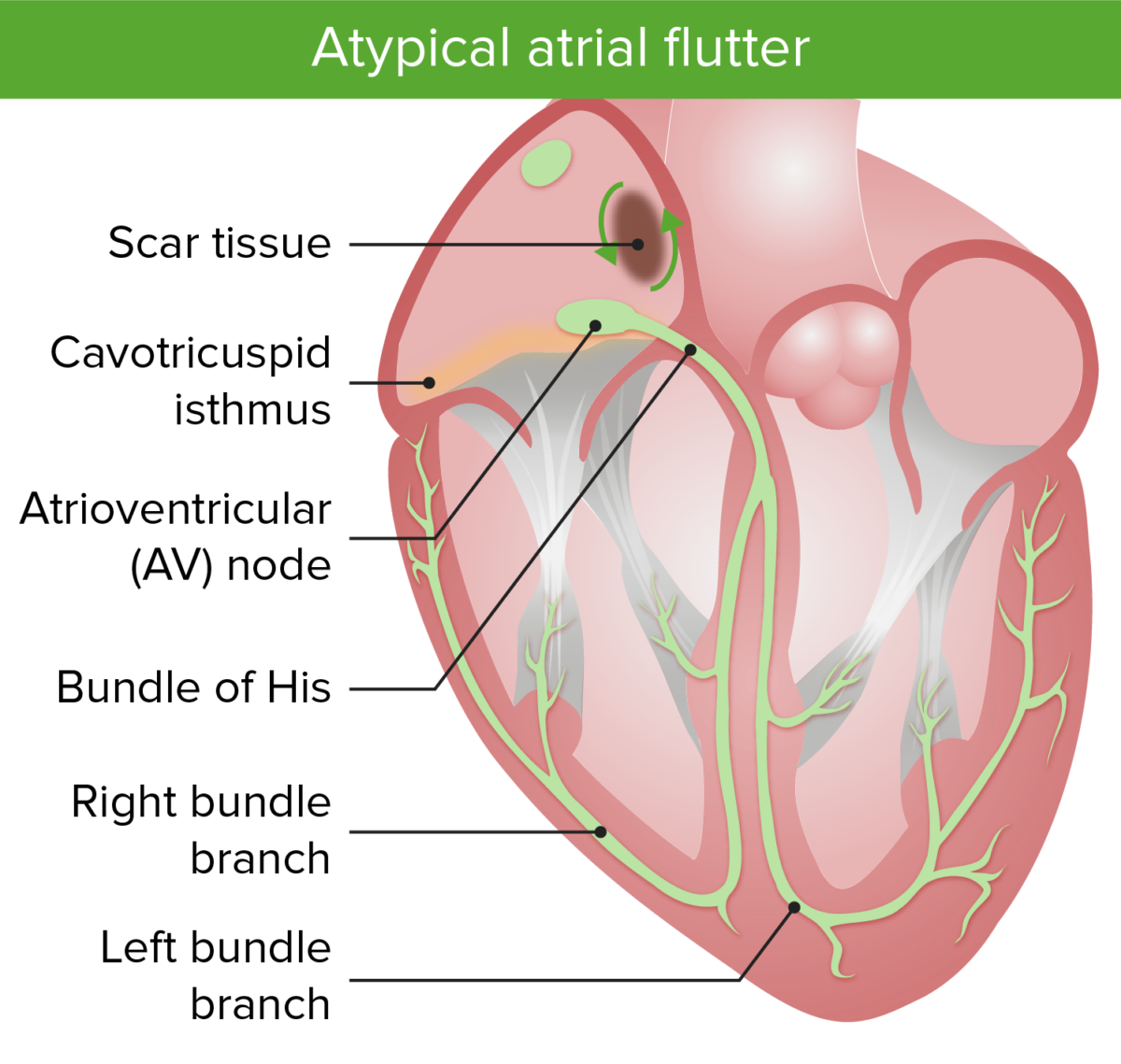
A imagem mostra os circuitos de macrorreentrada no flutter auricular atípico. Notar que a vibração atípica se centra numa área de tecido cicatricial.
Imagem de Lecturio.| Complicação | Possíveis sintomas | Achados ao exame objetivo | |
|---|---|---|---|
Cardíacas:
|
Insuficiência cardíaca |
|
|
| Isquemia do miocárdio |
|
|
|
Tromboembólicoas:
|
AVC/ataque isquémico transitório (AIT) |
|
Déficits focais no exame neurológico |
| infarto esplênico |
|
|
|
| Infarto intestinal |
|
|
|
| Enfarte renal |
|
|
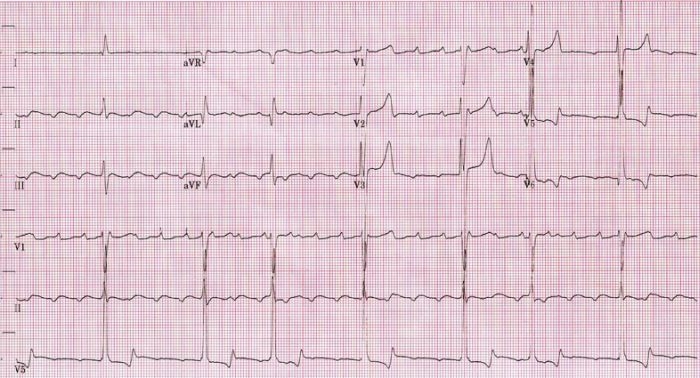
ECG que mostra um flutter auricular lento com um ciclo auricular de 400 ms (frequência auricular de 150/min).
Imagem: Atrial rate of 150/min” do Dept. of Cardiology, Beth Israel Medical Center. 16th Street and 1st Avenue. New York, New York 10003, USA. Licença: CC BY 2.5 .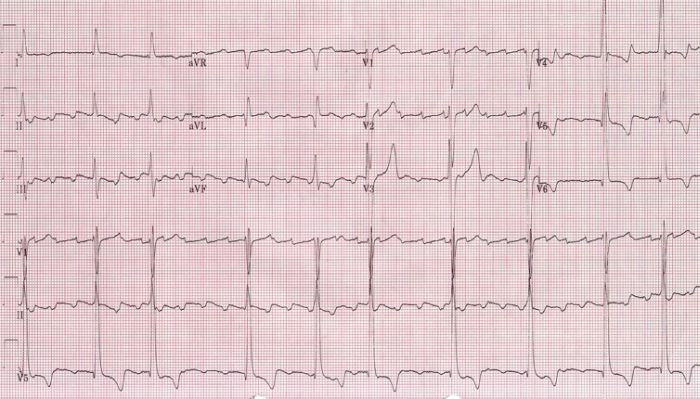
ECG que mostra um flutter auricular mais rápido, com um ciclo auricular de 280 ms (frequência auricular de 214/min).
Imagem: “Atrial rate of 214/min” do Dept. of Cardiology, Beth Israel Medical Center. 16th Street and 1st Avenue. New York, New York 10003, USA. Licença: CC BY 2.5 .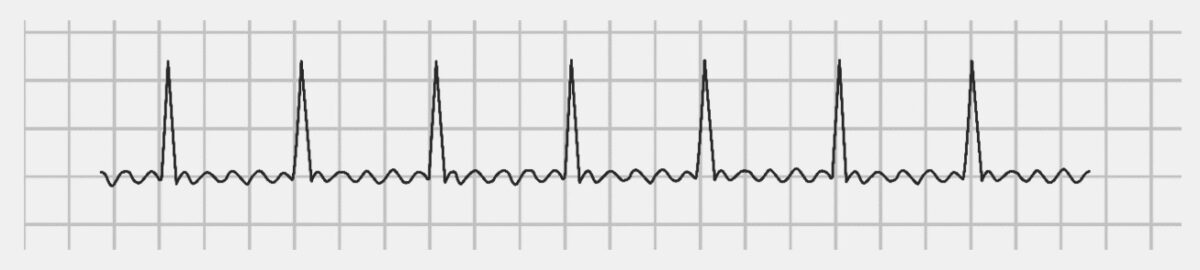
ECG com a aparência clássica em “dente de serra” do flutter auricular.
Imagem de Lecturio.| C | Insuficiência cardíaca | 1 |
|---|---|---|
| H | Hipertensão arterial | 1 |
| A | Idade (≥ 75 anos) | 2 |
| D | Diabetes mellitus | 1 |
| S | AVC, AIT ou tromboembolismo | 2 |
| V | Doença vascular | 1 |
| A | Idade 65-74 anos | 1 |
| Sc | Categoria de sexo (feminino) | 1 |