A pupila é o espaço no olho que permite que a luz se projete sobre a retina. Anatomicamente, está localizada à frente do cristalino, e o seu tamanho é controlado pela íris. A pupila fornece uma visão da função do sistema nervoso central e autónomo. A via aferente associada à função visual inicia-se na retina e move-se através das vias óticas e núcleos geniculados laterais, terminando no córtex visual. O estímulo de luz é conduzido até ao mesencéfalo através do sistema nervoso parassimpático, enquanto que o sistema nervoso simpático é responsável pela reação psicosensorial. As vias eferentes produzem a resposta apropriada: miose e midríase a partir da inervação parassimpática e simpática, respetivamente. As anomalias pupilares resultam de defeitos nas vias visuais aferentes e eferentes. A apresentação difere relativamente ao tamanho da pupila, à resposta à luz ou a medicação.
Última atualização: Nov 18, 2022
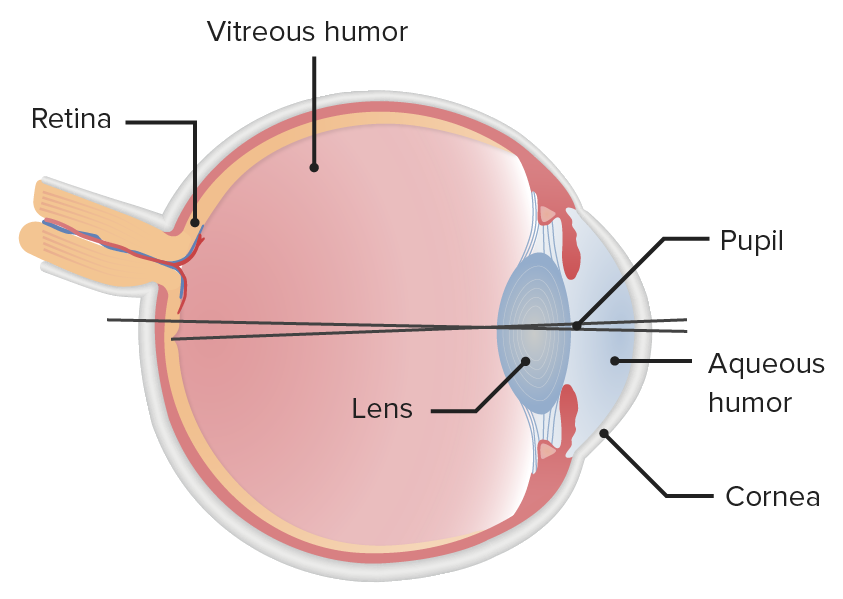
Ilustração da estrutura do globo ocular, destacando a localização espacial que define a pupila
Imagem por Lecturio.Desde o estímulo até ao córtex visual primário:
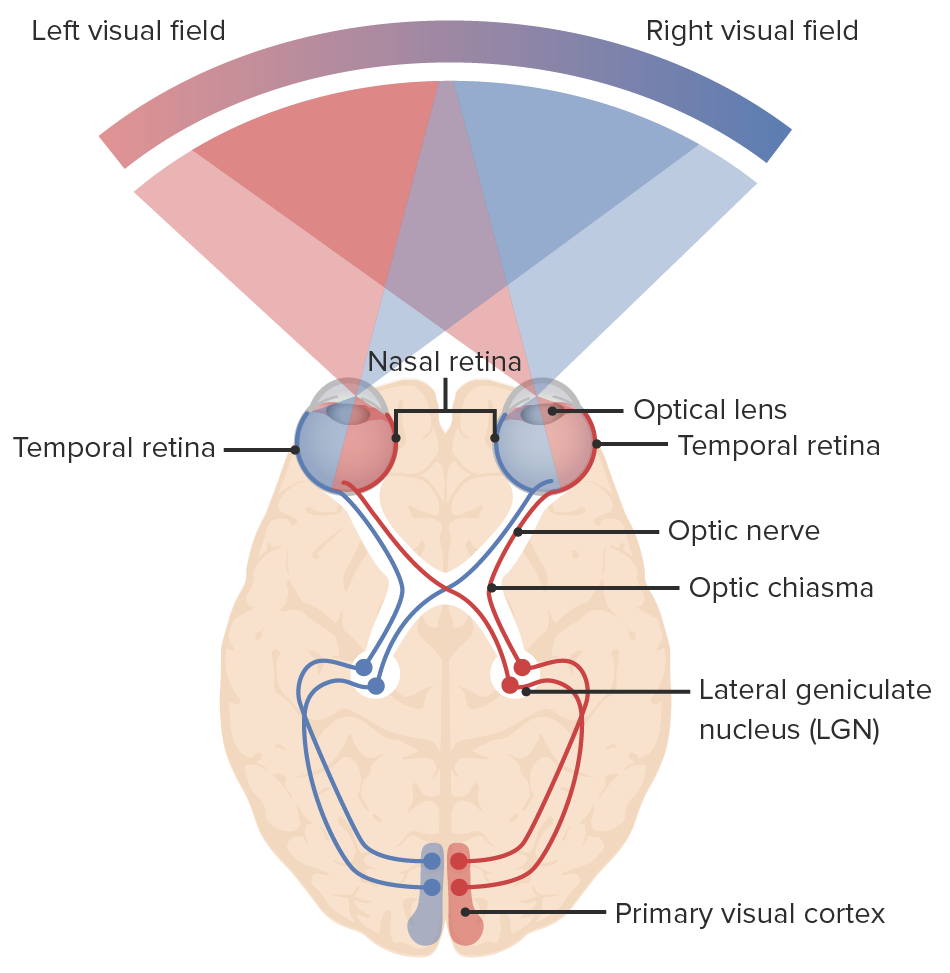
Diagrama da via visual e dos campos visuais: a luz entra no olho e envia sinais, tanto para a retina como através do nervo ótico. As fibras nasais de cada olho decussam no quiasma ótico, continuando para o trato ótico juntamente com as fibras temporais: as fibras nasais direitas unem-se às fibras temporais esquerdas (linhas azuis) e as fibras nasais esquerdas unem-se às fibras temporais direitas (linhas vermelhas). A sinapse neuronal ocorre no núcleo geniculado lateral. As radiações óticas ligam o núcleo geniculado lateral ao córtex visual primário do lobo occipital, onde a informação visual é processada.
Imagem por Lecturio.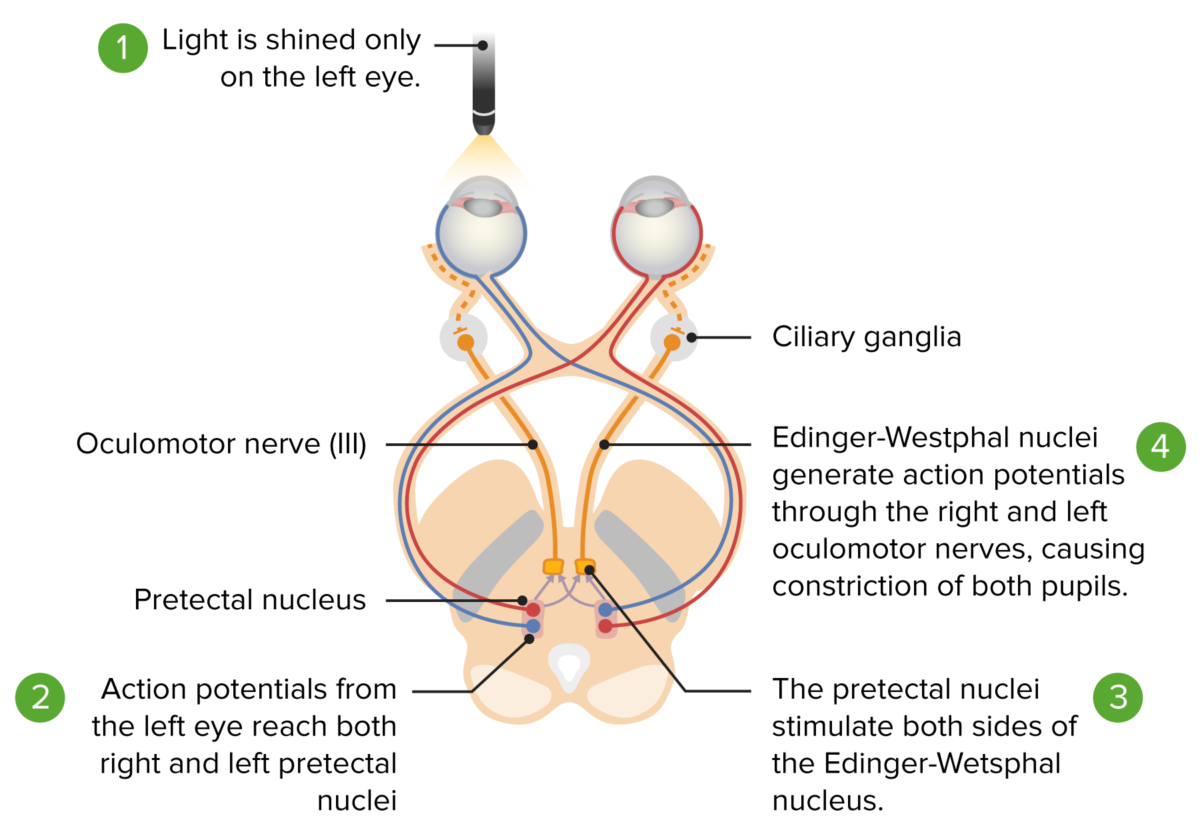
Via do reflexo de luz pupilar: desde o estímulo luminoso da retina até ao mesencéfalo. Via aferente (linhas vermelha e azul): O estímulo luminoso esquerdo vai da retina esquerda para o quiasma ótico, e termina no núcleo pré-tectal ipsilateral. O núcleo pré-tectal fornece o núcleo de Edinger-Westphal esquerdo e direito. As linhas amarelas mostram impulsos de ambos os núcleos a atingirem ambos os gânglios ciliares, o que resulta em miose bilateral.
Imagem por Lecturio.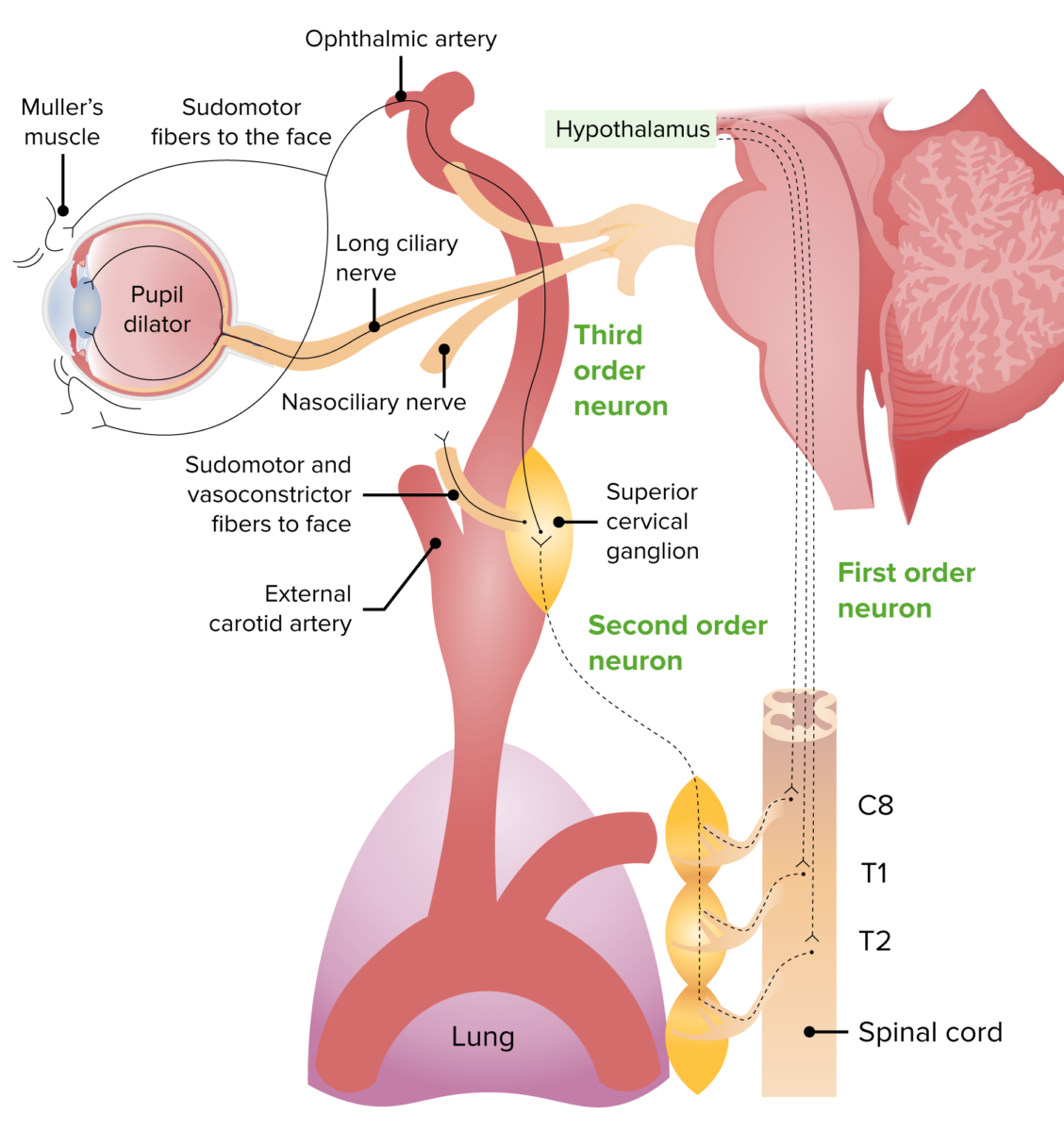
Imagem da via de inervação simpática:
1º neurónio: desde o hipotálamo até o centro de Budge (medula espinhal C8-T2)
2º neurónio: sai da medula espinhal, deslocando-se superiormente até ao gânglio cervical superior
3º neurónio: une o nervo trigémeo e as fibras oculosimpáticas, é responsável pelas sinapses no músculo dilatador da pupila e no músculo de Müller, levando a midríase e à abertura da pálpebra.
Consiste em 3 respostas:
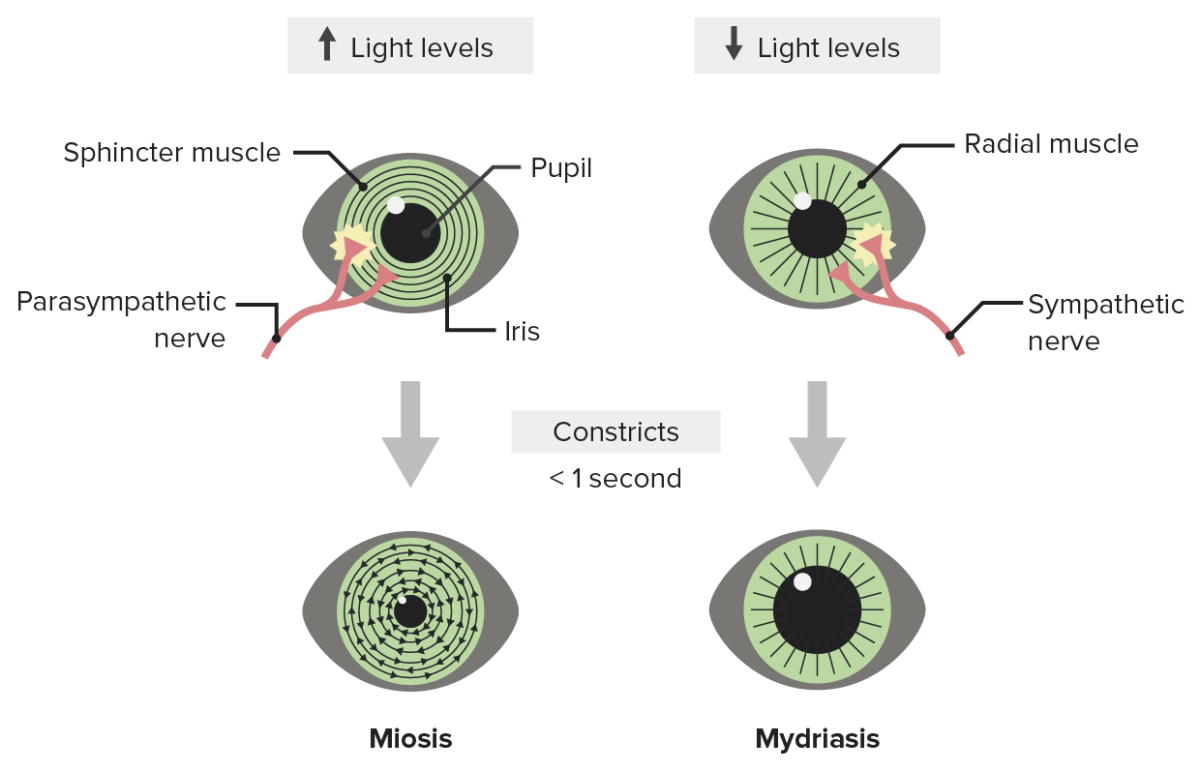
Ilustração da resposta pupilar à luz: Níveis mais elevados de luz resultam em miose e níveis mais baixos de luz estimulam a atividade simpática, resultando em midríase.
Imagem por Lecturio.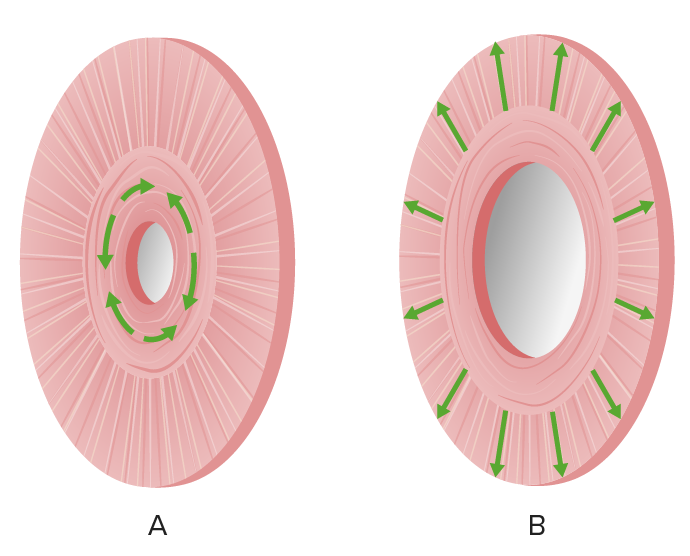
Ilustração das ações musculares da íris:
a) Miose através do esfíncter da pupila;
b) Midríase através do músculo dilatador da pupila (músculos radiais)
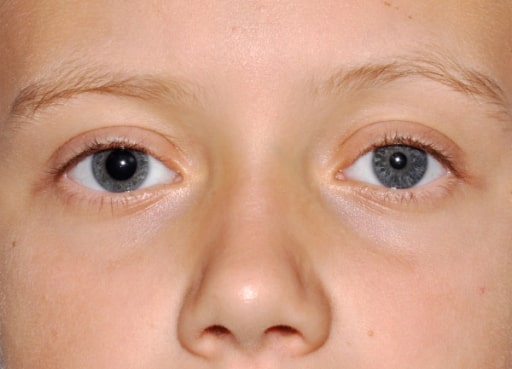
Anisocoria com midríase direita
Imagem: “Evident right mydriasis” por U,O,C Pediatria Generale Dipartimento di Medicina Pediatrica, Ospedale Pediatrico Bambino Gesù, Piazza Sant’Onofrio 4, 00165 Roma, Itália. Licença: CC BY 2.0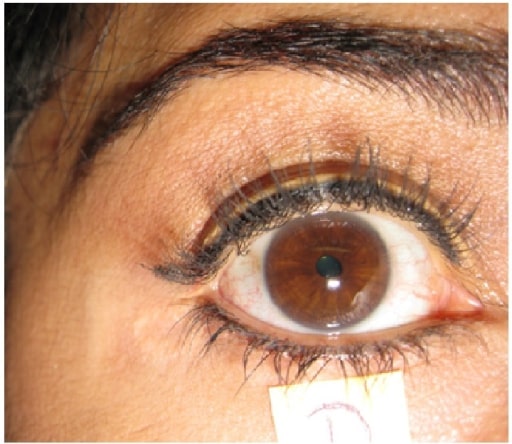
Pupila direita tónica: não responde ao estímulo luminoso
Imagem: “Holmes-Adie’s Syndrome” por US National Library of Medicine. Licença: CC BY 4.0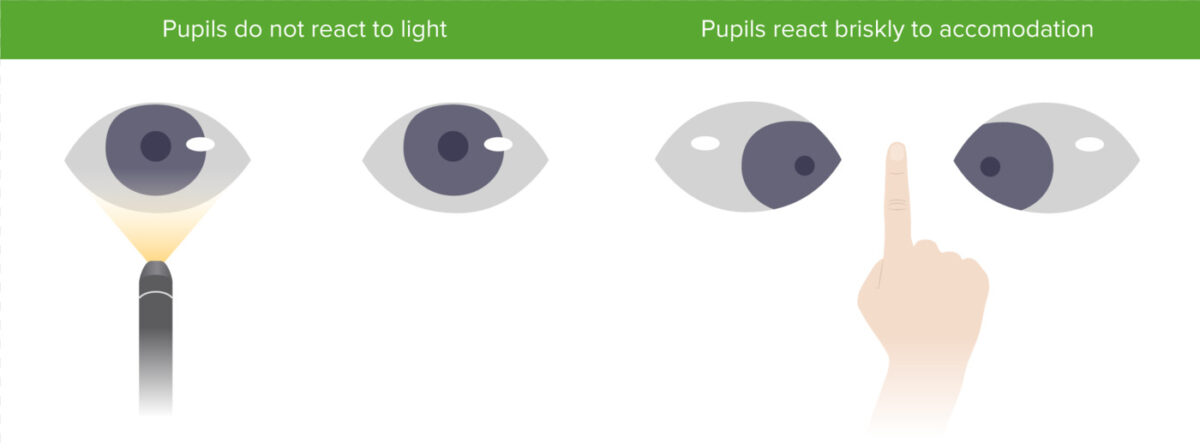
Pupila de Argyll Robertson com miose bilateral que não contrai à luz, mas tem o reflexo de acomodação presente.
Imagem por Lecturio.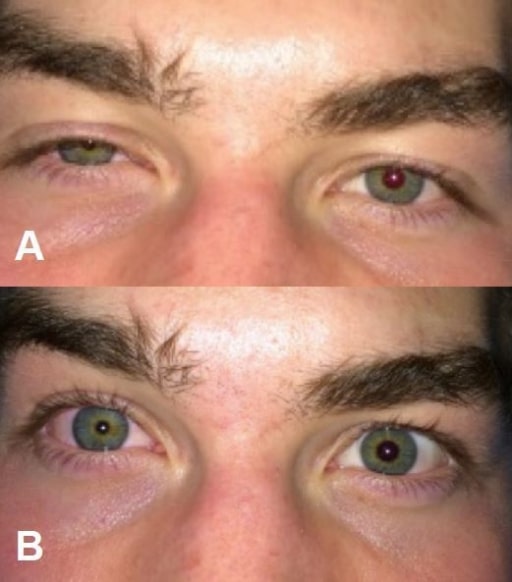
Síndrome de Horner após bloqueio superficial do plexo cervical (anestesia regional para fratura clavicular). A: ptose direita; B: miose direita.
Imagem: “Horner’s syndrome” por Highland Hospital-Alameda Health System, Department of Emergency Medicine, Oakland, California. Licença: CC BY 4.0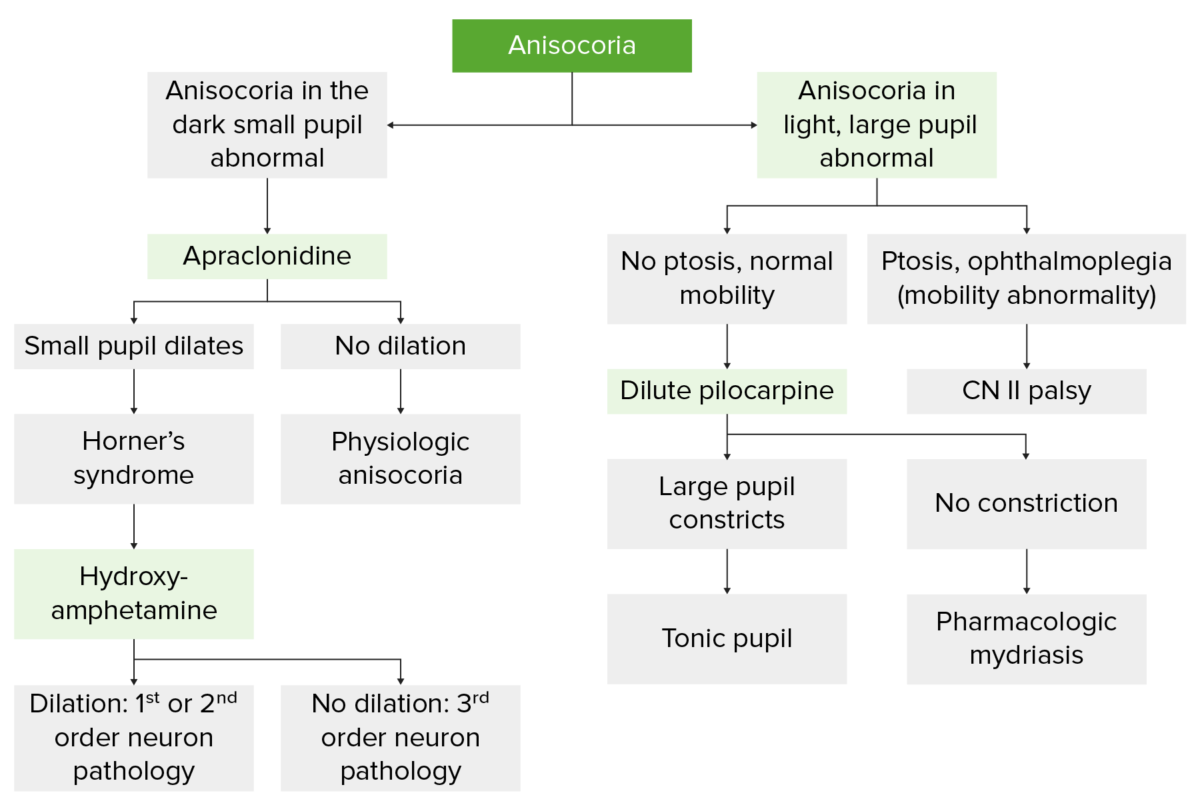
Fluxograma que ilustra a avaliação da anisocoria
Imagem por Lecturio.| Fármaco | Midríase | Miose |
|---|---|---|
| Medicamentos oftálmicos |
|
|
| Drogas ilícitas |
|
Heroína |
| Outros Medicamentos |
|
Opióides
|
| Ervanária | Erva daninha Datura stramonium (com propriedades anticolinérgicas) |