O exame do sistema cardiovascular (SCV) é um componente essencial de um exame físico completo. Assim como todos os componentes de um exame físico completo, o exame do SCV consiste na inspeção, palpação e auscultação. A avaliação do SCV apresenta como foco o coração, mas também inclui uma avaliação do sistema arterial em todo o organismo. Podem ser diagnosticadas várias condições cardiovasculares com um exame físico, incluindo doença cardíaca valvular, doença arterial periférica e arritmia.
Última atualização: Jul 9, 2023
A inspeção é a 1.ª parte do exame cardiovascular. É importante assinalar os achados positivos e negativos pertinentes. A doença cardiovascular pode ser detetada através de uma inspeção completa de todo o corpo.
Avaliar a PVJ:
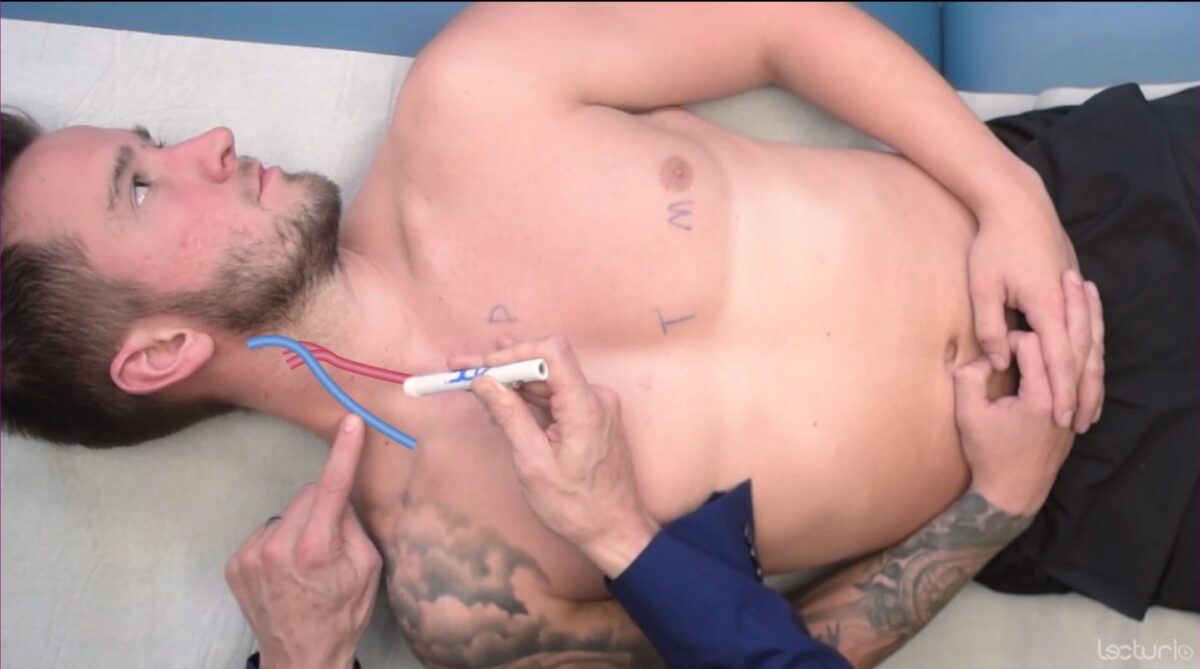
Avaliação da pressão venosa jugular (PVJ) com o indivíduo em decúbito dorsal a 30 – 45 graus
Imagem por Lecturio. Licença: CC BY-NC-SA 4.0O exame cardiovascular inclui a palpação dos pulsos e da parede torácica (precórdio).
Observar a frequência, ritmo, força, caráter e comparar com os pulsos contralaterais.
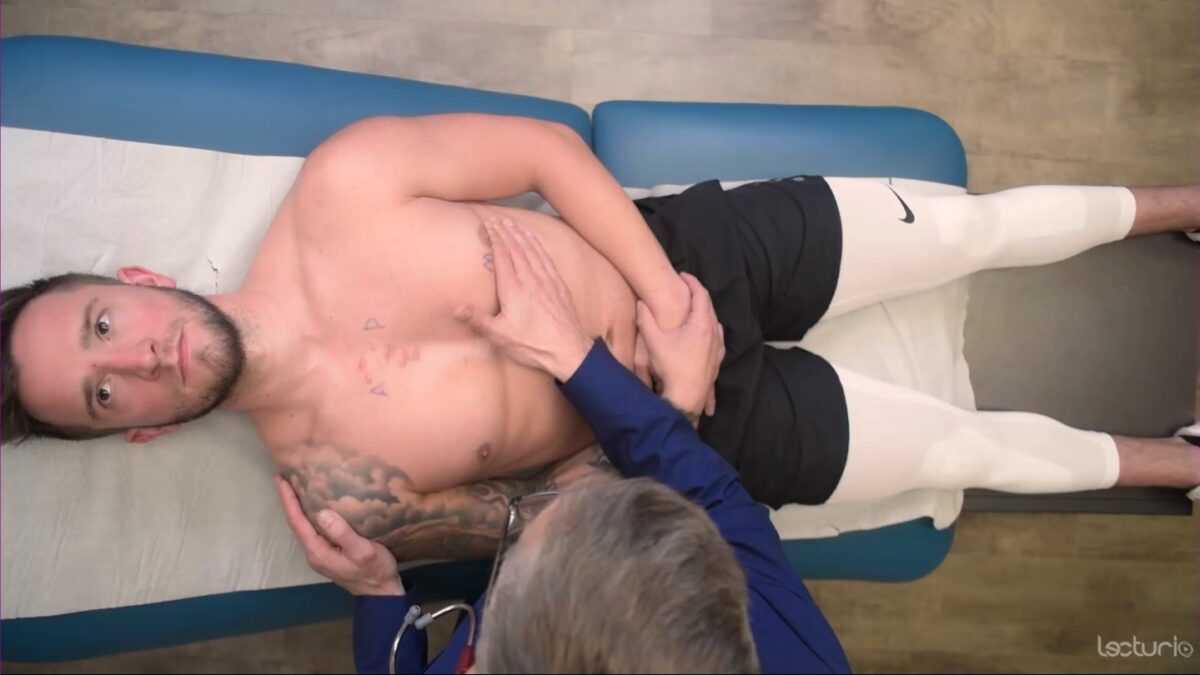
Palpação do precórdio: a palma da mão sobre a borda do esterno com os dedos abaixo do mamilo esquerdo
Imagem por Lecturio. Licença: CC BY-NC-SA 4.0A auscultação é melhor realizada sob a pele descoberta. Manter a privacidade do indivíduo ao realizar manobras no exame do tórax.
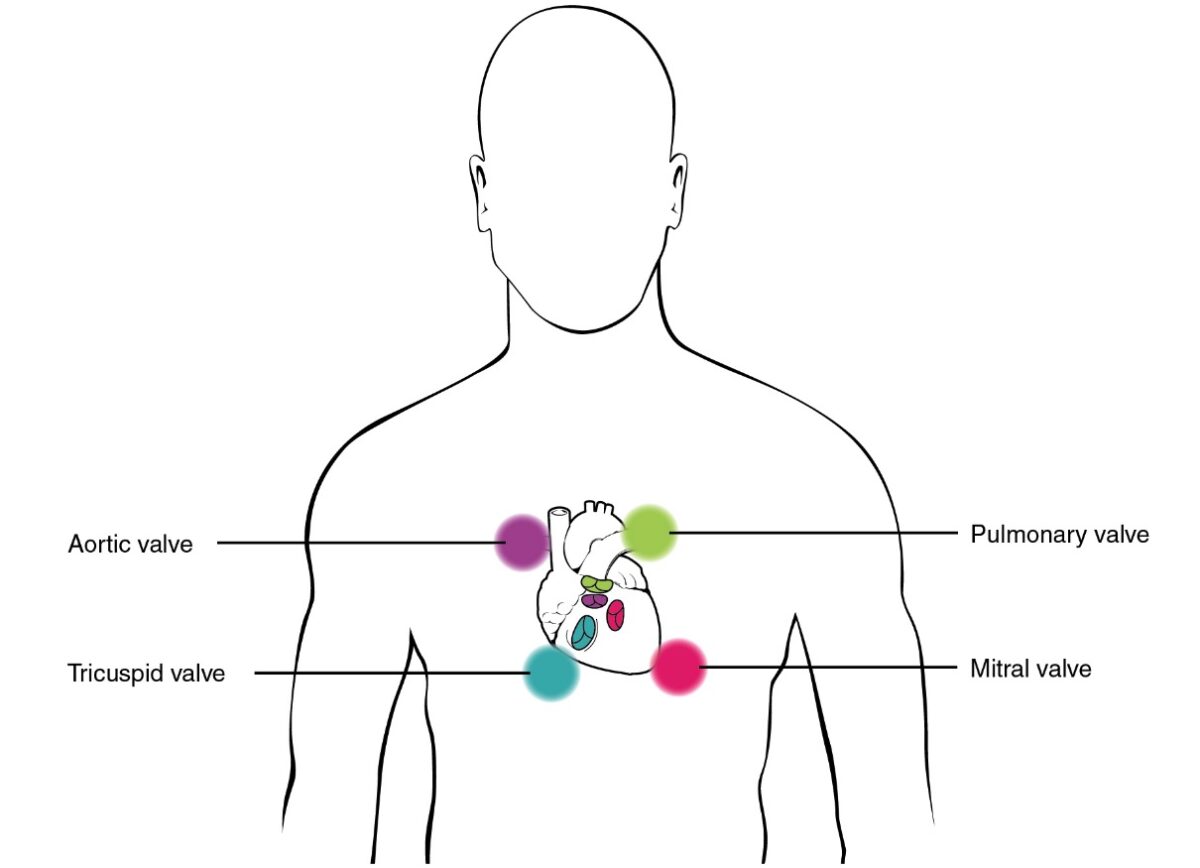
Áreas de auscultação
Imagem: “Proper placement of the bell of the stethoscope facilitates auscultation” por Phil Schatz. Licença: CC BY 4.0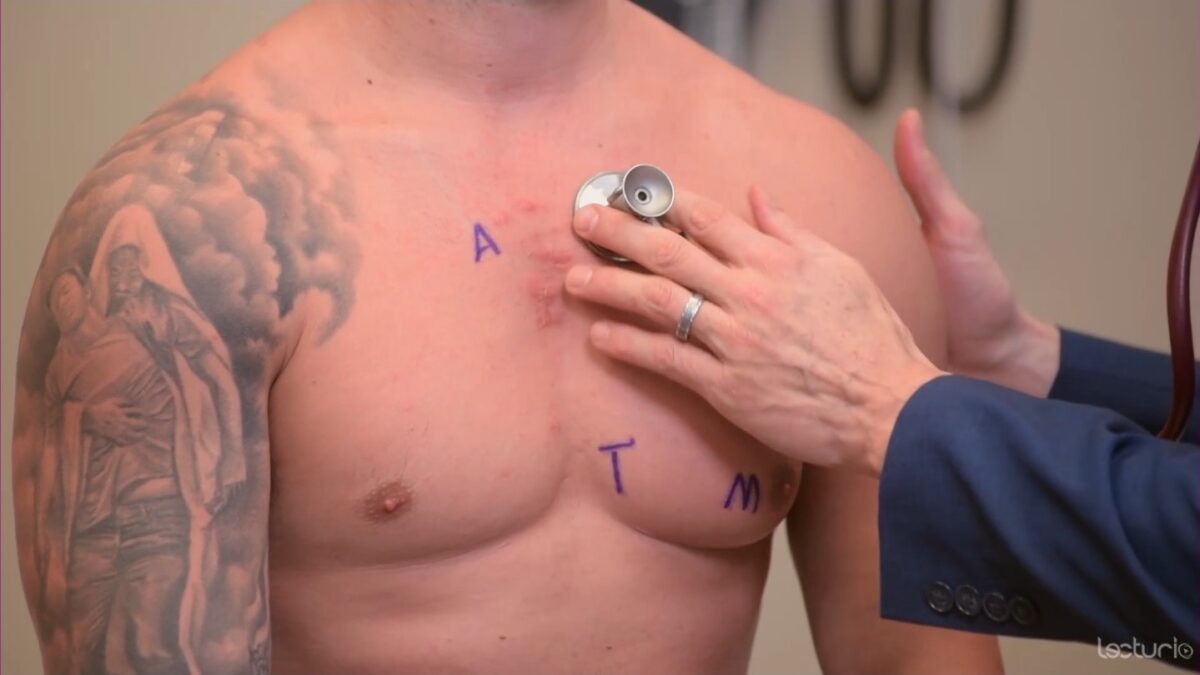
Auscultação utilizando o diafragma na área pulmonar
Imagem por Lecturio. Licença: CC BY-NC-SA 4.0| Índice tornozelo-braço | Interpretação |
|---|---|
| > 1,4 | Calcificação de vaso sanguíneo |
| 1,0–1,4 | Normal |
| 0,9–1,0 | Aceitável |
| 0,8–0,9 | Doença arterial ligeira |
| 0,5–0,8 | Doença arterial moderada |
| < 0,5 | Doença arterial grave |
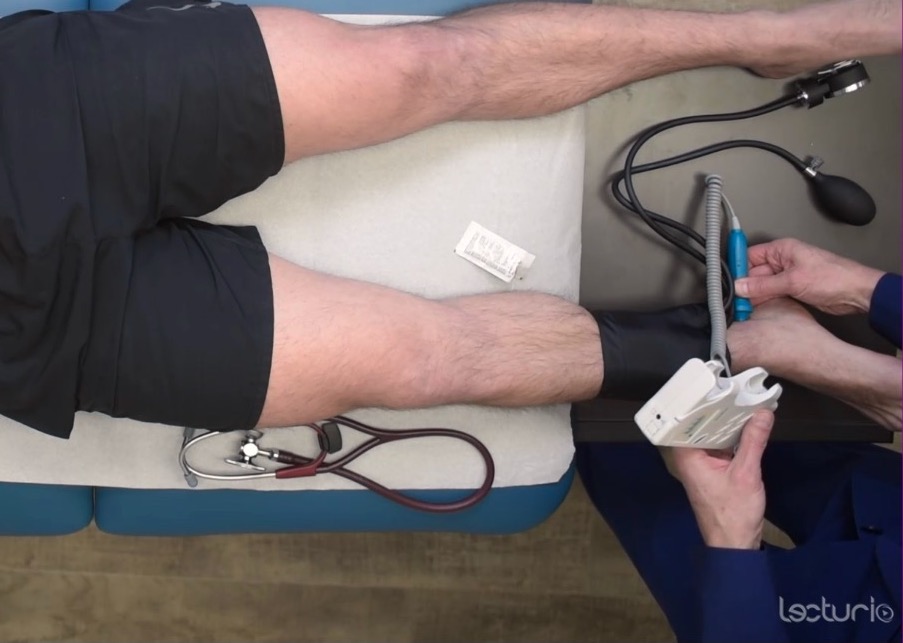
Medir a pressão sistólica no tornozelo para calcular o índice tornozelo-braço
Imagem por Lecturio. Licença: CC BY-NC-SA 4.0