Um êmbolo é um material intravascular sólido, líquido ou gasoso, transportado no sangue para um local distante do seu ponto de origem. Todos os tipos de êmbolo justificam avaliação médica imediata. A maioria dos êmbolos originam-se de um trombo, formando um tromboembolo. Outros tipos menos comuns de êmbolos não-trombóticos são constituídos por: colesterol, gordura, ar AR Aortic regurgitation (AR) is a cardiac condition characterized by the backflow of blood from the aorta to the left ventricle during diastole. Aortic regurgitation is associated with an abnormal aortic valve and/or aortic root stemming from multiple causes, commonly rheumatic heart disease as well as congenital and degenerative valvular disorders. Aortic Regurgitation, líquido amniótico e células tumorais. A etiologia, apresentação clínica, diagnóstico e tratamento dependem do tipo de êmbolo envolvido. Devido aos seus efeitos na circulação, todos os êmbolos têm o potencial de levar a falência de órgãos e morte.
Last updated: Dec 15, 2025
A apresentação clássica inclui alterações cutâneas, dor abdominal e insuficiência renal progressiva depois de um procedimento vascular. Os sintomas neurológicos e oculares também são comuns, se os êmbolos se moverem para cima.
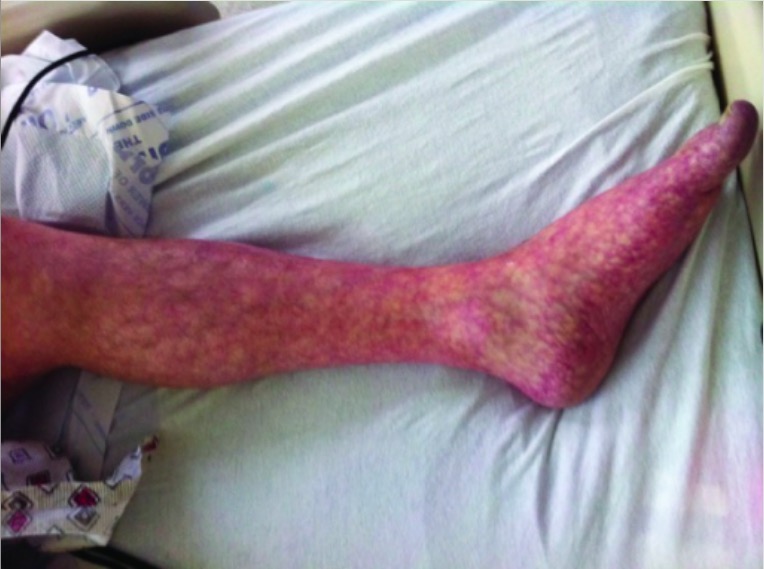
Livedo reticularis na perna esquerda
Imagem: “Livedo reticularis of left leg” por Texas Tech University Health Sciences Center, Lubbock, TX, USA. Licença: CC BY 3.0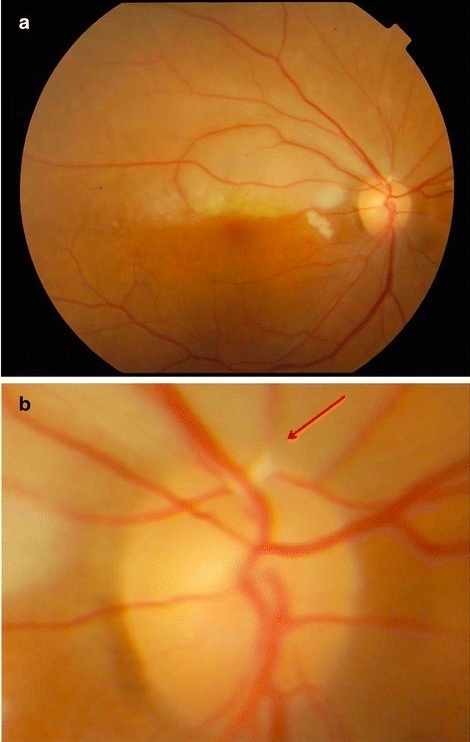
a: foto do fundo ocular, apresentando uma retina pálida na região superior
b: aproximação do disco ótico da imagem acima, apresentando uma placa Hollenhorst no vaso superotemporal (seta)
O diagnóstico é geralmente clínico. O diagnóstico definitivo requer biópsia.
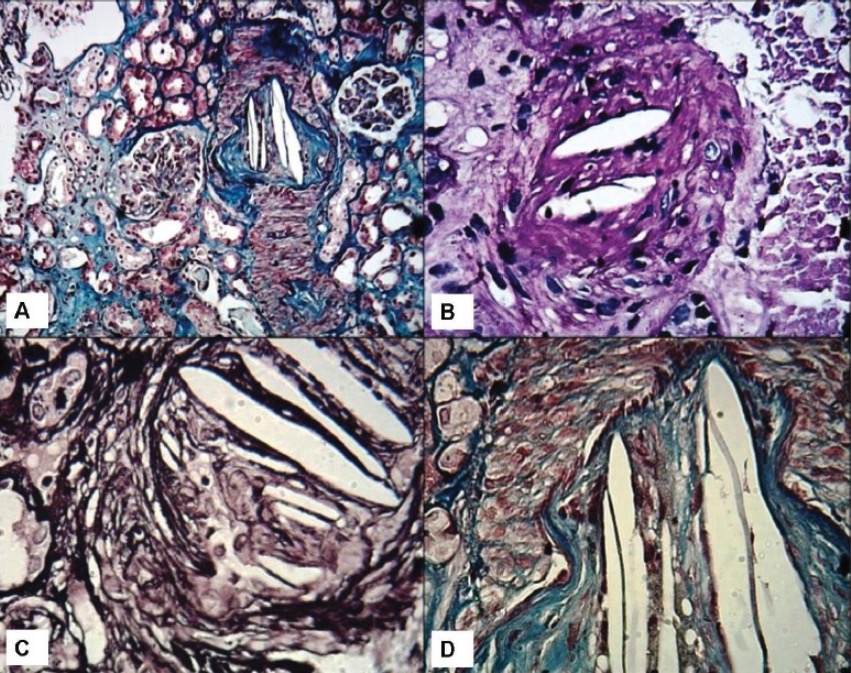
Biópsias renais, com fissuras no colesterol:
A: Vista de baixa potência de uma artéria interlobular com oclusão luminal e cristais em forma de agulha no lúmen. Observam-se dois glomérulos nas proximidades com pequenas alterações à microscopia de luz. Observa-se uma ligeira atrofia tubular dispersa (coloração tricromada de Masson, ×100).
B: Vista de média potência de uma pequena artéria com fissuras de colesterol luminais, causando oclusão do lúmen (Coloração periódica de ácido-Schiff, ×200).
C: Vista de alta potência de fendas típicas de colesterol de aspeto vazio e em forma de agulha no lúmen (coloração de metenamina prateada de Jones, ×400).
D: Vista de alta potência de fendas de colesterol luminal e fibrose da íntima. O meio aparece vermelho nesta coloração (coloração de tricrómio de Masson, ×400).
A patogénese pode ser por 1 ou de ambos os mecanismos:
Os sinais e sintomas normalmente desenvolvem-se 24-72 horas após o evento desencadeante.
A embolia de gordura é geralmente um diagnóstico clínico após excluir de outras patologias.
Uma embolia gasosa ocorre quando bolhas de gás entram na circulação e bloqueiam o fluxo sanguíneo.
| Etiologia | Exemplos |
|---|---|
| Procedimentos Cirúrgicos |
|
| Cateterização intravenosa |
|
| Traumatismo |
|
| Barotrauma Barotrauma Injury following pressure changes; includes injury to the eustachian tube, ear drum, lung and stomach. Invasive Mechanical Ventilation pulmonar |
|
A apresentação clínica depende do local e do tamanho da embolia.
Embolia gasosa venosa → o gás viaja para o ventrículo direito → circulação pulmonar:
Embolia arterial gasosa → o ar AR Aortic regurgitation (AR) is a cardiac condition characterized by the backflow of blood from the aorta to the left ventricle during diastole. Aortic regurgitation is associated with an abnormal aortic valve and/or aortic root stemming from multiple causes, commonly rheumatic heart disease as well as congenital and degenerative valvular disorders. Aortic Regurgitation viaja para os órgãos → isquemia:
O diagnóstico é feito pela determinação do ar AR Aortic regurgitation (AR) is a cardiac condition characterized by the backflow of blood from the aorta to the left ventricle during diastole. Aortic regurgitation is associated with an abnormal aortic valve and/or aortic root stemming from multiple causes, commonly rheumatic heart disease as well as congenital and degenerative valvular disorders. Aortic Regurgitation no espaço instravascular ou nos órgãos de um paciente com fatores de risco conhecidos. No entanto, o ar AR Aortic regurgitation (AR) is a cardiac condition characterized by the backflow of blood from the aorta to the left ventricle during diastole. Aortic regurgitation is associated with an abnormal aortic valve and/or aortic root stemming from multiple causes, commonly rheumatic heart disease as well as congenital and degenerative valvular disorders. Aortic Regurgitation é frequentemente reabsorvido rapidamente e já não está presente no momento em que o paciente é submetido ao teste diagnóstico; assim, o diagnóstico é muitas vezes feito clinicamente.
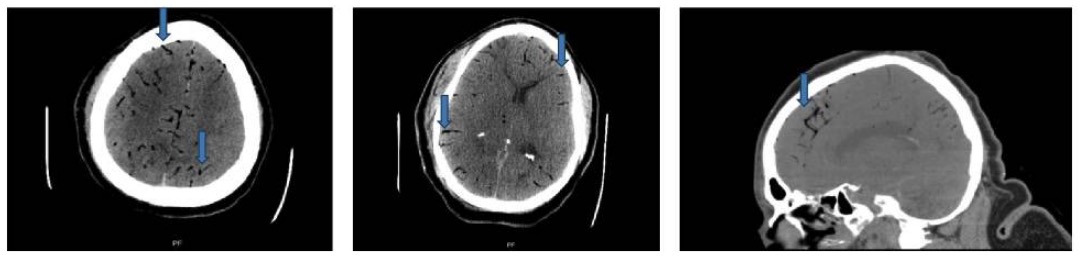
TC cranioencefálica: cortes axiais e sagitais mostrando focos gasosos nas artérias cerebrais bilateralmente (setas azuis)
Imagem: “Case 2 CT scan of head” por Rashmi Mishra et al. Licença: CC BY 4.0Estabilizar o paciente:
Reposicionamento:
Tratamentos definitivos:

Câmara hiperbárica de oxigenoterapia
Imagem: “Hyperbaric oxygen therapy chamber” por Mark Murphy. Licença: Public DomainA embolia por líquido amniótico é uma complicação durante o parto e período pós-parto imediato.
A embolia por líquido amniótico apresenta-se geralmente de forma dramática, por colapso cardiopulmonar súbito que ocorre durante o parto ou 30 minutos após o parto.
A embolia por líquido amniótico é um diagnóstico clínico.
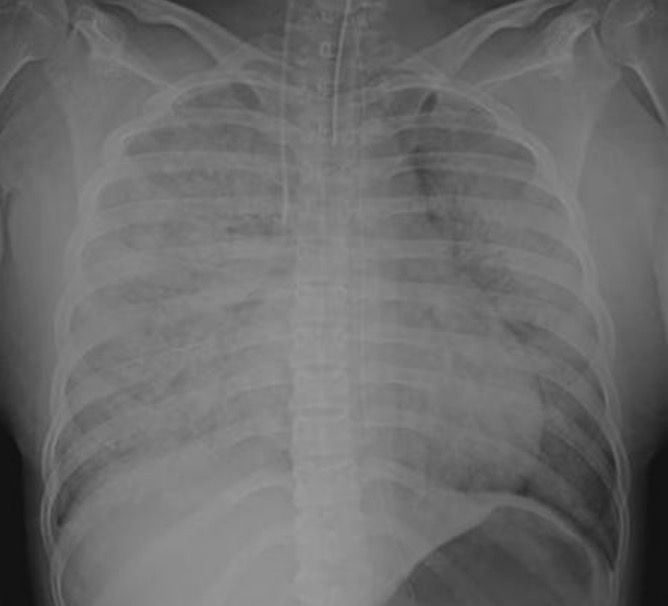
Radiografia do tórax de um paciente com embolia por líquido amniótico:
A infiltração difusa é observada em ambos os pulmões.
A sobrevivência depende do diagnóstico rápido e de uma reanimação eficaz.
| Tipo de embolia | Apresentações clínicas mais MAIS Androgen Insensitivity Syndrome comuns | Tratamento |
|---|---|---|
| Embolia de colesterol | De origem torácica:
|
Foco na redução do risco de doenças ateroscleróticas:
|
| Embolia de gordura | De trauma ortopédico:
|
Tratamento sintomático |
| Embolia gasosa | De:
|
|
| Embolia de líquido amniótico | Durante o trabalho de parto ou até 30 minutos após a entrega:
|
|
| Embolia tumoral | De qualquer neoplasia maligna em fase terminal:
|
|