A doença óssea de Paget (DOP), também conhecida historicamente como osteíte deformante, é um distúrbio focal do metabolismo ósseo que afeta cerca de 2%–9% das pessoas. As áreas mais MAIS Androgen Insensitivity Syndrome frequentemente afetadas incluem o crânio, a coluna, a pélvis e os ossos longos dos membros inferiores. As duas principais manifestações clínicas da doença de Paget são dor óssea e as consequências de deformidades ósseas, como fraturas, osteoartrite ou conflito de nervos. O tratamento inclui bifosfonatos, calcitonina e cirurgia para o tratamento de fraturas, de deformidades e de complicações. O prognóstico da DOP é bom, especialmente se o tratamento for iniciado antes de haver grandes alterações nos ossos.
Last updated: Dec 15, 2025
A doença óssea de Paget (DOP, também conhecida como osteíte deformante) é um distúrbio do metabolismo ósseo que afeta o esqueleto em envelhecimento.
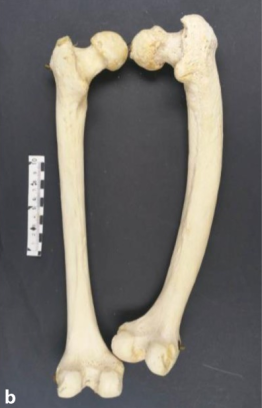
Fémur humano pagético (lado direito), vista posterior
O fémur esquerdo íntegro do mesmo indivíduo. O peso do osso pagético irregularmente espessado, mas estruturalmente fraco, faz com que ele se curve anteriormente.
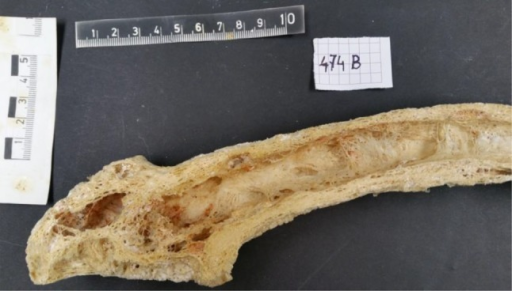
Secção longitudinal de um fémur humano pagético de uma mulher de 71 anos. Observe o córtex irregularmente espessado e focalmente poroso, a medula fibrótica e a forma curva.
Imagem: “Epidemiology and pathology of Paget’s disease of bone – a review” por Wiener Medizinische Wochenschrift. Licença: CC BY 4.0.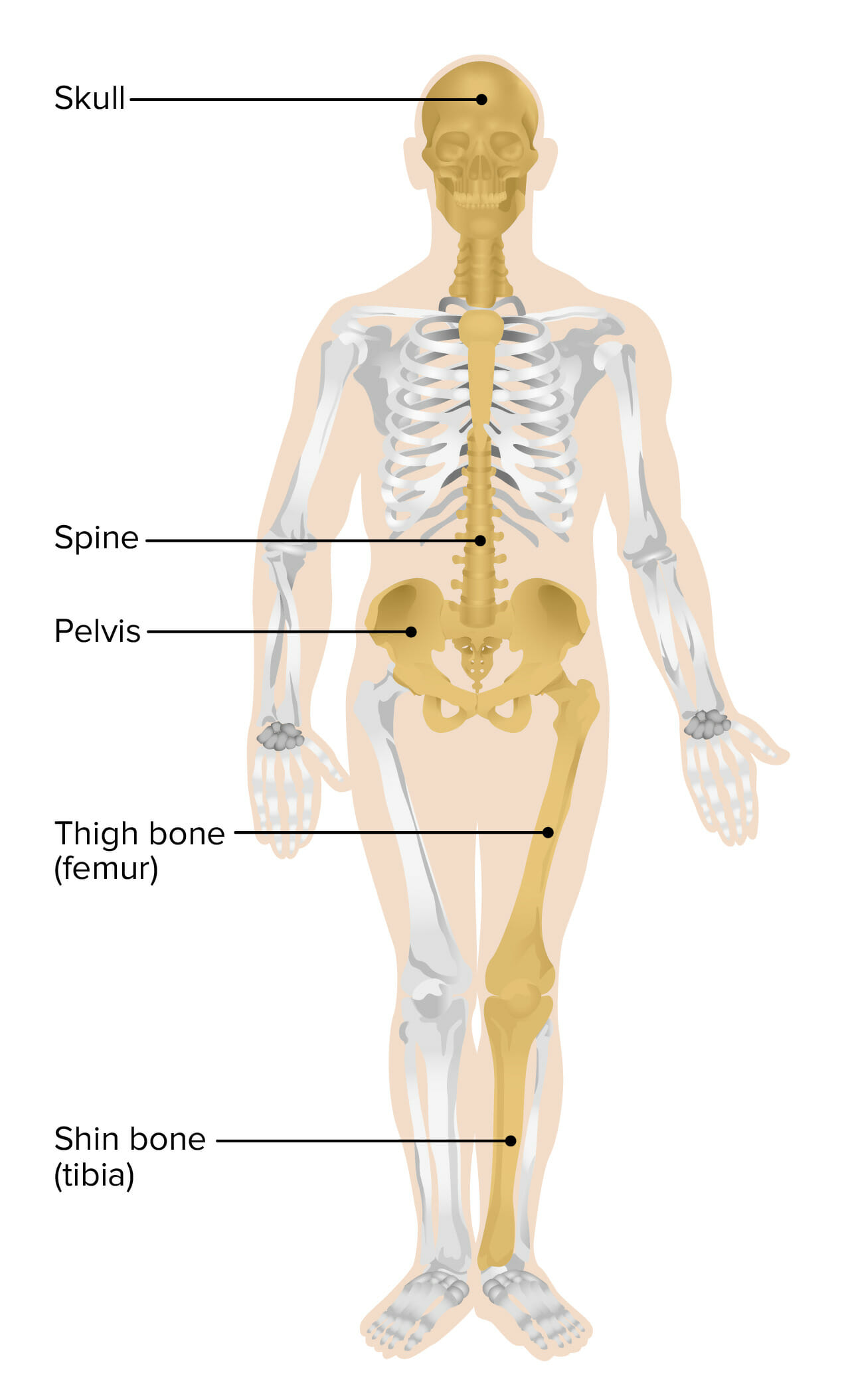
Os locais mais frequentemente envolvidos na doença óssea de Paget
Imagem por Lecturio.Mais MAIS Androgen Insensitivity Syndrome de 70% dos casos são assintomáticos.
Os locais envolvidos raramente mudam ao longo da vida do paciente.
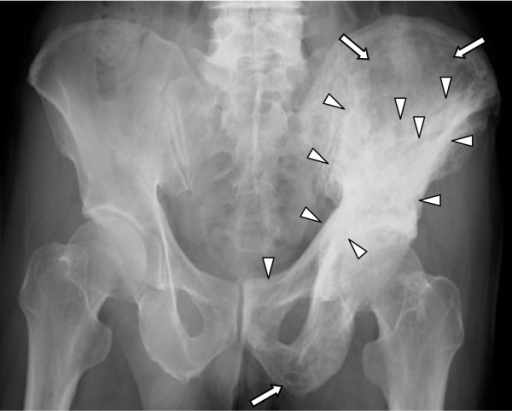
Radiografia que mostra alterações pagéticas osteolíticas (setas completas) e escleróticas (pontas de setas) no acetábulo esquerdo, metade do ílio e osso púbico
Imagem: “Five-year follow-up of Japanese patients with Paget’s disease of the bone after treatment with low-dose oral alendronate: a case series” por Iba K, Takada J, Wada T, Yamashita T. License: CC BY 2.0.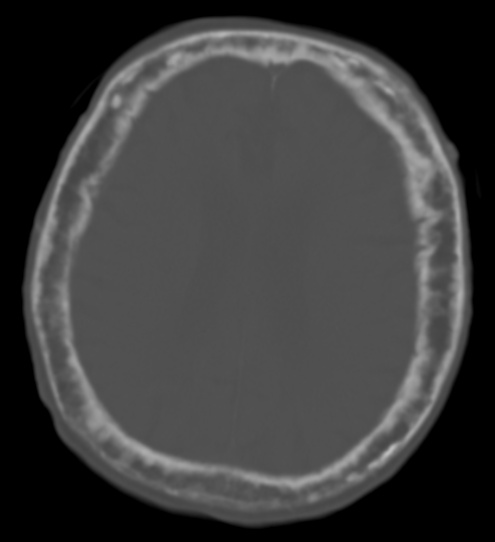
Doença de Paget do crânio observada acidentalmente numa tomografia computorizada
O crânio é marcadamente espessado com um espaço diploico alargado e áreas escleróticas e lucentes mal definidas por toda parte. O córtex é espesso e irregular. As áreas focalmente espessadas correspondem às “manchas algodonosas” vistas em radiografias simples da cabeça.