A doença de Blount (BD) é uma doença ortopédica infantil caracterizada por uma curvatura externa da perna devido à ossificação anormal da face medial da epífise da tíbia. A doença de Blount afeta principalmente crianças de descendência africana e tende a apresentar-se com aproximadamente 1-3 anos de idade. O diagnóstico é feito através dos achados ao exame objetivo e é confirmado por exames de imagem. O objetivo do tratamento é corrigir a anatomia através de aparelhos ou correção cirúrgica, de acordo com a gravidade e a idade do paciente no momento do diagnóstico. O prognóstico é excelente se o tratamento for iniciado precocemente.
Última atualização: Jan 13, 2025
A doença de Blount (DB) é o arqueamento progressivo dos membros inferiores produzido pela ossificação anormal da face medial da epífise tibial.
A causa exata da DB não é conhecida e acredita-se que seja multifatorial ou devido a uma combinação de fatores hereditários e do desenvolvimento:
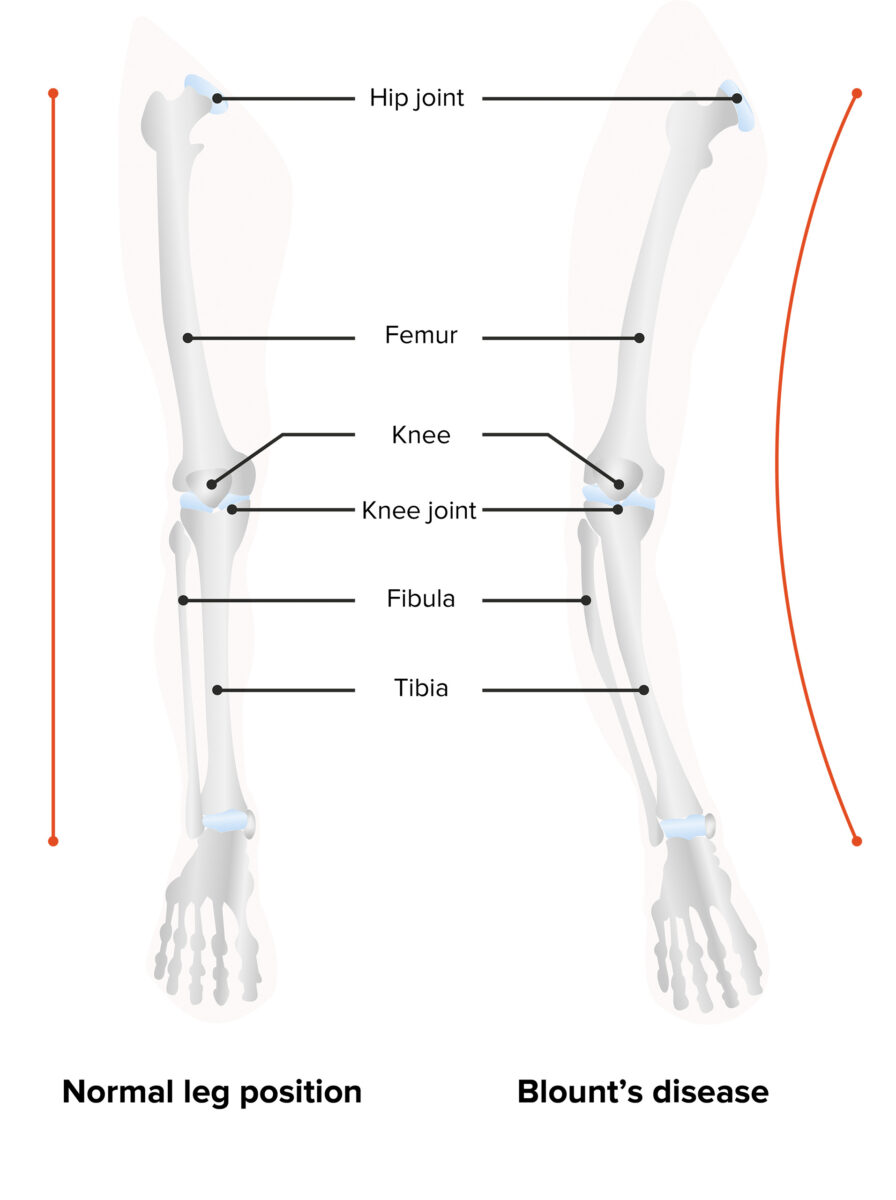
Doença de Blount: deformidade em varo e curvatura da perna para trás
Imagem por Lecturio.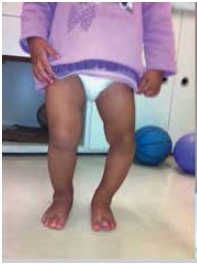
Perna esquerda com deformidade em varo
Imagem: “Blount’s disease” por Universidade de São Paulo, Faculdade de Medicina, Hospital das Clínicas, Instituto de Ortopedia e Traumatologia, São Paulo, SP, Brazil. Licença: CC BY 4.0, editado por Lecturio.| DB precoce | DB tardia |
|---|---|
| Sem dor | Dor na zona tibial |
| Bilateral | Unilateral |
| Deformidade significativa | Deformidade ligeira |
| Associada a deambulação precoce | Associada à obesidade |
O diagnóstico de DB é feito através da história clínica e do exame objetivo e confirmado através de exames de imagem.
A severidade é baseada no ângulo metafisário-diafisário (AMD):
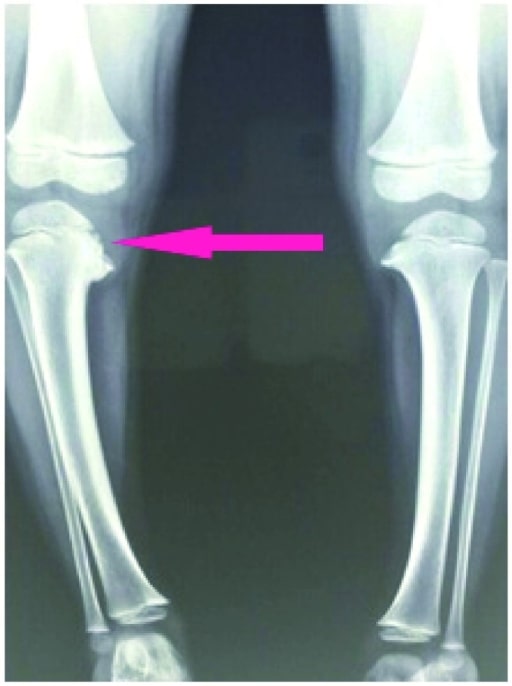
A radiografia do joelho mostra uma depressão do planalto tibial medial com osteófitos da epífise tibial postero-medial (seta rosa).
Imagem: “X-ray” por US National Library of Medicine. Licença: CC BY 4.0A idade do paciente e a gravidade da deformidade determinam o tipo de tratamento.
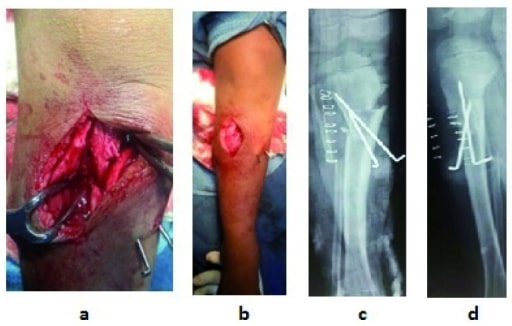
Osteotomia: intra-operatória (a) e pós-operatória (b) com raios-X; pós-cirurgia (c, d)
Imagem: “f5” por US National Library of Medicine. Licença: CC BY 4.0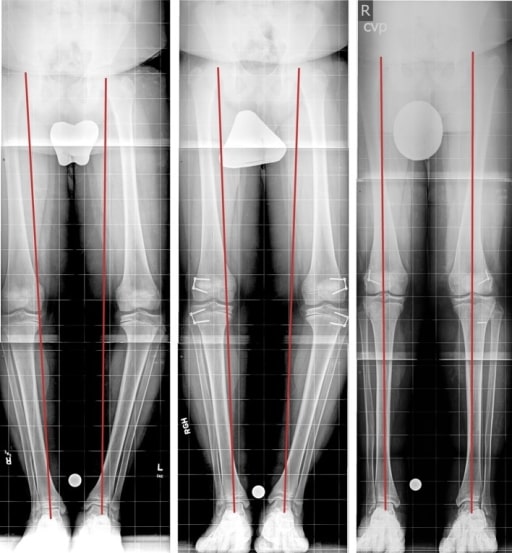
DB bilateral tardia tratada com hemiepifisiodese: a imagem mais à direita é o diagnóstico, a imagem central é após 3 meses de tratamento, e a imagem à esquerda é o último seguimento com correção.
Imagem: “Fig3” por Rubin Institute for Advanced Orthopedics, Sinai Hospital of Baltimore, 2401 West Belvedere Avenue, Baltimore, MD, 21215, EUA. Licença: CC BY 4.0