Os cancros vaginais primários são tumores malignos que tem originem nas células da vagina. O carcinoma de células escamosas (também conhecido como carcinoma espinocelular - CEC) é de longe o mais comum (80%–85%); outros tipos histológicos incluem adenocarcinomas, sarcomas (incluindo sarcoma botrioide, normalmente observado em crianças) e melanomas. O CEC vaginal é mais frequentemente associado a infeções por HPV, enquanto os adenocarcinomas de células claras estão associados à exposição in utero ao dietilestilbestrol (DES, pela sigla em inglês). Estas mulheres apresentam geralmente hemorragia vaginal e/ou massa ou lesão irregular ao exame; outros sintomas podem incluir corrimento anormal, dor e sintomas urinários ou defecatórios. É necessário biópsia para o diagnóstico. O estadiamento é baseado no tamanho do tumor, na extensão da invasão local e nas metástases. O tratamento pode ser cirúrgico para a doença em estádio I, mas a cirurgia geralmente é evitada na doença avançada, que é tratada com radioterapia e quimioterapia.
Última atualização: Apr 4, 2025
O cancro vaginal primário é um tumor maligno que surge do tecido da vagina.
A vagina é:
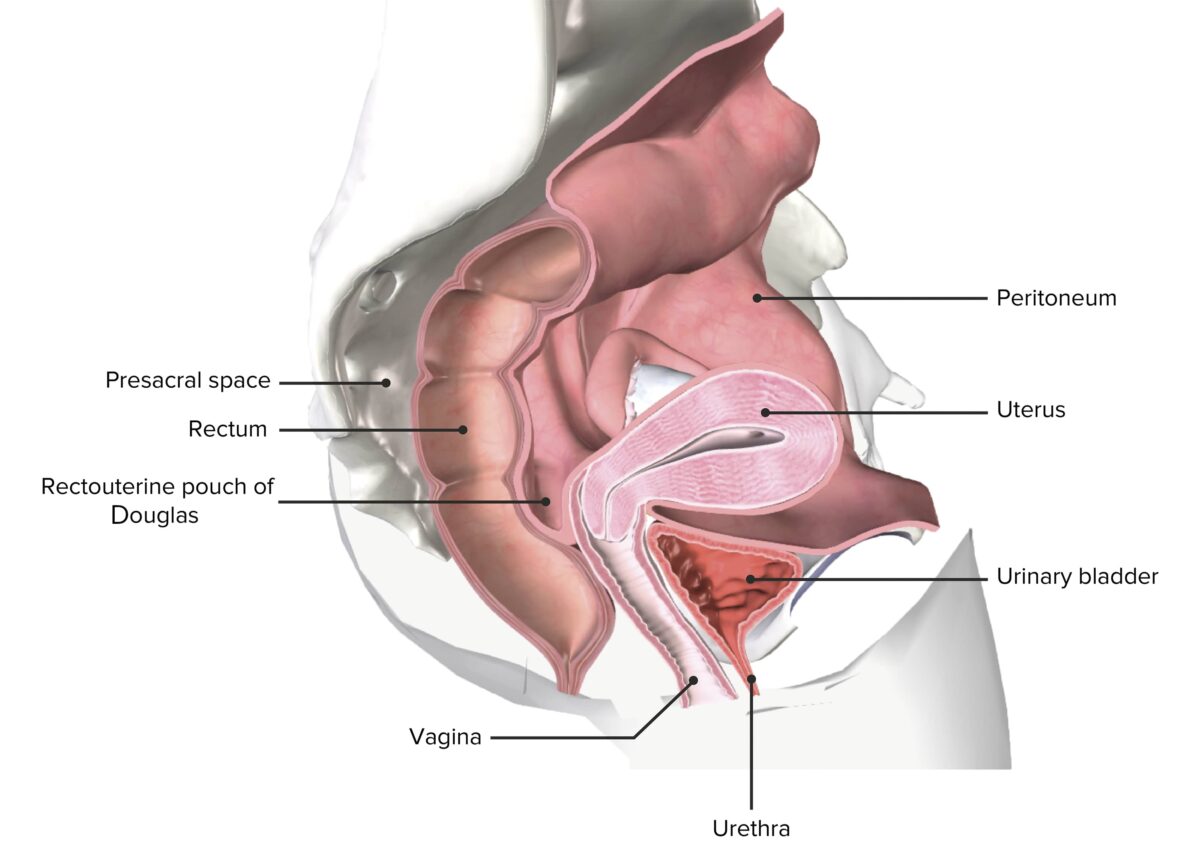
Pelve feminina seccionada que representa o útero in situ
Imagem por BioDigital, editada por LecturioAs doenças malignas vaginais podem ser primárias (com origem na própria vagina) ou metastáticas para a vagina a partir de outros locais primários.
Cancros vaginais primários:
Os subtipos mais comuns de cancro vaginal primário (origem na vagina) incluem:
Cancro metastático de outros locais primários:
Cancro vaginal primário:
A patogénese do CEC está geralmente relacionada com infeções por HPV. A patogénese de outros tipos é menos bem caracterizada.
É necessário o exame histológico de uma biópsia para um diagnóstico formal de cancro vaginal. Os achados da imagiologia ajudam no estadiamento e no tratamento cirúrgico. A avaliação laboratorial (além da citologia/histologia) geralmente não é útil.
A imagiologia das cavidades abdominopélvica e/ou torácica é indicada para complementar o exame objetivo e auxiliar no estadiamento e tratamento cirúrgico.
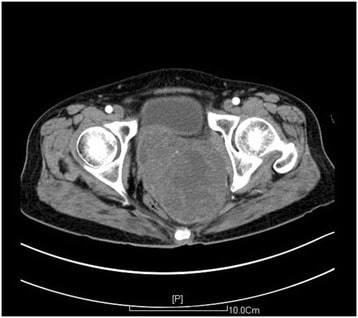
TC da pelve que mostra uma massa na parede vaginal posterior (aproximadamente 11,2 x 9,0 cm):
A massa foi diagnosticada como um leiomiossarcoma vaginal na histologia.
O cancro vaginal é estadiado segundo o sistema de estadiamento TNM. Existem 4 estádios principais.
Os indivíduos são estadiados com base nos achados de maior grau (“highest findings”). Por exemplo, numa mulher com tumor confinado à vagina, mas com gânglios linfáticos positivos é classificado como estádio III. Da mesma forma, a invasão direta tumoral na mucosa da bexiga é considerado estádio IV, mesmo que não haja envolvimento de gânglios linfáticos ou metástases à distância.
| Estádio | Extensão da invasão tumoral no tecido circundante | Metastização |
|---|---|---|
| I | O tumor está confinado à vagina. | Nenhuma |
| II | O tumor invade o tecido paravaginal, mas não se estende até a parede lateral da pelve. | Nenhuma |
| III |
|
Metástases para gânglios linfáticos regionais |
| IV |
|
|
O cancro vaginal é raro, portanto, falta evidência sobre abordagens de tratamento ideais. As recomendações de tratamento são geralmente adotadas para cancros cervicais e anais semelhantes (que são mais comuns).
O sintoma de apresentação no cancro vaginal é tipicamente hemorragia pós-coital ou pós-menopausa. O diagnóstico diferencial para estes sintomas de apresentação inclui:
Massas vaginais benignas podem incluir: