A avaliação focada com ecografia para trauma é um protocolo de exame de ecografia no ponto de atendimento das cavidades abdominais e torácicas, realizado na sala de emergência, como parte da avaliação secundária em suporte avançado de vida no trauma. O objetivo principal do exame FAST é identificar líquido intraperitoneal livre (sangue) e derrame pericárdico, em contexto de trauma. O FAST é um exame bastante acessível, mais rápido e menos invasivo, quando comparado a outras modalidades de imagem, uma vez que requer apenas um ecógrafo à cabeceira do paciente e um técnico experiente. A avaliação focada com ecografia para trauma substituiu em grande parte a lavagem peritoneal diagnóstica.
Última atualização: Mar 30, 2022
A avaliação focada com ecografia para trauma (FAST, pela sigla em inglês) é um protocolo de exame de ecografia no ponto de atendimento (point-of-care ultrasound (POCUS)) das cavidades abdominais e torácicas, realizado com o objetivo de identificar líquido intraperitoneal livre e/ou derrame pericárdico.
| Vantagens | Desvantagens |
|---|---|
|
|
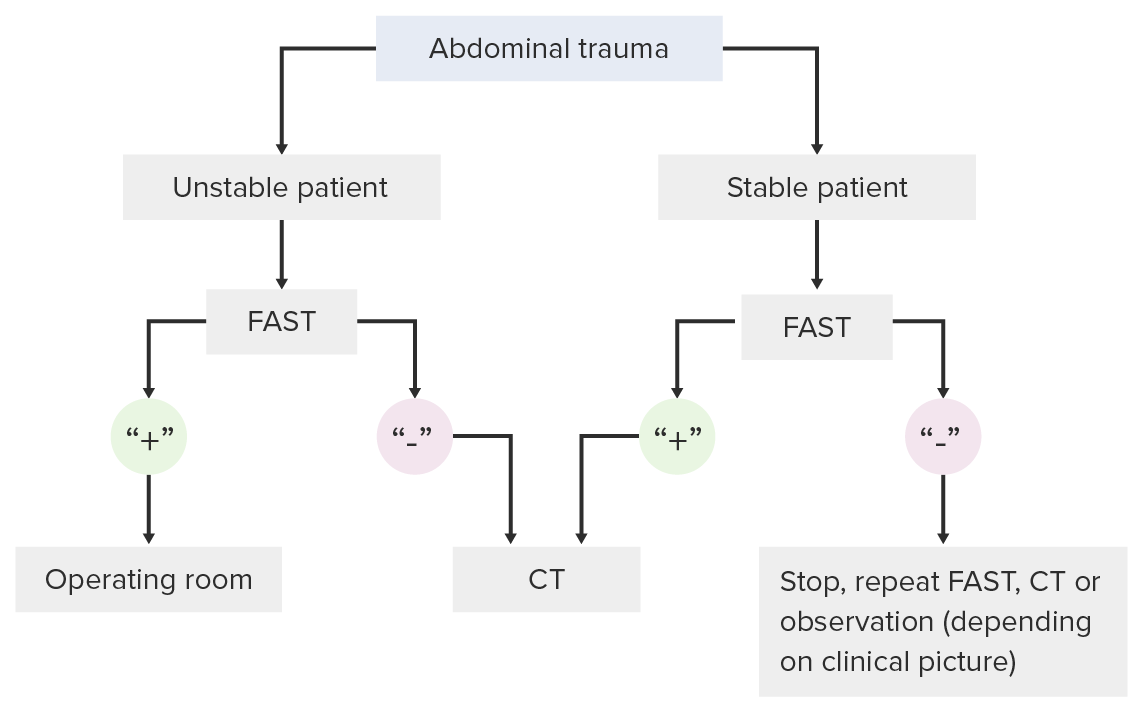
Algoritmo de tomada de decisão para a utilização do exame FAST em contexto de trauma
Imagem por Lecturio. Licença: CC BY-NC-SA 4.0
Conceitos de imagem da ecografia
Imagem por Lecturio. Licença: CC BY-NC-SA 4.0
Máquina de ecografia
Imagem: “Aloka SSD 3500 ultrasound machine” por Kitmondo Marketplace. Licença: CC BY 2.0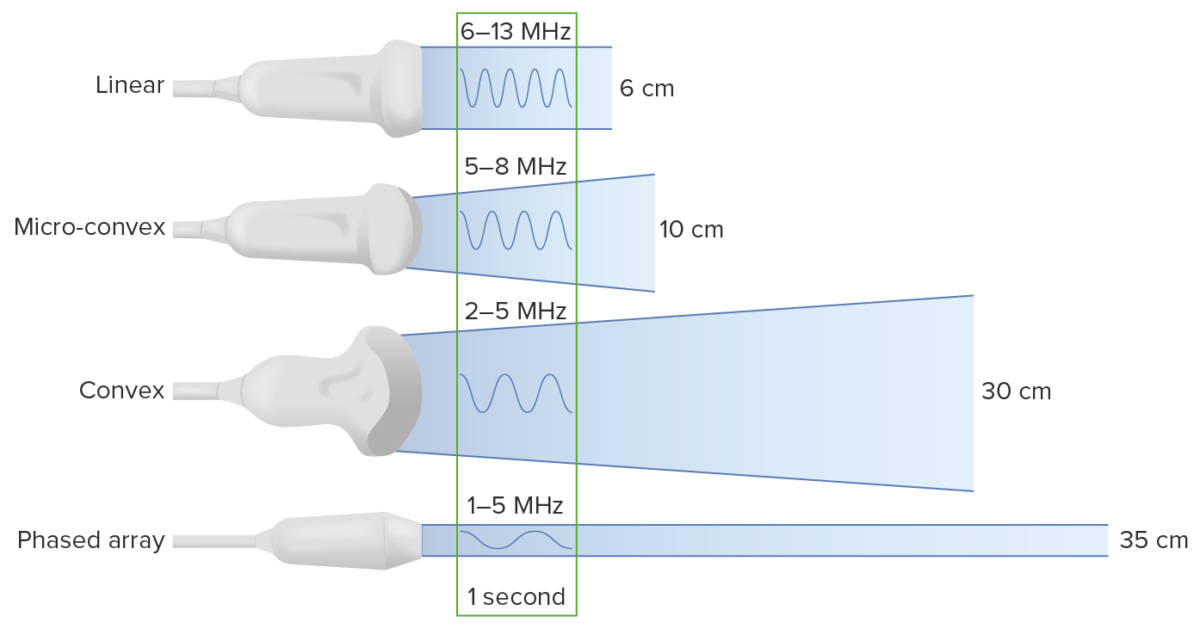
Tipos de transdutores:
Observar que diminuir a frequência aumenta a profundidade para a qual as ondas de ultrassom se propagam. No entanto, isto ocorre em detrimento da resolução da imagem.
Seleção da sonda:
Localização:
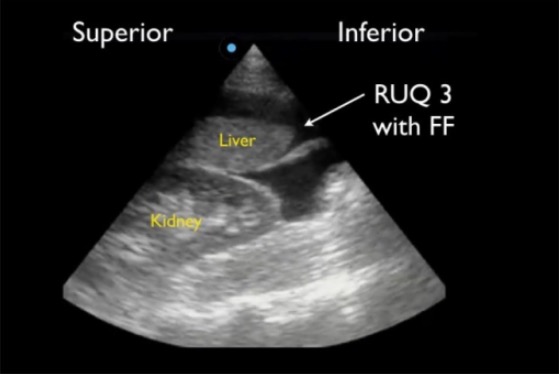
Vista do QSD por FAST positiva, mostrando a goteira paracólica superior rodeando a ponta caudal do fígado (QSD3), a região mais sensível para detetar líquido livre (FF)
Imagem: “Positive right upper quadrant (RUQ) FAST view” por Viveta Lobo, MD et al. Licença: CC BY 4.0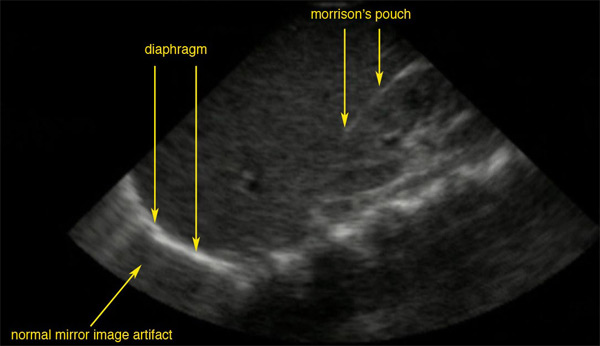
Uma vista ecográfica normal da bolsa de Morison:
A linha brilhante é a cápsula do rim; não há líquido presente e, portanto, não há espaço visível.
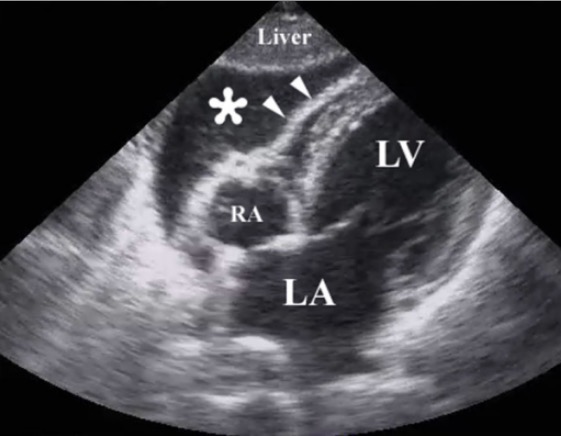
Imagem ecográfica de ressuscitação, após uma lesão torácica penetrante, ilustrando a presença de um tamponamento pericárdico devido a um hemopericárdio (*):
As pontas de seta ilustram a parede do ventrículo direito.
RA: right atrium (aurícula direita)
LA: left atrium (aurícula esquerda)
LV: left ventricle (ventrículo esquerdo)
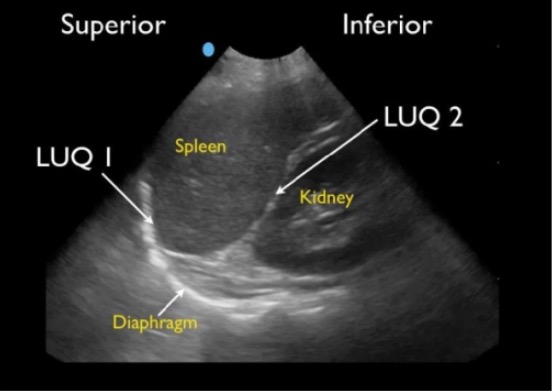
Vista esplenorrenal normal:
Vista do QSE por FAST normal, mostrando o espaço esplenodiafragmático (LUQ1) e o espaço esplenorrenal (LUQ2)
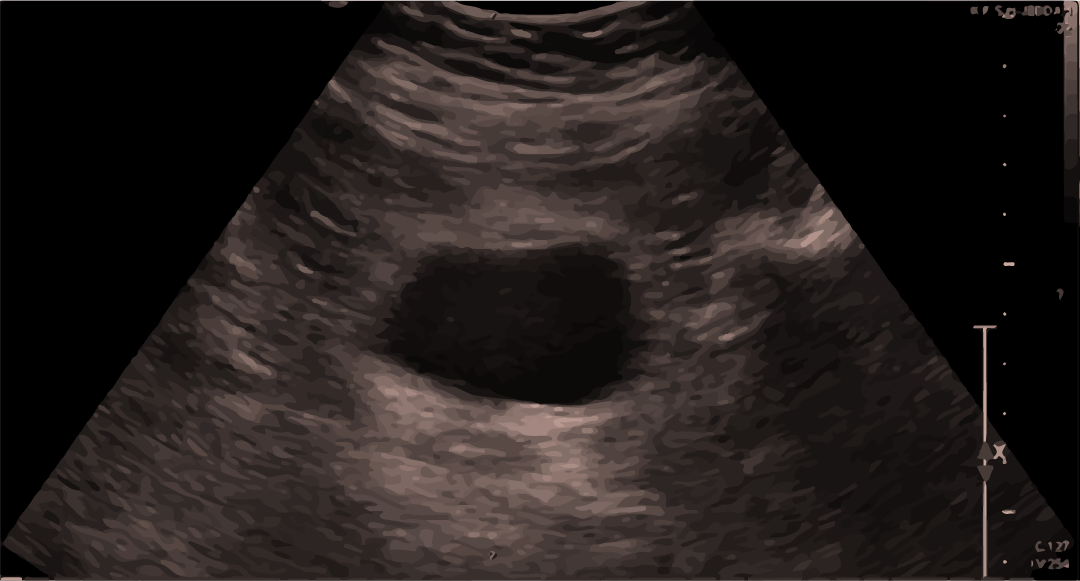
Ecografia normal da bexiga:
Pode-se observar sangue/líquido superior ou inferiormente à bexiga.