Um aneurisma da aorta consiste na dilatação anormal de um segmento da aorta. O aneurisma da aorta abdominal é o mais comum, ocorrendo frequentemente na região infrarrenal. As doenças degenerativas da aorta são a etiologia mais prevalente, acometendo doentes com > 60 anos de idade. A maioria dos aneurismas é assintomática, no entanto, podem causar compressão das estruturas adjacentes ou sofrer rotura, o que constitui uma emergência ameaçadora da vida. O diagnóstico é feito habitualmente por ecografia. Como a rotura do aneurisma apresenta uma elevada taxa de mortalidade, é recomendada a vigilância nos casos assintomáticos para monitorizar o diâmetro da aorta. A cirurgia eletiva (a maioria via reparação endovascular da aorta) é uma forma eficaz de reduzir as complicações e a mortalidade associada ao aneurisma. Esta cirurgia é realizada com base no tamanho da aorta, nas doenças subjacentes e nos sintomas associados.
Última atualização: Nov 15, 2022
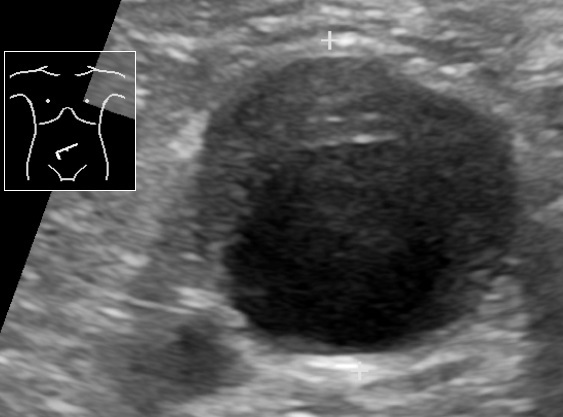
Ecografia que mostra um aneurisma da aorta abdominal com um trombo mural
Imagem: “Ultrasonography of abdominal aortic aneurysm with mural thrombus” por Mikael Häggström, M.D. Licença: Public Domain| Abordagem dos doentes com AAA assintomáticos (ecografia) | Diâmetro do AAA |
|---|---|
| Reavaliar após 10 anos | ≥ 2,5 cm, mas <3 cm |
| Imagem a cada 3 anos | 3–3,9 cm |
| Imagem a cada 12 meses | 4–4,9 cm |
| Imagem a cada 6 meses | 5–5,4 cm |
| Considerar a reparação eletiva | ≥ 5,5 cm Considerar a reparação se ≥ 5 cm nas mulheres; expansão de >0,5 cm/6 meses ou > 1 cm/1 ano; aneurisma femoral, ilíaco ou poplíteo associado; ou DAP que requeira revascularização |
Indicações para reparação cirúrgica
Opções cirúrgicas