Un aneurisma aórtico es la dilatación anormal de un segmento de la aorta. El aneurisma de la aorta abdominal es el aneurisma de aorta más común y ocurre con frecuencia en el área infrarrenal. Los trastornos aórticos degenerativos son la etiología prevalente, afectando a pacientes > 60 años de edad. La mayoría de los aneurismas son asintomáticos, pero pueden causar compresión de estructuras circundantes o ruptura, lo cual es una emergencia que pone en peligro la vida. El diagnóstico se hace a menudo por ultrasonido. Dado que la ruptura del aneurisma conlleva una alta tasa de mortalidad, se recomienda la vigilancia de los casos asintomáticos para monitorear el diámetro aórtico. La cirugía electiva (la mayoría a través de reparación aórtica endovascular) es una forma efectiva de reducir las complicaciones y la muerte relacionada con el aneurisma. Esta cirugía se realiza según el tamaño de la aorta, la afección subyacente y los síntomas asociados.
Última actualización: Nov 17, 2022
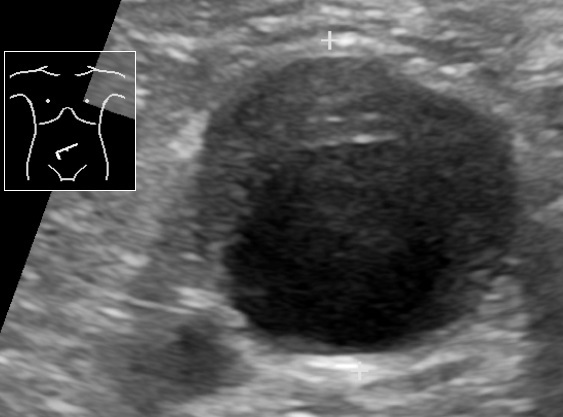
Ultrasonido que muestra un aneurisma de aorta abdominal con un trombo mural
Imagen: “Ultrasonography of abdominal aortic aneurysm with mural thrombus” por Mikael Häggström, M.D. Licencia: Dominio Público| Tratamiento de AAA en pacientes asintomáticos (ultrasonido) | Tamaño de AAA |
|---|---|
| Reevaluar después de 10 años | ≥ 2,5 cm pero < 3 cm |
| Imagenología cada 3 años | 3–3,9 cm |
| Imagenología cada 12 meses | 4–4,9 cm |
| Imagenología cada 6 meses | 5–5,4 cm |
| Considerar la reparación electiva | ≥ 5,5 cm Considerar reparación si ≥5 cm en mujeres; expansión de < 0,5 cm/6 meses o > 1 cm/1 año; aneurisma femoral, ilíaco, poplíteo asociado o enfermedad arterial periférica que requiere revascularización |
Indicaciones para la reparación quirúrgica
Opciones quirúrgicas