Um abcesso periamigdalino (AP), também conhecido como quinsy, é uma coleção purulenta entre a cápsula amigdalina e os músculos faríngeos. O AP é geralmente uma complicação da amigdalite aguda, uma infeção causada por estreptococos do grupo A. Normalmente, os pacientes apresentam dor de garganta, trismo e voz abafada. A infeção apresenta boa resposta à drenagem e antibióticos. É possível a existência de complicações, como a extensão da infeção para áreas mais profundas.
Última atualização: Jun 23, 2022
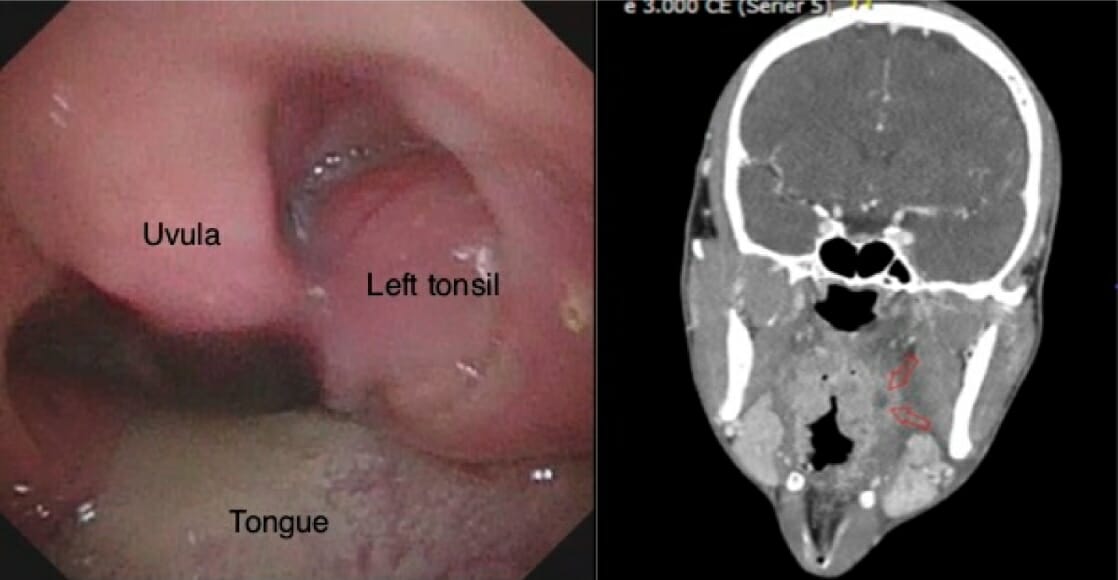
Abcesso periamigdalino:
A imagem à esquerda mostra edema periamigdalino do lado esquerdo e um desvio da úvula, no exame da orofaringe. A imagem à direita mostra um abcesso periamigdalino esquerdo profundo (setas vermelhas) na TC.
Imagem: “Figure 6” por Tobias Todsen et al. Licença: CC BY 4.0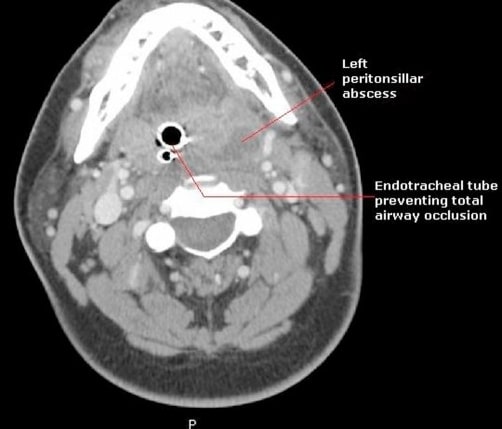
Tomografia computorizada a revelar abcesso periamigdalino esquerdo e tubo endotraqueal a impedir a oclusão total das vias aéreas
Imagem: “Peritonsillar abscess requiring intensive care unit admission caused by group C and G Streptococcus: a case report” por Gupta, N., Lovvorn, J., Centor, R.M. Licença: CC BY 3.0.A disseminação da infeção para outras áreas do organismo pode provocar complicações graves, incluindo: