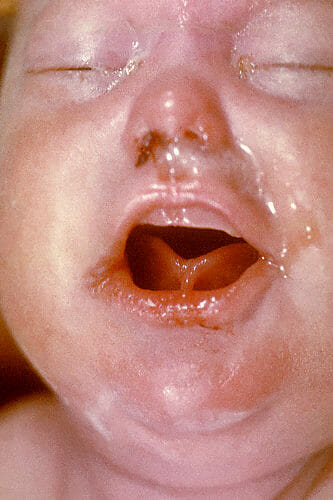
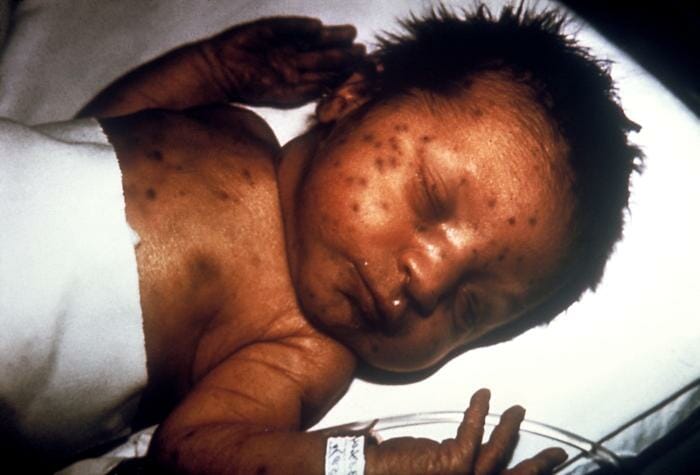
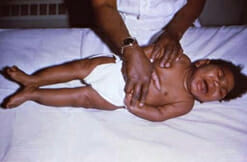
A febre é definida como uma temperatura corporal acima do normal. Na medicina atual, a febre é definida como uma temperatura > 38°C. É um sintoma comum na população pediátrica que pode surgir isolado ou acompanhado de outros achados que permitem definir os diagnósticos diferenciais. Geralmente, a febre é a resposta do organismo a processos infeciosos; no entanto, também pode estar presente noutros processos patológicos. Em recém-nascidos e lactentes muito pequenos, a apresentação clínica carece de especificidade, de modo que são realizados exames complementares de diagnóstico para excluir infeção bacteriana grave (IBG) e iniciar o tratamento conforme a idade e a evolução clínica.
Última atualização: Jul 13, 2022
| Rochester, NY | Philadelphia, PA | Boston, MA | |
|---|---|---|---|
| Ecografia, urocultura, hemograma, hemocultura | Sim | Sim | Sim |
| Punção lombar | Se testes alterados | Sim | Sim |
| Ceftriaxone | Se testes alterados | Se testes alterados | Sim |
Nota: Esta abordagem é adequada para crianças que não são imunocomprometidas. Existem normas específicas para a abordagem da febre pediátrica em crianças com:
As infeções víricas são a causa mais comum de febre nesta faixa etária.
O grau e o foco dos exames empíricos nesta faixa etária dependem do(a):
Crianças com bom aspeto e exames normais podem ter alta sem análises laboratoriais ou antibióticos empíricos. Os exames de rotina não são necessários numa criança previamente saudável e imunizada.
A análise de secreções nasais numa etiologia vírica, como o vírus sincicial respiratório (VSR) ou influenza A ou B, pode ser útil numa criança com sintomas respiratórios.
Para crianças com aparência doente, deve ser realizado um rastreio completo de sépsis e internamento.
TORCH é um acrónimo para os microrganismos causadores de um grupo de infeções congénitas particularmente graves:
A sífilis é causada pela bactéria Treponema pallidum.
A varicela é causada pelo vírus varicela-zoster.
A infeção por parvovírus B19 durante o 2.º trimestre pode estar associada a hidrópsia fetal ou perda fetal.