La tirotoxicosis se refiere a las manifestaciones fisiológicas clásicas del exceso de hormonas tiroideas, pero no es sinónimo de hipertiroidismo, el cual es causado por la sobreproducción y liberación sostenida de T3 y/o T4. La enfermedad de Graves es la causa más común de hipertiroidismo, seguida por el bocio multinodular tóxico y el adenoma tóxico. La tiroiditis subaguda es un ejemplo de tirotoxicosis sin hipertiroidismo, y un adenoma hipofisario que segrega hormona estimulante de la tiroides (TSH, por sus siglas en inglés) es un ejemplo de hipertiroidismo secundario. Las características clínicas de la tirotoxicosis se deben principalmente al aumento de la tasa metabólica y a la hiperactividad del sistema nervioso simpático (i.e., un aumento del "tono" β-adrenérgico). La tirotoxicosis se diagnostica midiendo los niveles de TSH producidos por la hipófisis anterior y de T4 y T3 libres. Dependiendo de la etiología y la presentación clínica, puede tratarse farmacológicamente, quirúrgicamente o con yodo radiactivo.
Última actualización: Sep 14, 2023
La tirotoxicosis es una enfermedad caracterizada por las manifestaciones fisiológicas clásicas del exceso de hormonas tiroideas, independientemente de la causa. Si la glándula tiroidea produce y libera un exceso de hormonas, la entidad se denomina hipertiroidismo.
Tirotoxicosis debido a hipertiroidismo:
Tirotoxicosis sin hipertiroidismo:
| Patología | Condición |
|---|---|
| Anticuerpos contra el receptor de la hormona estimulante de la tiroides (TSH, por sus siglas en inglés) | Enfermedad de Graves (hiperplasia difusa) |
| Secreción inadecuada de TSH |
|
| Secreción excesiva de gonadotropina coriónica humana (hCG, por sus siglas en inglés) |
|
| Las mutaciones en el receptor de TSH o en la proteína Gsα (subunidad alfa de la proteína G) provocan una función tiroidea autónoma. |
|
| Categoría de causas | Patología | Condición |
|---|---|---|
| Inflamación y liberación de hormonas tiroideas almacenadas | Destrucción autoinmune de la glándula tiroides |
|
| Infección viral o post-viral (sin etiología definitiva) | Tiroiditis subaguda (dolorosa) (tiroiditis de Quervain, tiroiditis granulomatosa) | |
| Efectos tóxicos de medicamentos | Tiroiditis inducida por medicamentos (amiodarona, interferón-α, inhibidores de puntos de control) | |
| Infección bacteriana o fúngica | Tiroiditis aguda supurativa | |
| Irradiación | Tiroiditis por radiación | |
| Fuente hormonal extratiroidea | Consumo excesivo de hormona tiroidea | Exceso de hormona tiroidea exógena (iatrogénica o facticia) |
| Hipertiroidismo ectópico (hormona tiroidea producida fuera de la glándula tiroidea) | Struma ovarii (tejido tiroideo funcional en un teratoma ovárico); metástasis de cáncer de tiroides funcional | |
| Ingestión de alimentos contaminados | Tirotoxicosis por hamburguesas (carne que contiene tejido tiroideo) | |
| Exposición excesiva al yodo | Efecto Jod-Basedow | Hipertiroidismo inducido por yodo (yodo, medicamentos que contienen yodo (por ejemplo, amiodarona), agentes de contraste radiográfico) |
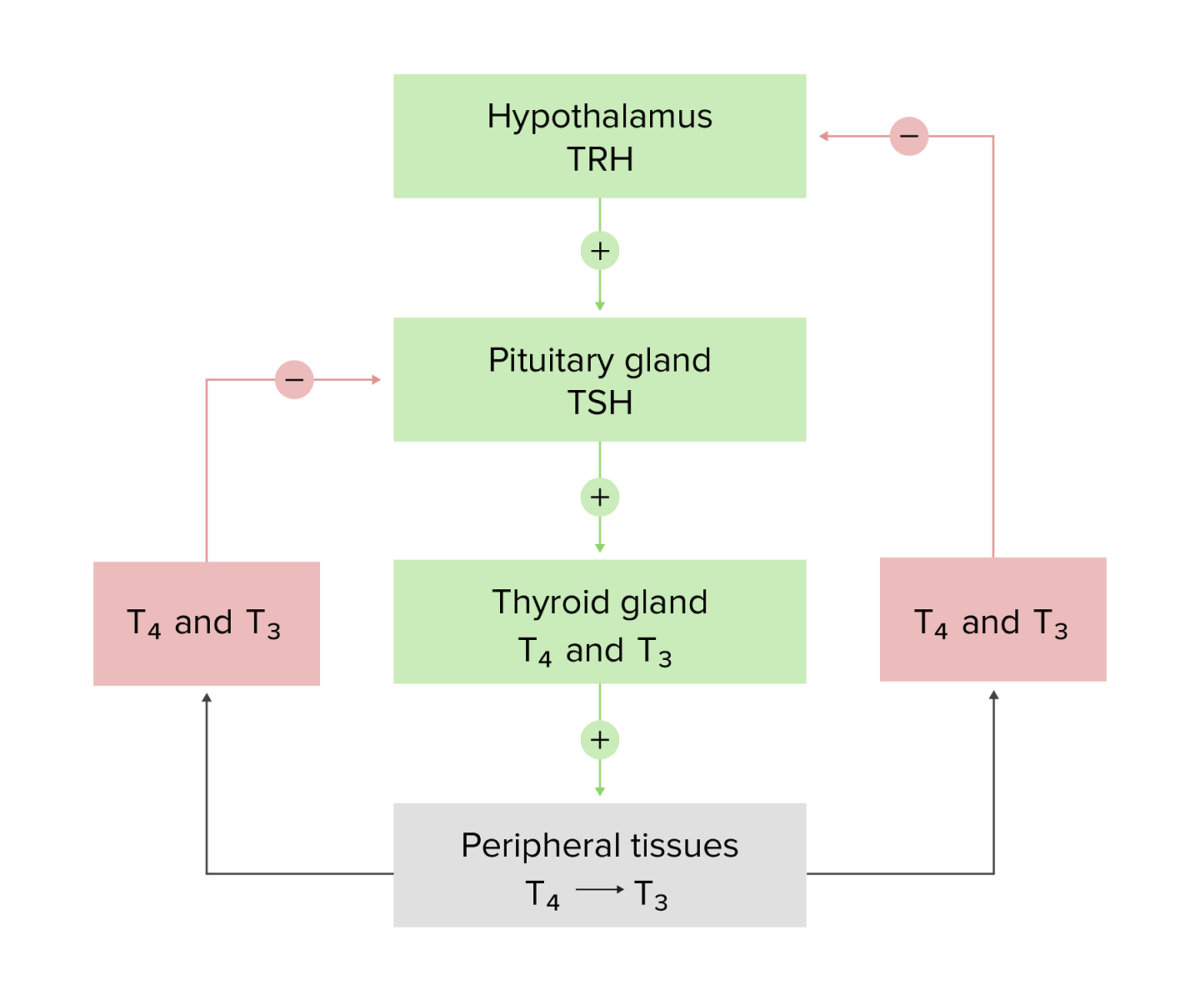
Diagrama esquemático del eje hipotalámico-hipofisario-tiroideo y de la retroalimentación negativa
Imagen por Lecturio.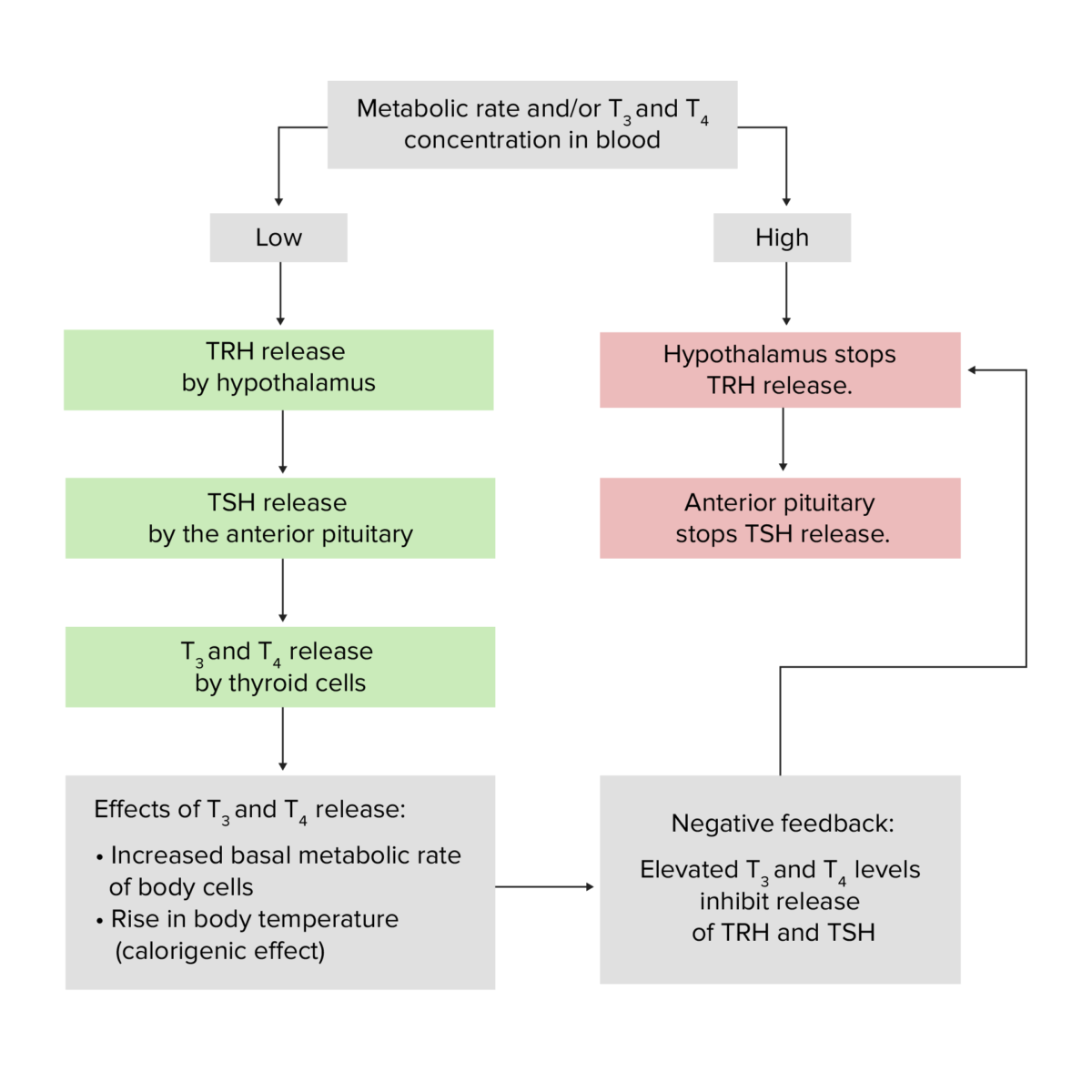
Fisiología de la glándula tiroidea, con los efectos de las hormonas TRH, TSH, T3 y T4, así como la premisa básica del bucle de retroalimentación negativa hipotálamo-hipófisis-glándula tiroidea
Imagen por Lecturio.Los pacientes con niveles elevados de T3/T4 presentarán una disminución compensatoria de la TSH y una captación variable de yodo radiactivo en función del origen o la causa del exceso de T3/T4.
Con una TSH baja y una captación elevada de yodo radiactivo:
Con TSH baja y captación baja de yodo radiactivo:
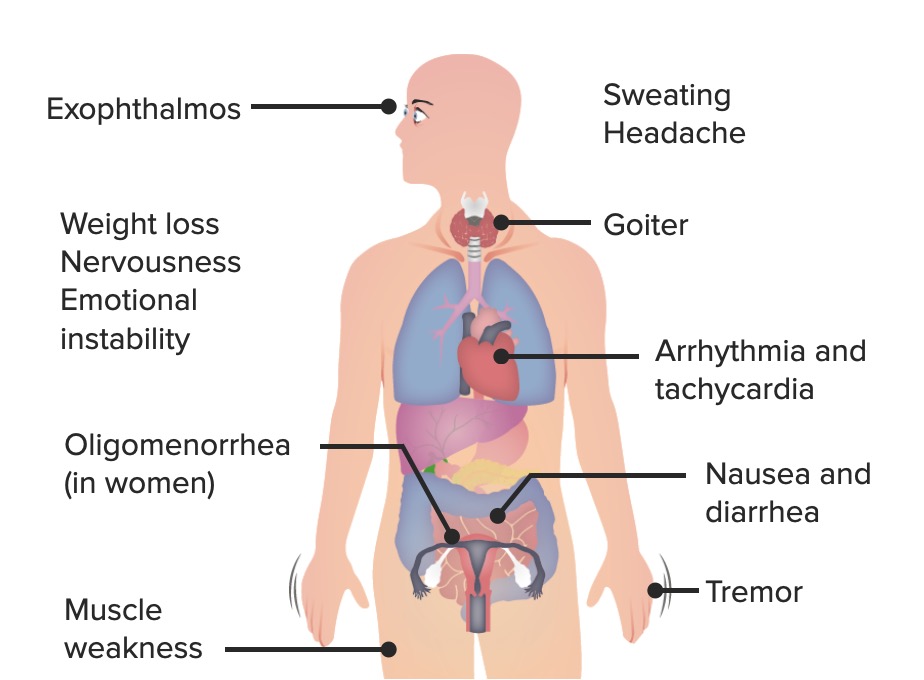
Los signos y síntomas más comunes del hipertiroidismo: El exoftalmos es un
signo específico de la enfermedad de Graves.
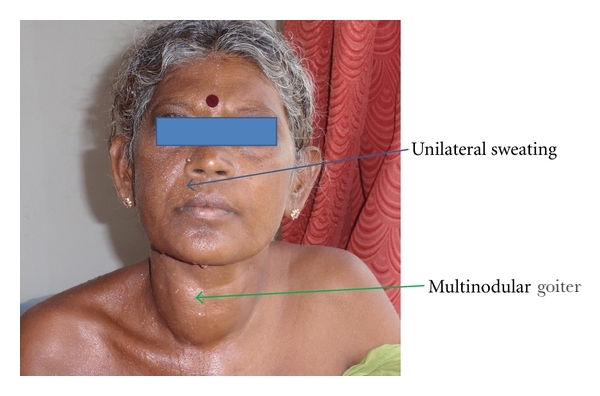
Bocio multinodular y síntomas de hipertiroidismo:
Se trata de una mujer de 36 años que presenta un bocio multinodular y síntomas de hipertiroidismo desde hace cinco años, con taquicardia y temblores en las extremidades.
El aumento de la sudoración, un signo común en el hipertiroidismo, solo estaba presente en el lado derecho de la cara en este caso porque el tronco nervioso simpático izquierdo, que inerva las glándulas sudoríparas y los vasos sanguíneos del lado izquierdo de la cara, estaba siendo comprimido por una arteria tiroidea inferior izquierda dilatada y tortuosa. Esto se denomina «síndrome de Arlequín» y se asocia a múltiples afecciones. En este caso se debió a una consecuencia indirecta del aumento de la vascularidad que acompaña a una glándula tiroidea agrandada y metabólicamente activa.
Las alteraciones del sistema cardiovascular son causadas por el aumento de la demanda circulatoria generada por el hipermetabolismo/la producción de calor:
Las alteraciones gastrointestinales se manifiestan en la disfunción hepática:
Oftalmopatía y dermopatía:
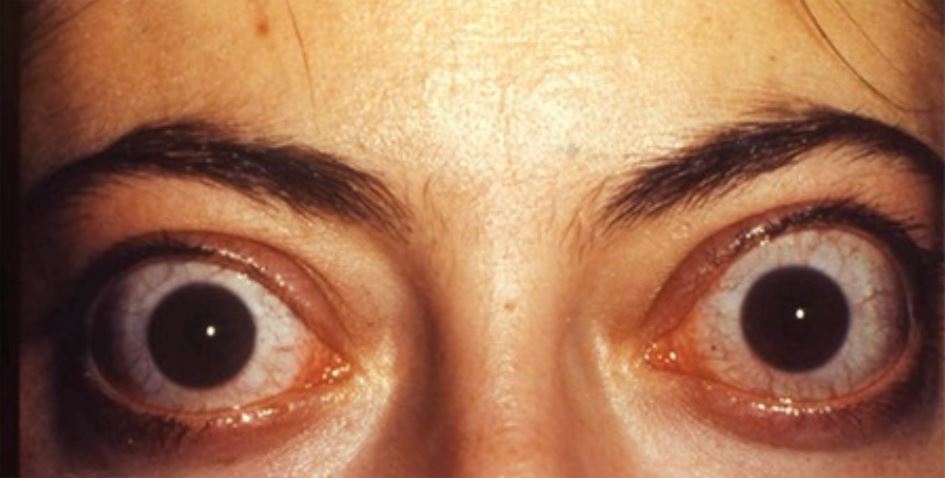
Oftalmopatía infiltrativa bilateral asociada a patología de la tiroides en una mujer de 33 años
Imagen: “Thyroid-associated Ophthalmopathy” by Turkish Journal of Ophthalmology. Licencia: CC BY 2.5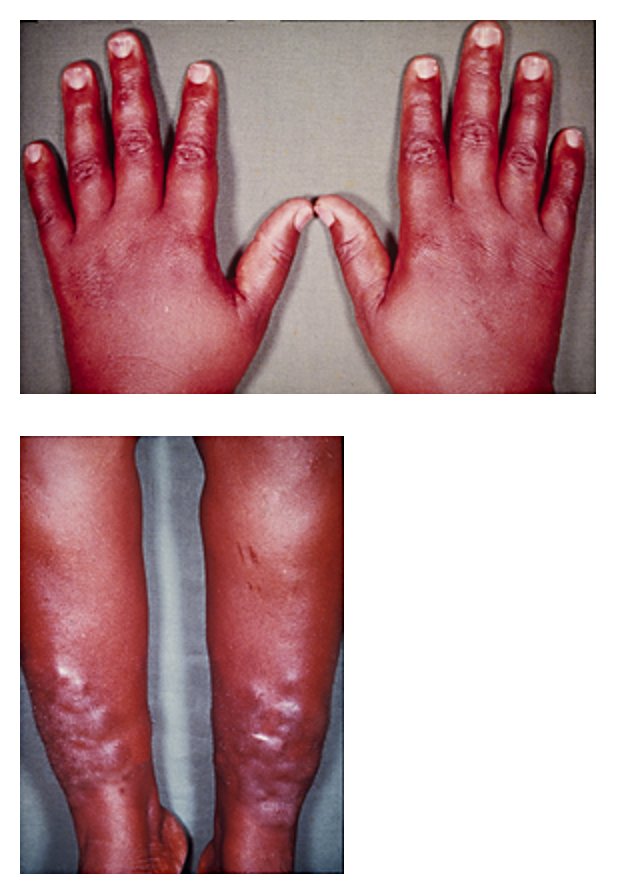
Mixedema pretibial y acropaquia tiroidea que acompañan al hipertiroidismo:
Esta mujer de 33 años presentó una inflamación indolora de los dedos y la parte inferior de las piernas de unos 4 meses de duración.
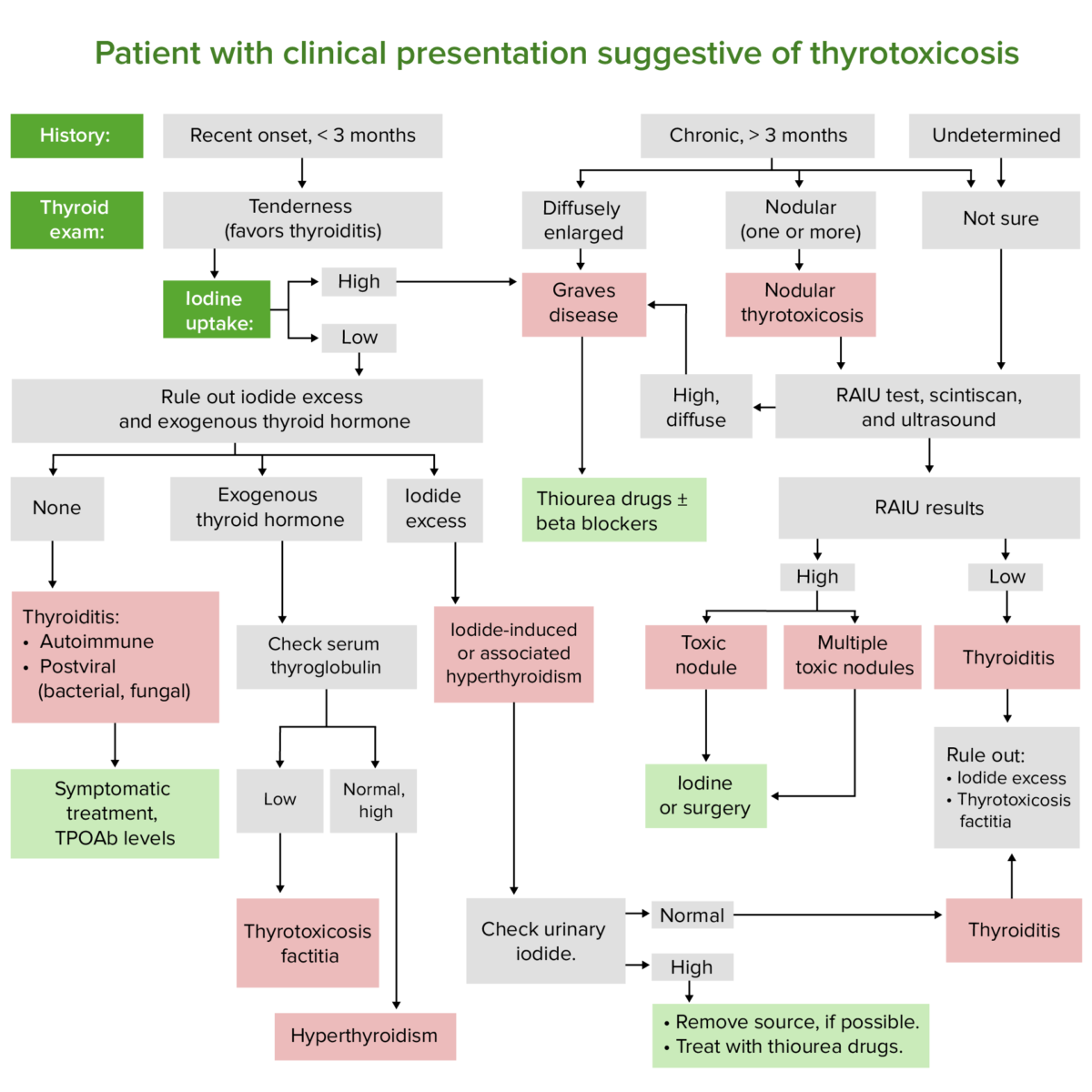
Algoritmo de diagnóstico para pacientes con síntomas que sugieren tirotoxicosis
Imagen por Lecturio.La medición de los niveles de TSH es la mejor prueba de tamizaje para la enfermedad tiroidea.
La tirotoxicosis causada por enfermedades autoinmunes requiere pruebas adicionales:
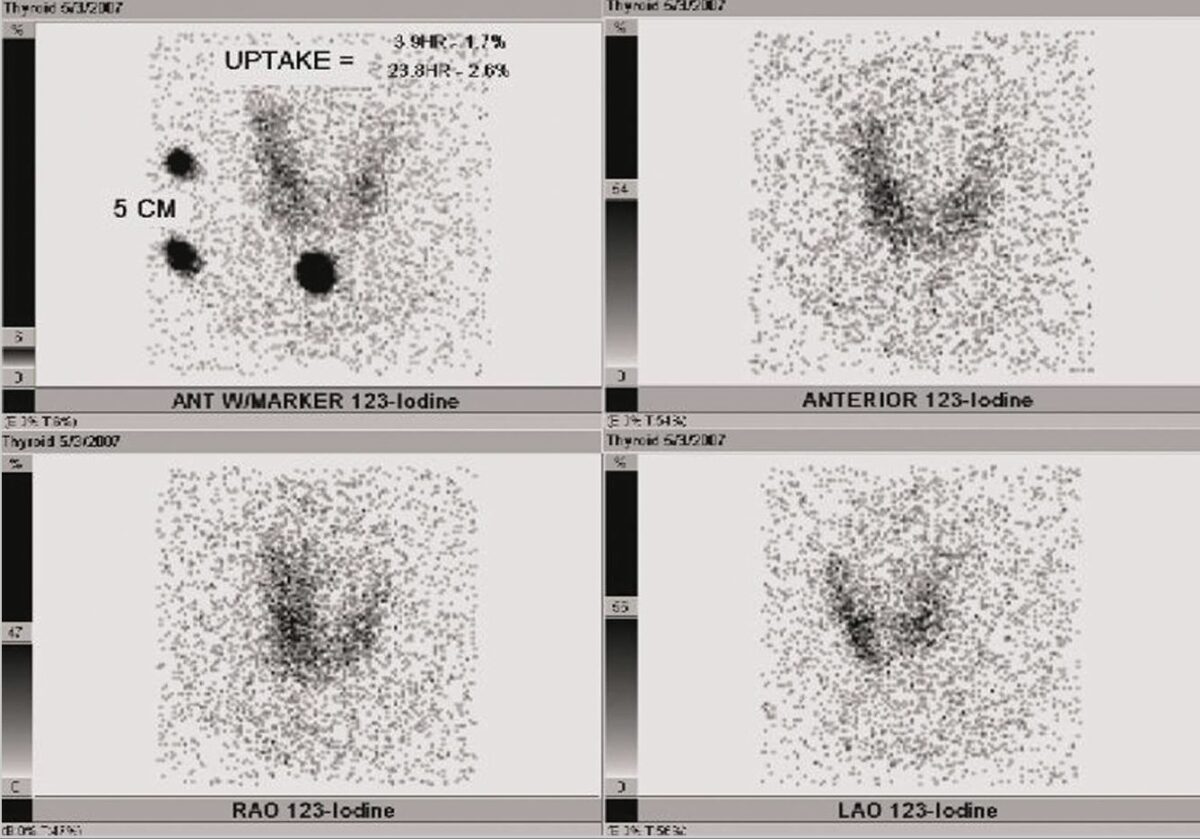
Captación de yodo radiactivo en la tiroides de un paciente con tirotoxicosis transitoria:
La gammagrafía del paciente del paciente muestra una captación reducida en 24 horas y poca captación en toda la glándula tiroidea.
La tiroidectomía está indicada cuando el tratamiento médico fracasa o está contraindicado debido a los efectos secundarios, el embarazo o la edad, o en caso de malignidad.
La tormenta tiroidea es una complicación aguda y poco frecuente de la tirotoxicosis que constituye una emergencia potencialmente fatal con una elevada tasa de mortalidad.