As vasculites são um grupo de doenças caracterizadas por vasculite, isquemia e danos nos órgãos irrigados pelos vasos afetados. As artérias afetadas são de diferentes calibres e localizações e variam de acordo com o tipo de vasculite. As vasculites podem ser uma condição primária ou secundária a outra doença subjacente. A fisiopatologia ainda é desconhecida. O diagnóstico deve ser considerado em qualquer indivíduo com púrpura palpável, infiltrados pulmonares, eventos isquémicos e doença multissistémica. O reconhecimento e o tratamento imediato das vasculites são imperativos, pois são doenças frequentemente graves e por vezes fatais. O tratamento inclui agentes imunossupressores, antivirais e / ou anti-inflamatórios.
Last updated: Dec 15, 2025
As vasculites são doenças dos vasos sanguíneos, que se caracterizam com inflamação das paredes dos vasos, levando a hemorragia, isquemia e necrose dos tecidos e órgãos distais.
A seguinte classificação foi adaptada da Nomenclatura de Vasculites da Conferência de Consenso Internacional de Chapel Hill de 2012:
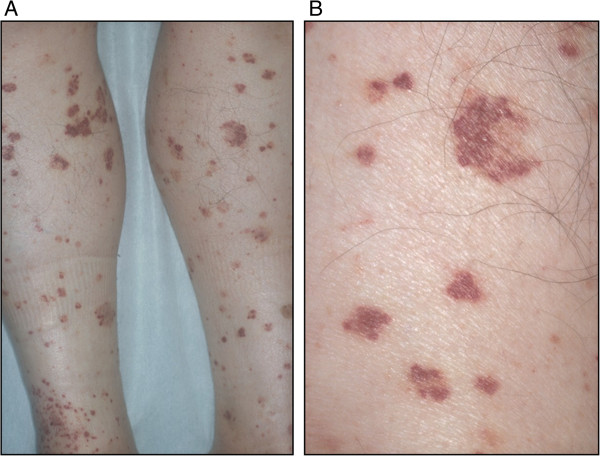
Púrpura:
A: Pequena púrpura palpável difusa nas extremidades inferiores
B: Visualização ampliada
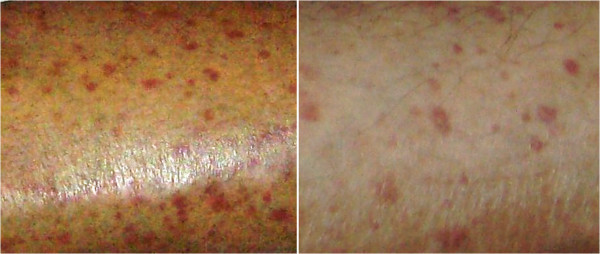
Erupção cutânea purpúrica num indivíduo com vasculite crioglobulinémica secundária a uma doença do tecido conjuntivo.
Imagem: “Purpuric skin rash” por Gheita TA et al. Licença: CC BY 4.0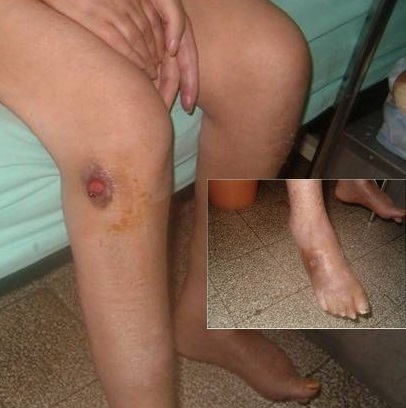
Múltiplas úlceras num indivíduo com poliangeíte microscópica
Imagem: “Multiple ulcerations in a patient with microscopic polyangiitis” por Khammassi N et al. Licença: CC BY 2.0A avaliação laboratorial inicial na suspeita de vasculite inclui:
Podem ser incluídos os seguintes testes Testes Gonadal Hormones adicionais:
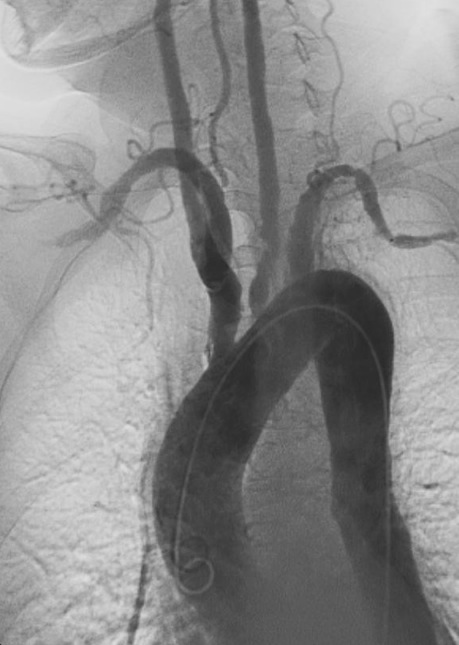
Angiografia da arterite de Takayasu:
Observa-se a estenose e dilatações pós-estenóticas nos ramos principais do arco aórtico.
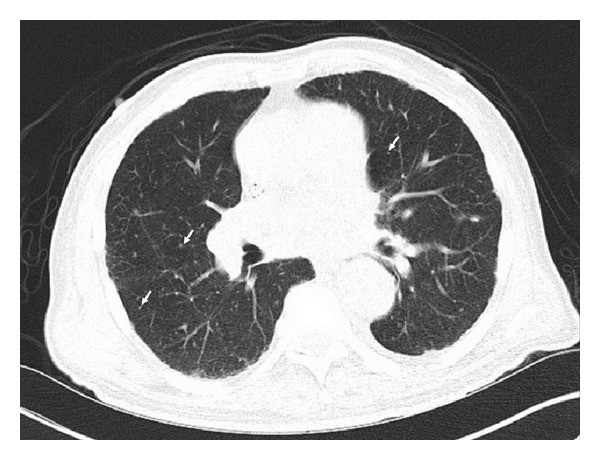
Tomografia computadorizada com pequenos nódulos pulmonares bilaterais difusos (setas) secundários a doença granulomatosa, particularmente com grandes granulomas calcificados com linfadenopatia mediastinal e hilar.
Este individuo foi positivo para ANCA e foi diagnosticado com poliangeíte microscópica.
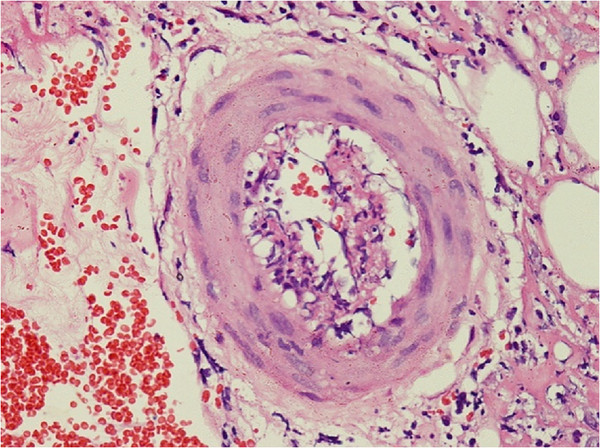
A biópsia de pele revela infiltração linfocítica e neutrofílica perivascular com necrose fibrinoide da parede do vaso e extravasamento leucocitoclástico e de eritrócitos num indivíduo com poliarterite nodosa.
Imagem: “Skin biopsy shows perivascular lymphocytic and neutrophilic infiltration” por Rodrigo D et al. Licença: CC BY 2.0