Advertisement
Advertisement
Advertisement
Advertisement
O Pneumocystis jiroveci é um fungo leveduriforme que causa pneumocistose em doentes imunocomprometidos. A pneumocistose transmite-se por via aérea e afeta classicamente doentes com SIDA, sendo uma doença definidora de SIDA. Os doentes podem apresentar febre, arrepios, tosse seca, torácica e dispneia, de forma insidiosa. O diagnóstico é apoiado por um aumento do nível de β-D-glucano e por infiltrados bilaterais difusos na imagiologia torácica do doente imunocomprometido. O diagnóstico definitivo pode ser obtido através da microscopia da expetoração induzida ou de amostras de lavado broncoalveolar (LBA). O tratamento envolve terapêutica antimicrobiana com uma combinação de trimetoprim-sulfametoxazol e cuidados de suporte. É essencial abordar a etiologia da imunodeficiência. A profilaxia é frequentemente necessária para prevenir a infeção ou reinfeção.
Última atualização: May 12, 2022
Advertisement
Advertisement
Advertisement
Advertisement
Advertisement
Advertisement
Advertisement
Advertisement
O Pneumocystis é um fungo leveduriforme.
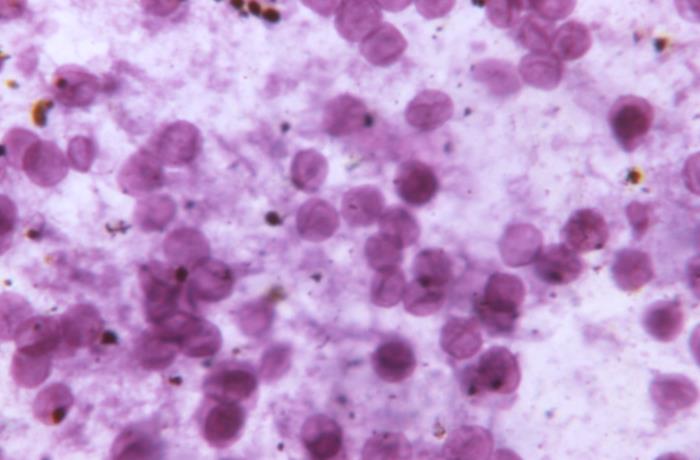
Fotomicrografia de tecido pulmonar corado com azul de toluidina que mostra numerosos cistos fúngicos de Pneumocystis jirovecii
Imagem : “This photomicrograph of a toluidine blue stained lung tissue impression smear, revealed the presence of numerous, Pneumocystis jirovecii, formerly known as Pneumocystis carinii, fungal cysts.” do CDC. Licença: Domínio PúblicoO P. jirovecii (anteriormente conhecido como P. carinii ) causa Pneumocistose (ou pneumonia por Pneumocystis).
O reservatório de P. jirovecii é desconhecido, mas os humanos imunocompetentes podem ter um papel.
O P. jirovecii transmite-se por via aérea.
A pneumocistose ocorre em indivíduos imunocomprometidos:
A pneumocistose pode apresentar-se de forma inespecífica em comparação com outros tipos de pneumonia.
A apresentação clínica pode ser subaguda e evoluir ao longo de semanas:
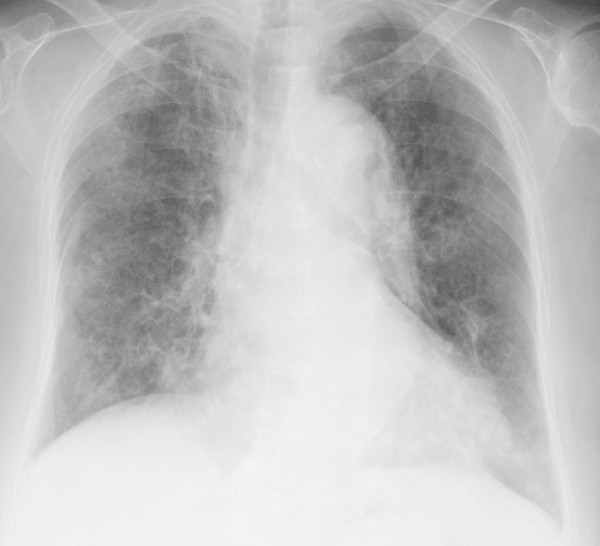
Radiografia de tórax que apresenta opacidades bilaterais difusas consistentes com pneumonia por pneumocystis
(pneumocistose). Imagem: “Chest X-ray obtained after the diagnosis of pneumocystis pneumonia showed areas of ground-glass opacity bilaterally in almost all lung fields.” de Kato M et al. Licença: CC BY 2.0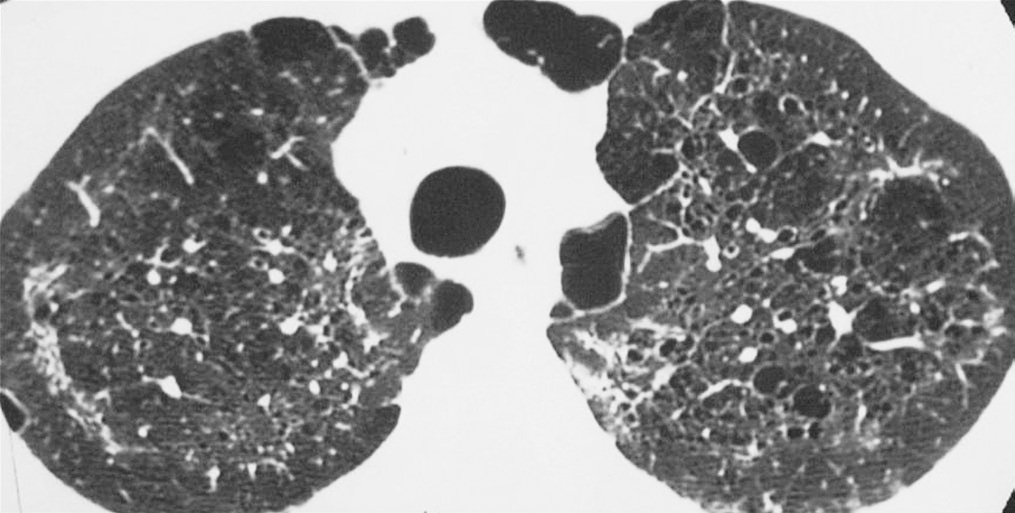
TC de alta resolução com múltiplos quistos pulmonares devido à pneumocistose
Imagem: “Lung cysts are usually multiple and bilateral, but range in size, shape and distribution. They are more commonly appreciated on computed tomography (CT)/high-resolution CT” de Carolyn M. Licença: CC BY 4.0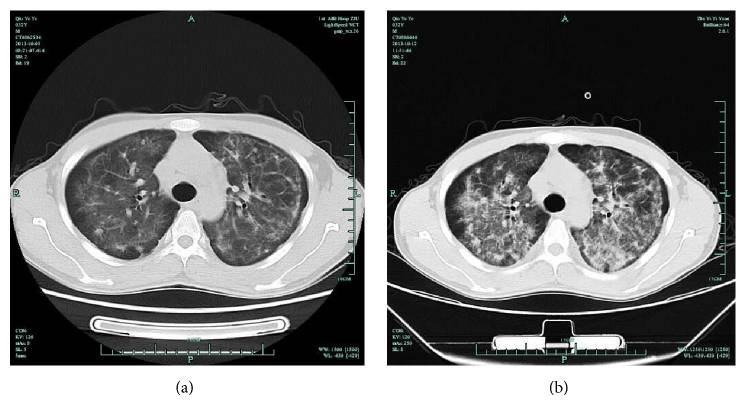
TC de tórax num doente com SIDA e com pneumocistose:
(a) opacidades intersticiais bilaterais e simétricas
(b) opacidades peri-hilares difusas
Diagnóstico definitivo:
Estudo que suporta o diagnóstico:
A profilaxia varia consoante a etiologia da imunossupressão:
As complicações da pneumocistose incluem:
O reconhecimento e o início do tratamento precocemente melhoram o prognóstico.
Fatores que afetam negativamente os resultados: