Os antibióticos beta-lactâmicos contêm um anel beta-lactâmico como parte da sua estrutura química. Os fármacos desta classe incluem penicilina G e V, penicilinas sensíveis à penicilinase e resistentes à penicilinase, cefalosporinas, carbapenemes e aztreonam. Os antibióticos beta-lactâmicos bloqueiam a transpeptidase bacteriana (proteína de ligação à penicilina) e, portanto, inativam a reticulação de peptidoglicanos na parede celular. Todos os antibióticos beta-lactâmicos são bactericidas. Os mecanismos comuns de resistência incluem a produção de beta-lactamase ou mutação no gene da proteína de ligação à penicilina. Os efeitos adversos mais frequentes incluem reações de hipersensibilidade, distúrbios gastrointestinais e anemia hemolítica.
Última atualização: Jul 4, 2022
As penicilinas são membros da família de fármacos beta-lactâmicos e consistem em:
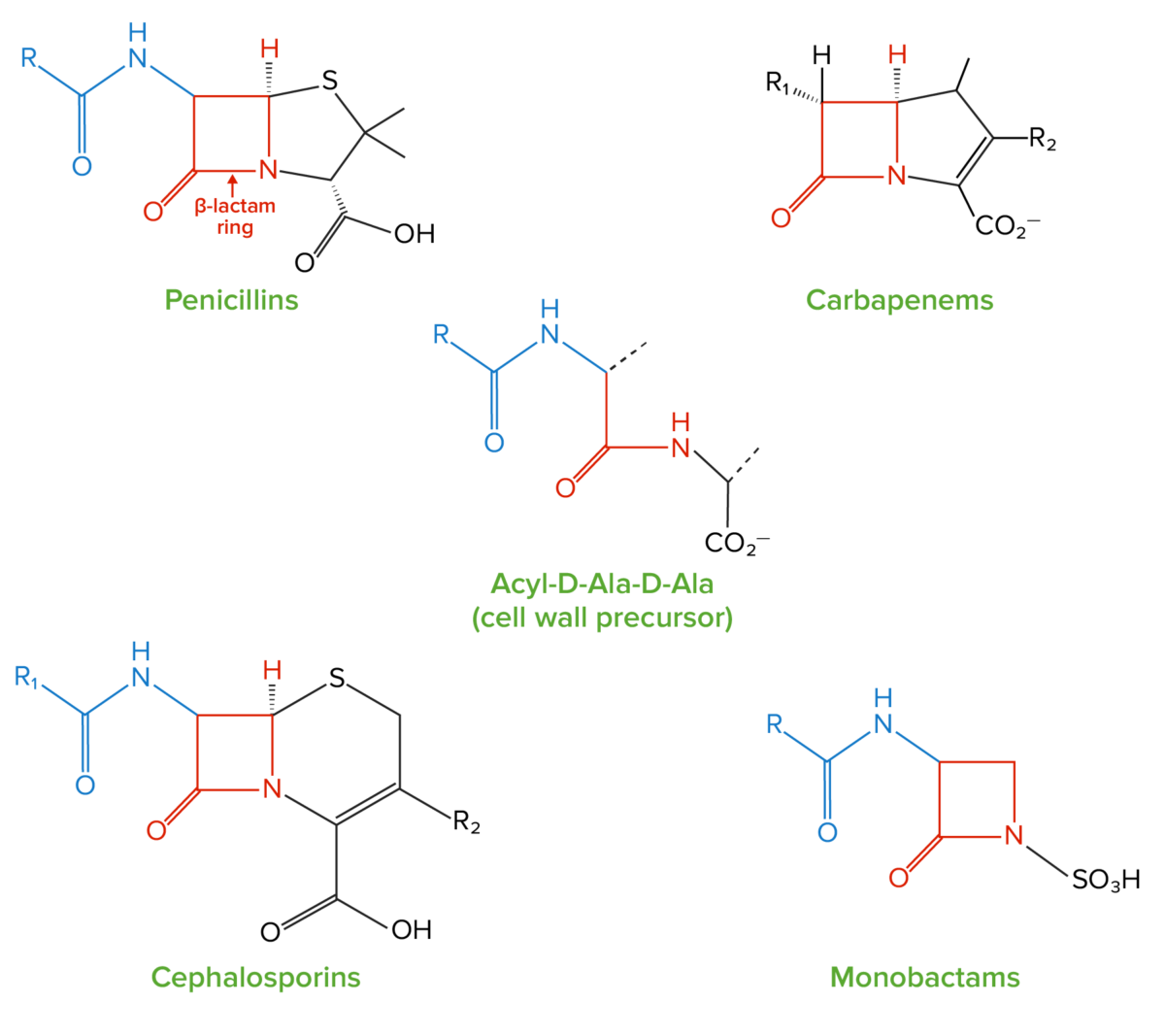
Estrutura dos beta-lactâmicos:
Todos os antibióticos beta-lactâmicos contêm o mesmo anel “beta-lactâmico” central de 4 lados (destacado em vermelho). Este anel é responsável pelas propriedades antibacterianas do fármaco porque é a região que se liga e inibe as proteínas de ligação à penicilina (PBPs, do inglês Penicillin-Binding Proteins). As PBPs catalisam a formação da parede celular gerando ligações cruzadas entre as cadeias peptídicas nas moléculas de peptidoglicano; as PBPs formam estas ligações cruzadas entre os péptidos acil-D-Ala-D-Ala, que têm uma estrutura semelhante ao anel beta-lactâmico.
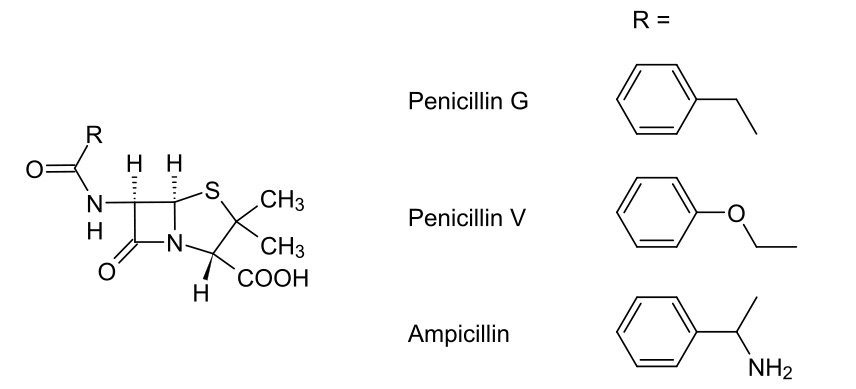
Penicilinas
Imagem: “Strukturen verschiedener Penicillinen” por Roland Mattern. Licença: Public DomainTodos os beta-lactâmicos, incluindo as penicilinas, exercem os seus efeitos inibindo a síntese da parede celular bacteriana.
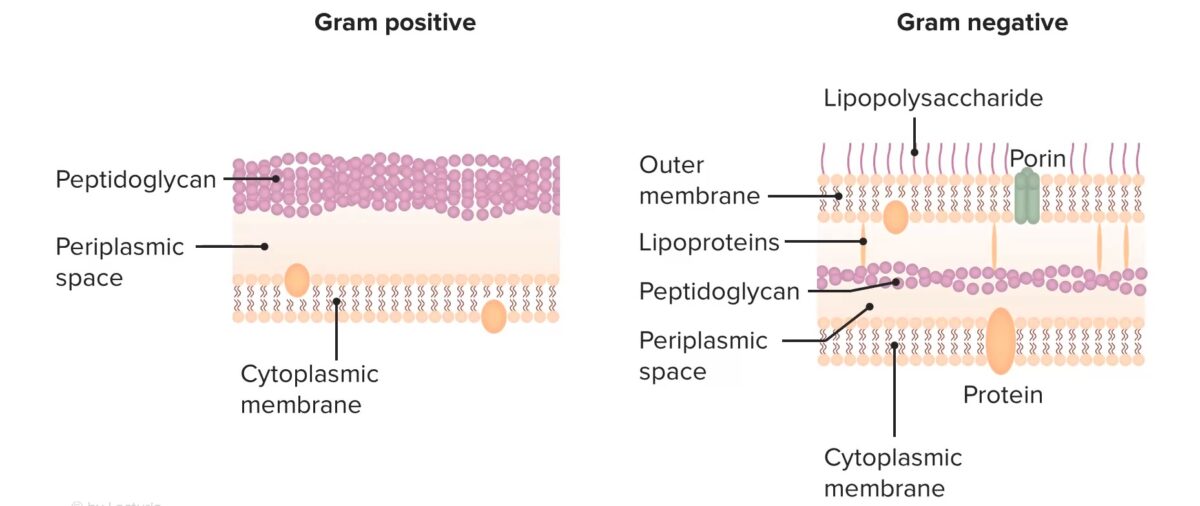
Estrutura das paredes celulares bacterianas
Imagem por Lecturio. Licença: CC BY-NC-SA 4.0Todos os beta-lactâmicos atuam inibindo irreversivelmente as PBPs → antibióticos beta-lactâmicos inibem a síntese da parede celular
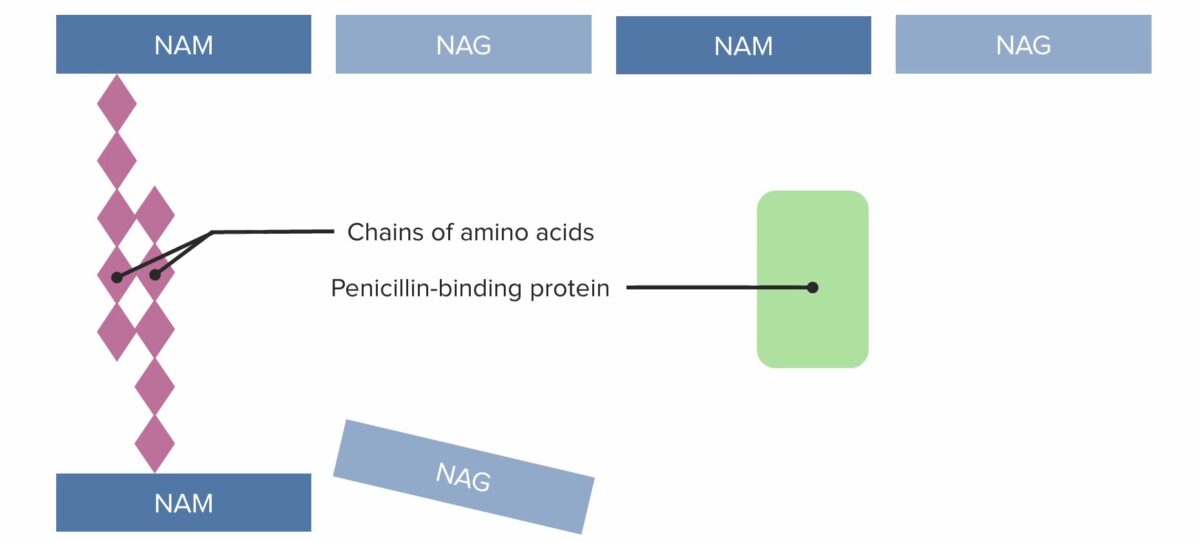
(1) Proteínas de ligação à penicilina (PBP) a formar pontes reticuladas entre cadeias de peptidoglicanos adjacentes
NAM: ácido N-acetilmurâmico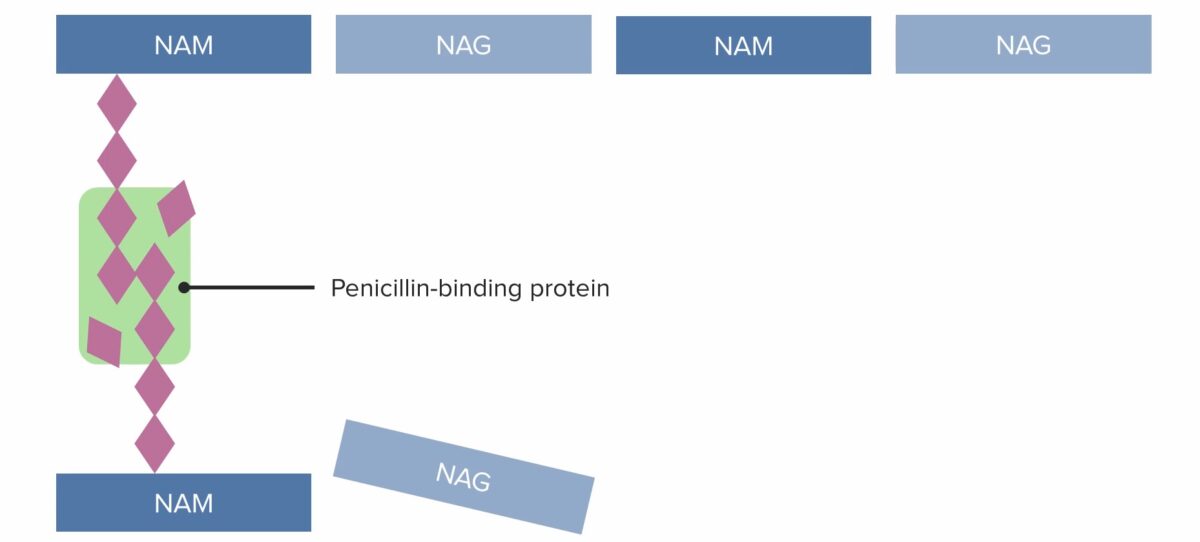
(2) Proteínas de ligação à penicilina (PBP) a formar pontes reticuladas entre cadeias de peptidoglicanos adjacentes
NAM: ácido N-acetilmurâmico
(3) Proteínas de ligação à penicilina (PBP) a formar pontes reticuladas entre cadeias de peptidoglicanos adjacentes
NAM: ácido N-acetilmurâmico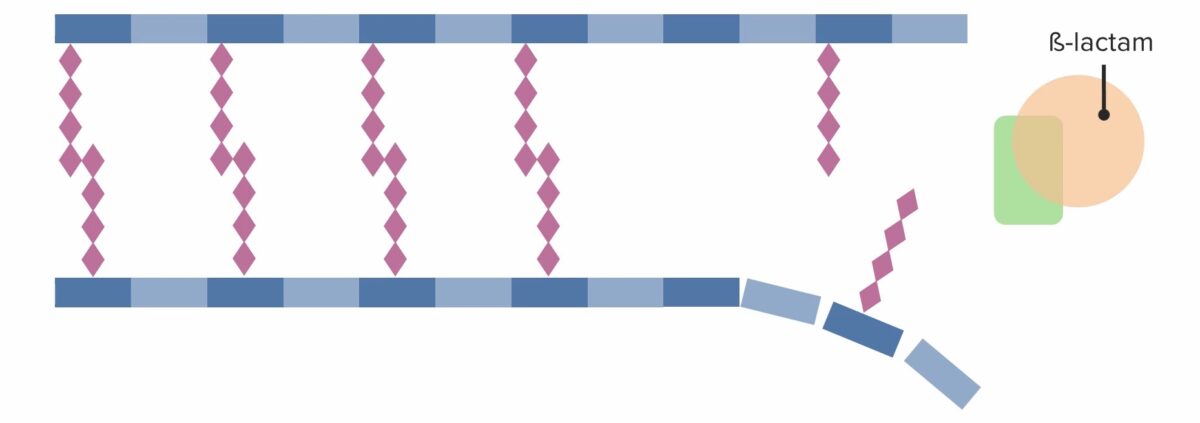
Presença de um antibiótico beta-lactâmico, que se liga irreversivelmente e inibe as PBP, impedindo a formação de novas ligações cruzadas:
O antibiótico beta-lactâmico inibe de forma efetiva a síntese da parede celular, levando à morte celular.
Os beta-lactâmicos, incluindo as penicilinas, exercem um efeito bactericida (em vez de bacteriostático).
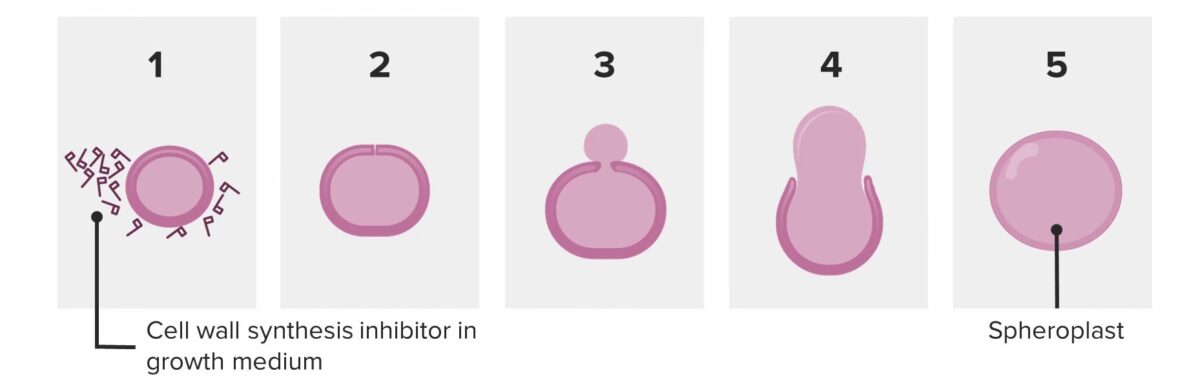
Bactéria a tentar dividir-se na presença de penicilina:
A bactéria liberta-se da sua parede e torna-se um esferoplasto. O esferoplasto é incapaz de sobreviver e autocatalisa-se (morre).
As bactérias usam 3 mecanismos primários para resistir às penicilinas:
As penicilinas podem ser classificadas como penicilinas naturais, penicilinas antiestafilocócicas e penicilinas de largo espectro. As penicilinas também podem ser classificadas como compostos sensíveis à penicilinase ou resistentes à penicilinase.
As penicilinas resistentes à penicilinase têm um grande grupo R próximo ao anel beta-lactâmico, o que evita a degradação dos fármacos pelas penicilinases. As penicilinas resistentes à penicilinase são eficazes contra estafilococos sensíveis à meticilina; portanto, frequentemente são chamadas penicilinas anti-estafilocócicas.
| Fármaco (via de administração) | Espectro de atividade | Utilizações clínicas |
|---|---|---|
| Penicilina G (IV/IM) e penicilina V (oral) | Estreito:
|
|
| Cloxacilina e dicloxacilina | Estreito: Cocos gram-positivos:
|
|
| Ampicilina (IV/oral) e amoxicilina (oral) | Mais largo:
|
|
| Piperacilina (disponível apenas como piperacilina/tazobactam nos EUA) | Mais largo:
|
|
| Mezlocilina | Largo: boa cobertura de gram-negativos | Infeções das vias biliares (por exemplo, colangite biliar) |
Os efeitos mais comuns estão relacionados com reações alérgicas.
Os antibióticos podem ser classificados de várias maneiras. Uma maneira é classificá-los com base no seu mecanismo de ação:
| Mecanismo | Classes de antibióticos |
|---|---|
| Inibidores da síntese da parede celular bacteriana |
|
| Inibidores da síntese de proteínas bacterianas |
|
| Agentes que atuam contra o DNA e/ou folato |
|
| Agentes antimicobacterianos |
|
Diferentes antibióticos têm vários graus de atividade contra diferentes bactérias. A tabela abaixo descreve os antibióticos que são ativos contra três classes importantes de bactérias, incluindo cocos gram-positivos, bacilos gram-negativos e anaeróbios.
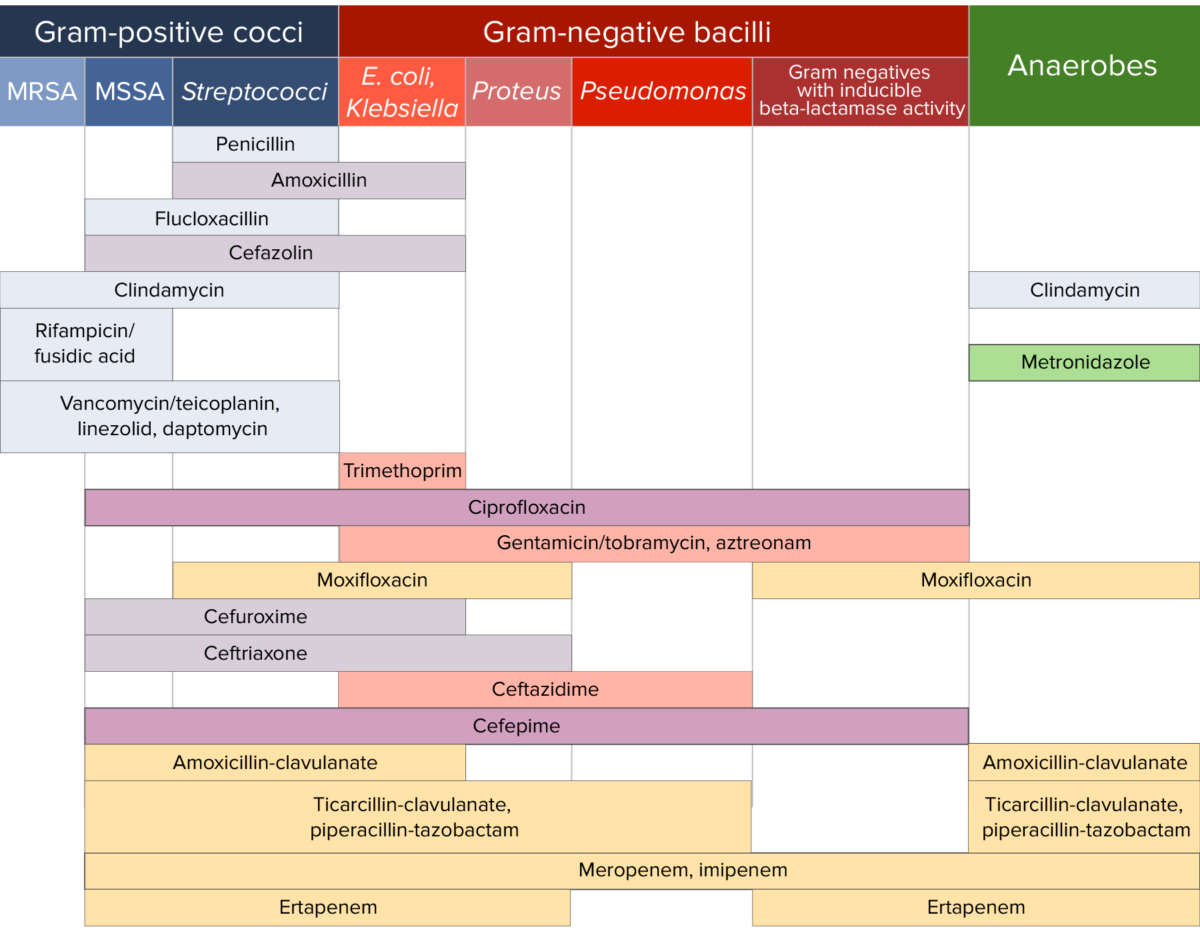
Sensibilidade aos antibióticos:
Gráfico que compara a cobertura microbiana de diferentes antibióticos para cocos gram-positivos, bacilos gram-negativos e anaeróbios.