O hipopituitarismo é uma condição que se caracteriza pelo défice de hormonas hipofisárias. Ocorre maioritariamente por doença da hipófise, mas pode também surgir por disfunção hipotalâmica. Os tumores hipofisários são uma das causas mais comuns. A maioria dos casos afeta o lobo anterior da hipófise (adenohipófise), que representa 80% da glândula. As hormonas produzidas neste lobo são a hormona do crescimento, a hormona folículo-estimulante, a hormona luteinizante, a hormona estimuladora da tiróide (TSH, pela sigla em inglês), a hormona adrenocorticotrófica e a prolactina. Quando o lobo posterior (neurohipófise) também é lesado, ocorre défice de hormona antidiurética e ocitocina. Todas estas hormonas regulam atividades de diferentes órgãos, logo, os efeitos da hipofunção hipofisária são multissistémicos. O diagnóstico é realizado através de uma combinação de achados clínicos, níveis hormonais, testes de provocação e imagiologia cerebral. O tratamento consiste na reposição hormonal e na abordagem etiológica.
Última atualização: Oct 17, 2022
O hipopituitarismo é a condição que resulta da produção inadequada de hormonas hipofisárias:
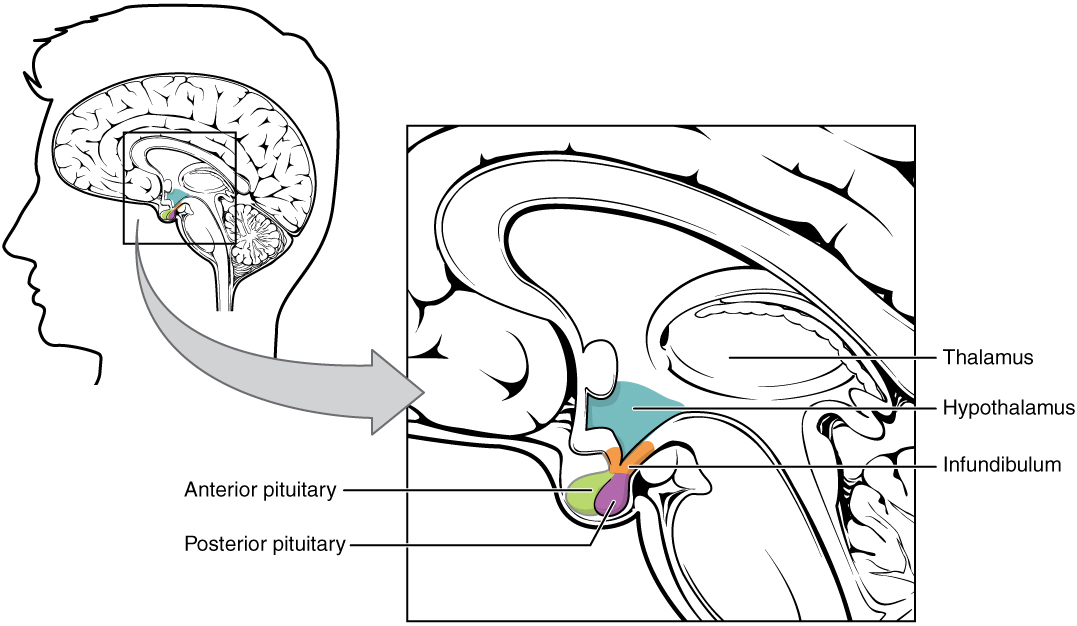
Complexo hipotálamo-hipófise:
A imagem mostra a hipófise, composta pelos lobos anterior e posterior, em relação com o hipotálamo.
| Hormona | Tipo de célula hipofisária | Orgão alvo | Função | Diminuição da produção |
|---|---|---|---|---|
| ACTH | Corticotrófica | Córtex adrenal | Estimulação:
|
Insuficiência adrenal secundária |
| GH | Somatotrófica | Fígado e outros tecidos | Estimulação da síntese de proteínas e crescimento geral da maioria das células e tecidos |
|
| Prolactina | Lactotrófica | Glândulas mamárias |
|
Incapacidade de produzir leite (hipoprolactinemia) |
| TSH | Tirotrófica | Glândula tiroideia | Estimulação da glândula tiroideia para a síntese e secreção de hormonas tiroideias | Hipotiroidismo |
| LH | Gonadotrófica |
|
|
|
| FSH | Gonadotrófica |
|
|
|
| Hormona | Tipo de célula hipofisária | Orgão alvo | Função | Diminuição da produção |
|---|---|---|---|---|
| ADH | Núcleo supraótico do hipotálamo |
|
|
Diabetes insípida |
| Ocitocina | Núcleo paraventricular do hipotálamo |
|
Estimulação:
|
Causa poucos sintomas, com efeitos limitados |
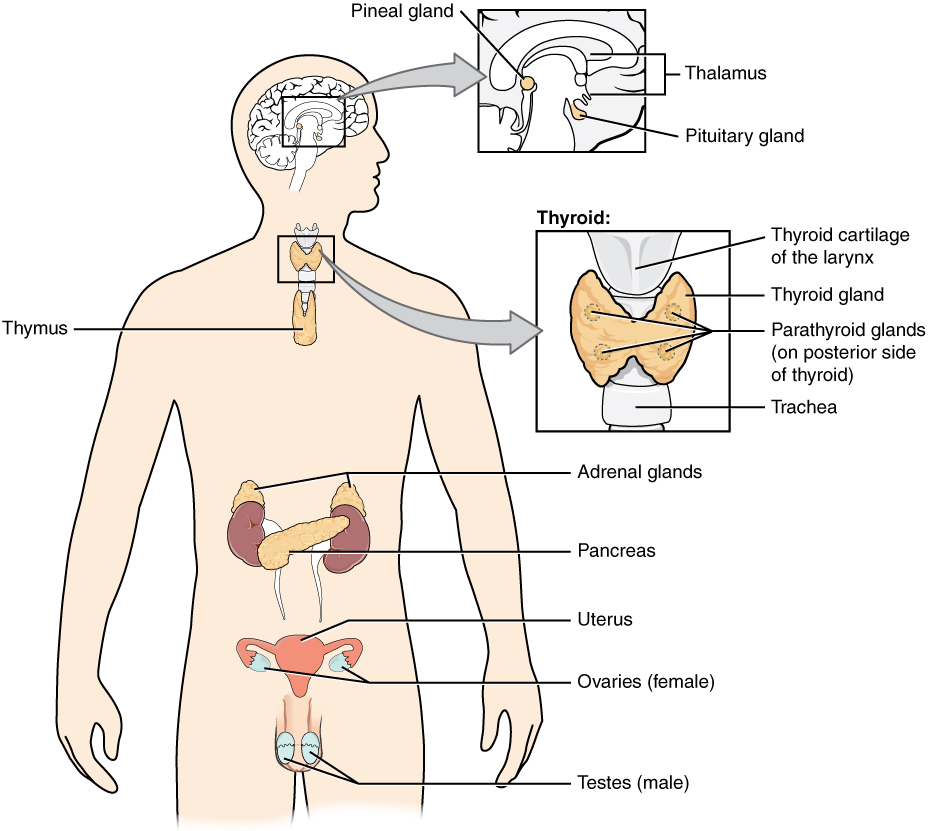
Glândula pituitária e órgãos alvo:
As hormonas hipofisárias ajudam a regular a atividade das glândulas endócrinas no organismo e desempenham um papel importante na homeostase.
Os sinais e sintomas dependem da patologia subjacente, da velocidade de início e da gravidade do hipopituitarismo (parcial ou total).
Défice de ACTH:
Défice de GH:
Défice de TSH:
Défice de LH/FSH:
Défice de ADH:
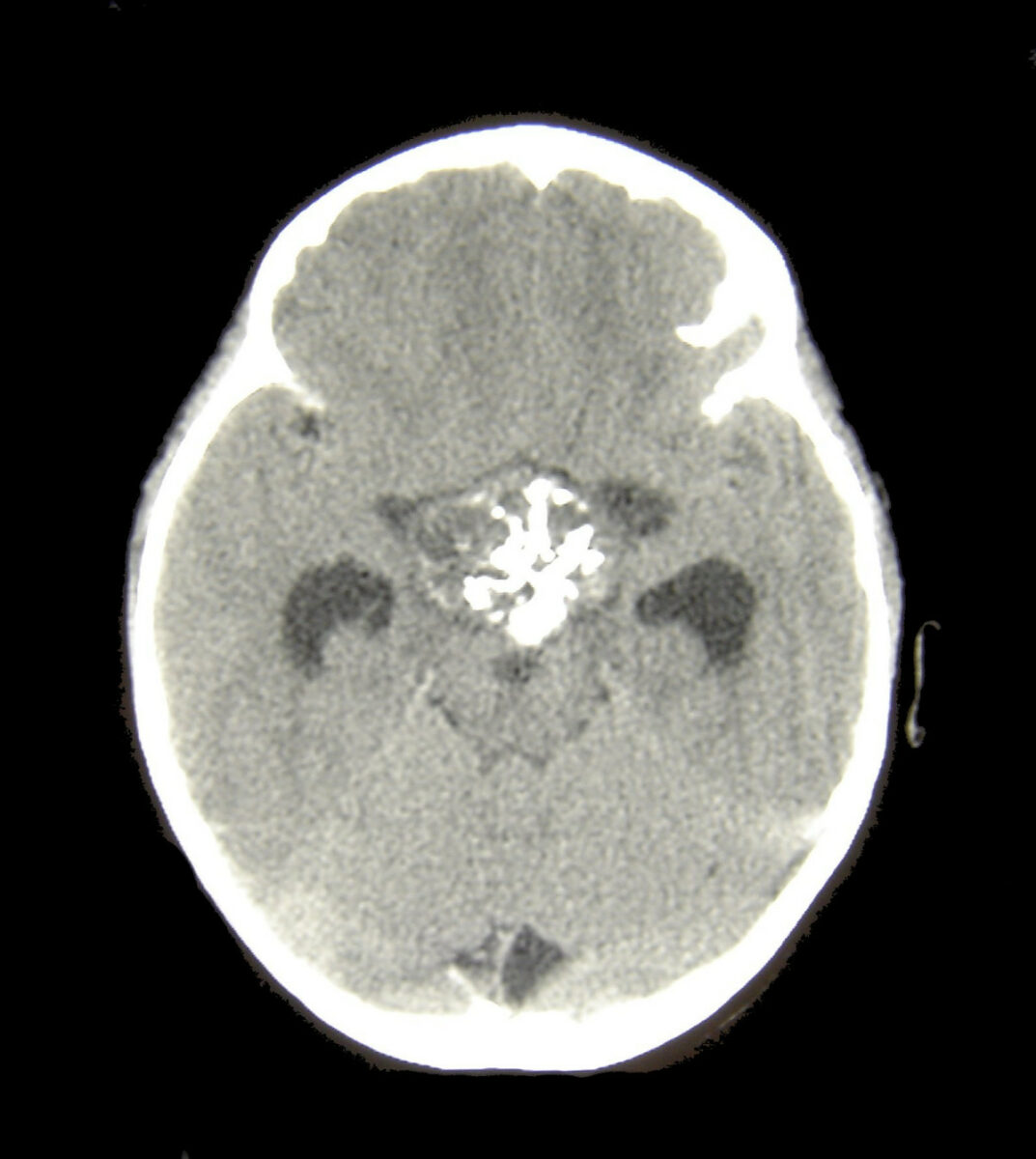
TC de crânio de paciente com craniofaringioma
Imagem: “Craniopharyngioma1” por Matthew R Garnett, Stéphanie Puget, Jacques Grill, Christian Sainte-Rose. Licença: CC BY 2.0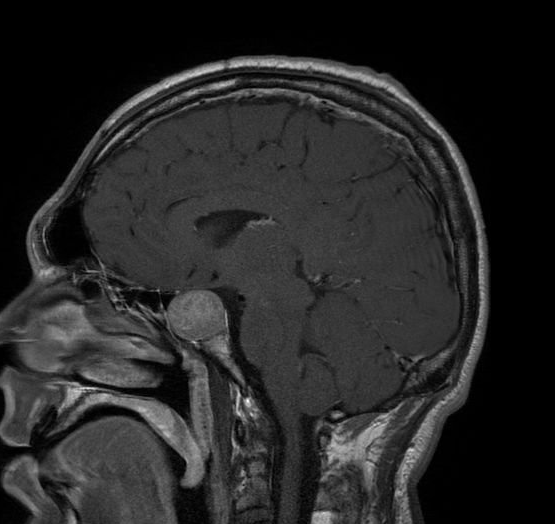
Ressonância magnética de paciente com adenoma hipofisário extenso
Imagen: “Acromegaly” por Elgee. Licença: CC BY 3.0, editado por Lecturio.