A doença pulmonar obstrutiva crónica (DPOC) é uma doença pulmonar caracterizada por obstrução progressiva e parcialmente irreversível do fluxo respiratório. Esta patologia aparece geralmente em pessoas de meia-idade ou idosas com antecedentes de tabagismo. Os sintomas incluem dispneia progressiva e tosse crónica. Ao exame físico destaca-se o prolongamento do tempo expiratório, pieira e/ou sons respiratórios diminuídos. O diagnóstico é confirmado com testes de função pulmonar. O tratamento inclui cessação tabágica, reabilitação pulmonar e farmacoterapia.
Última atualização: Jan 2, 2024
A doença pulmonar obstrutiva crónica (DPOC) é uma doença pulmonar caracterizada pela limitação do fluxo aéreo resultante acometimento das vias aéreas e/ou destruição parenquimatosa.
Os subtipos podem ter diferentes apresentações e respostas ao tratamento. Os pacientes podem apresentar uma combinação de ambos.
Os agentes inalatórios causam inflamação crónica das vias aéreas, que leva à obstrução progressiva das vias aéreas:
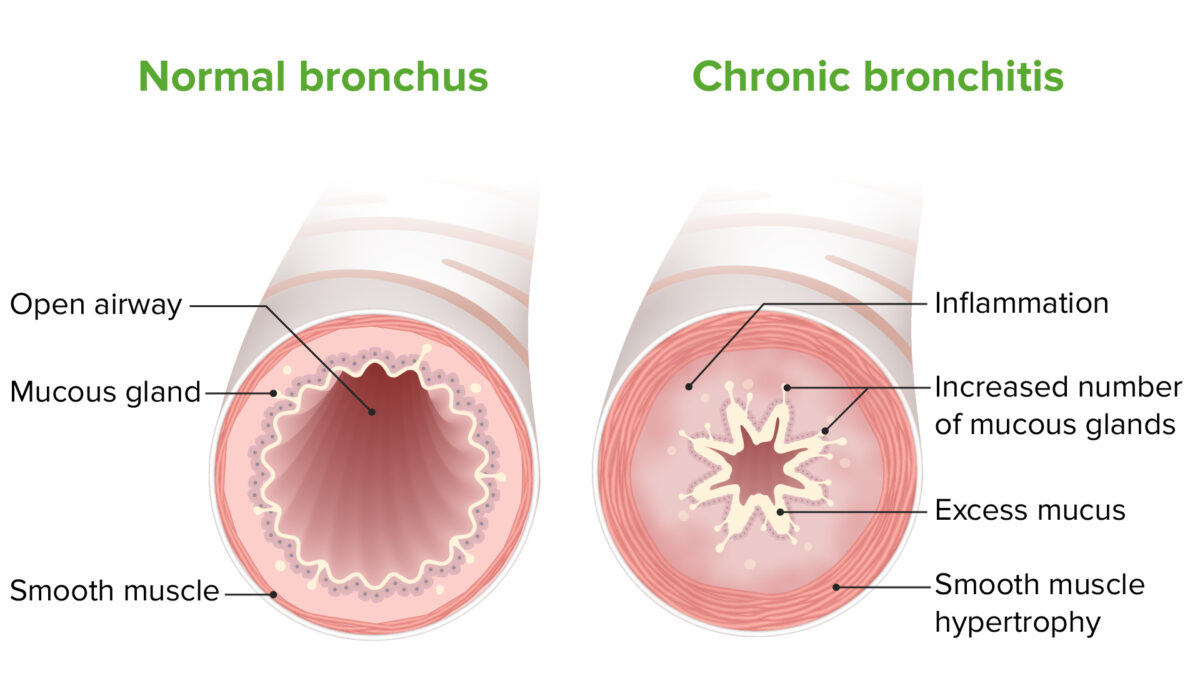
Fisiopatologia da bronquite crónica:
A inflamação, hipertrofia do músculo liso e excesso de produção de muco levam à obstrução progressiva das vias aéreas.
Nos pulmões normais, há um equilíbrio entre:
No enfisema:
Padrões morfológicos:
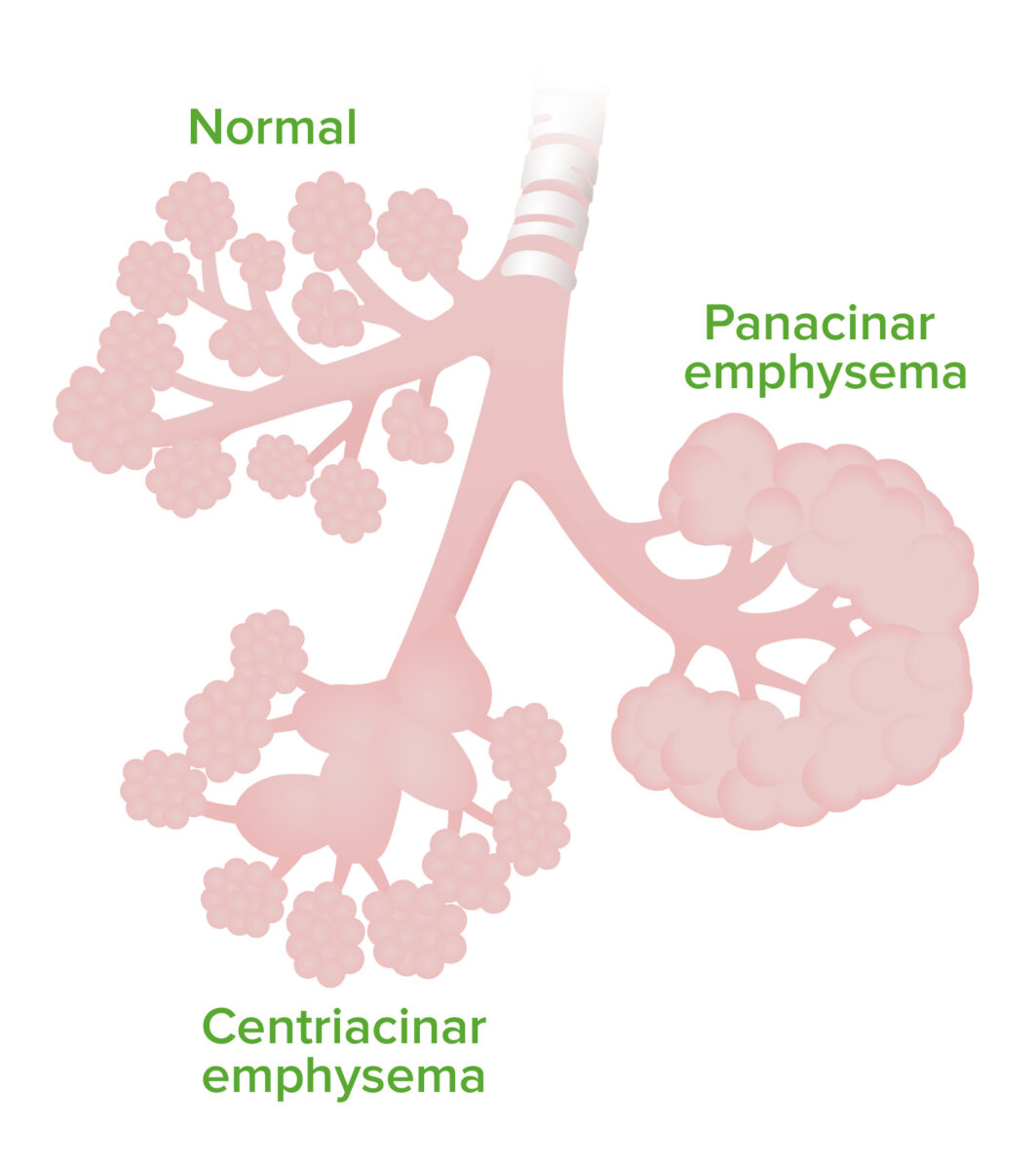
Enfisema:
A imagem demonstra a diferença das áreas afetadas no enfisema centroacinar vs panacinar.
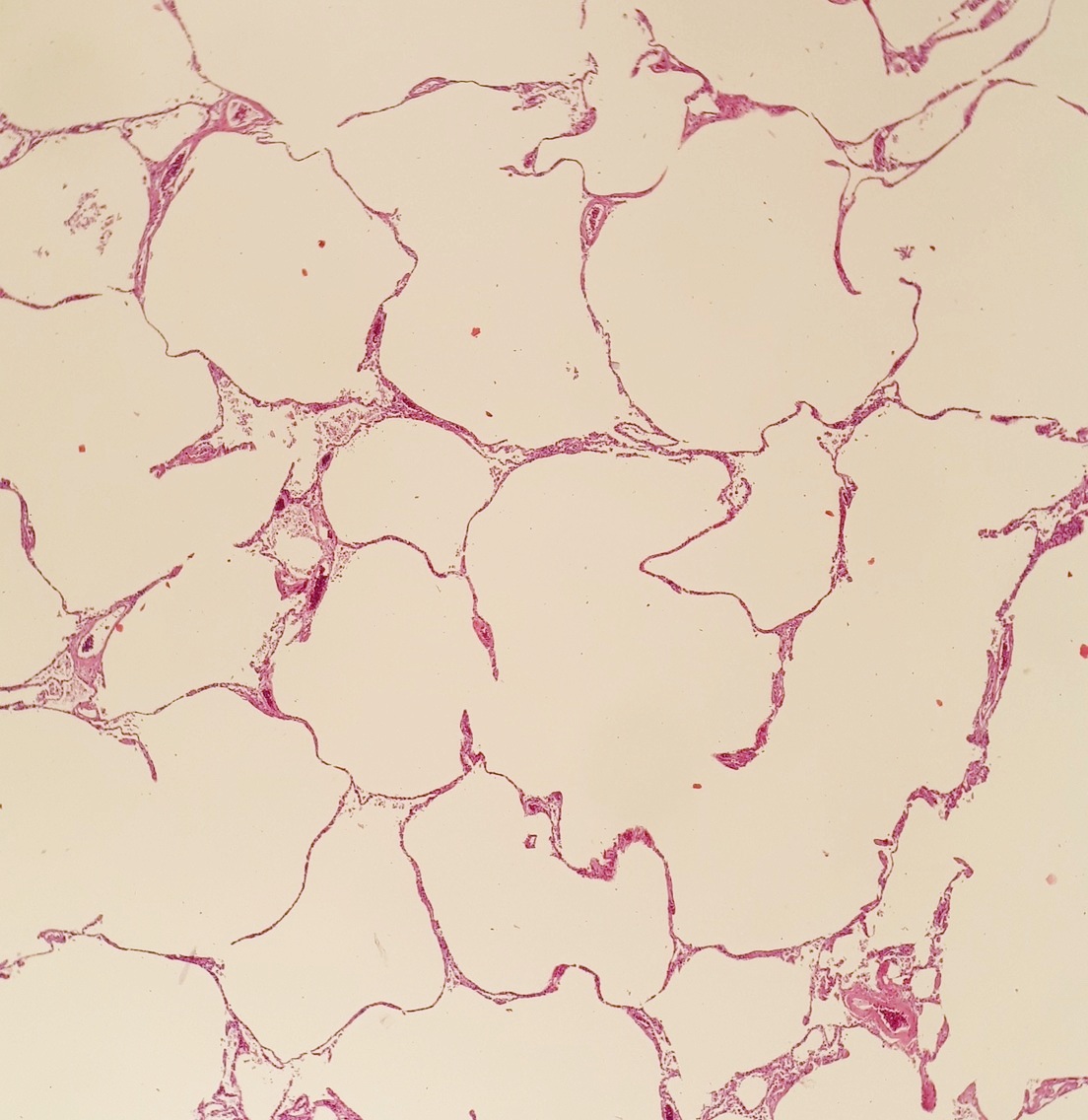
Histopatologia de enfisema grave com alargamento alveolar (espaços em branco)
Image,: “Histopathology of emphysema” por Mikael Häggström, M.D. Licença: Public DomainOs pacientes apresentam sintomas crónicos e progressivos, com exacerbações agudas.
Geral:
Exacerabação aguda:
Ao examinar um paciente com DPOC possível, devem ser observados:
Sinais vitais:
Geral:
Pulmonar:
Extremidades:
Achados sugestivos de cor pulmonale:
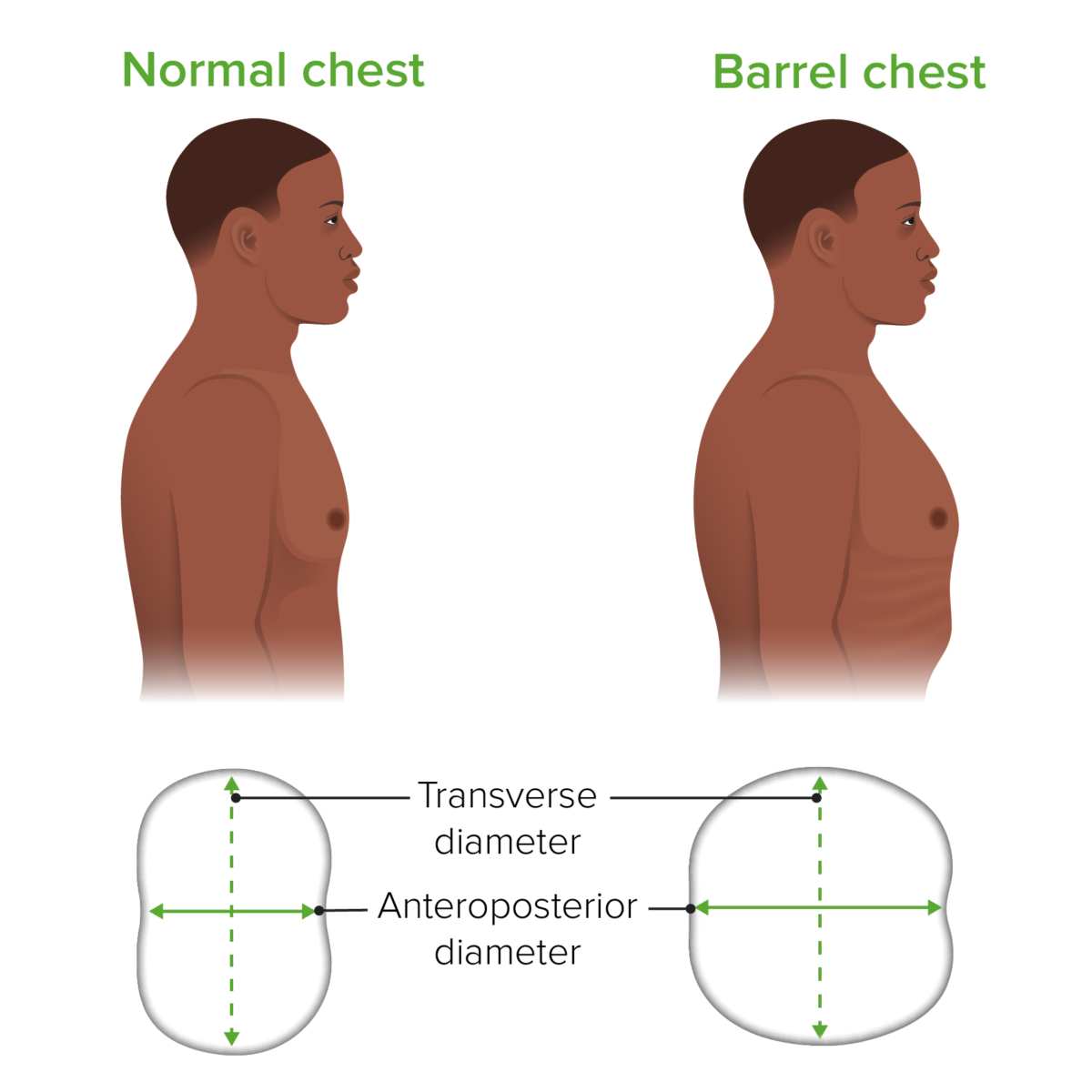
Tórax de barril, como no enfisema:
Note-se o aumento do diâmetro anteroposterior.
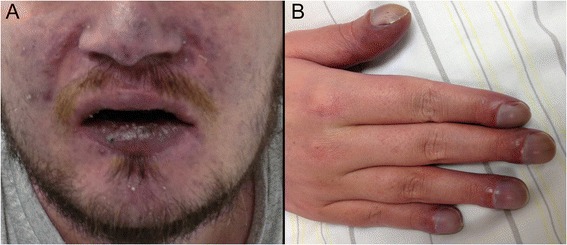
Sinais clínicos de hipoxemia:
A: Cianose
B: Baqueteamento digital
Os sinais e sintomas estão mais frequentemente associados à bronquite crónica e ao enfisema. No entanto, os pacientes apresentam-se frequentemente com uma combinação de manifestações.
Bronquite crónica (“blue bloater”, do inglês):
Enfisema (“pink puffer”, do inglês):
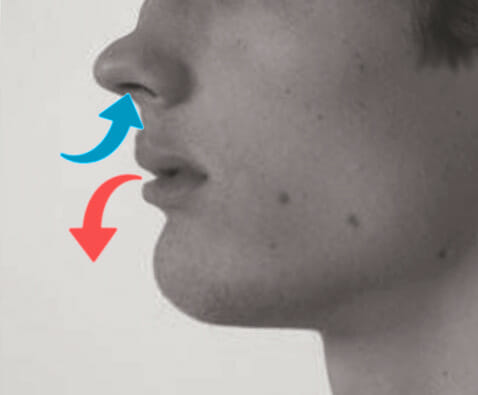
Demostração da respiração freno-labial, que é vista no enfisema
Imagem: “Pursed lip breathing” by O.Chaigasame. Licença: CC BY 4.0Os testes de função pulmonar são usados para confirmar o diagnóstico de DPOC. Nos testes de função pulmonar, os pacientes com DPOC apresentam obstrução, em grande parte irreversível.
Espirometria:
Teste após administração de broncodilatador:
Curva fluxo-volume num caso de doença pulmonar obstrutiva. Note-se que ambos os fluxos estão reduzidos devido à obstrução. O colapso dinâmico das vias aéreas causa uma queda rápida do fluxo expiratório, levando a um contorno côncavo. O volume residual aumenta devido ao aprisionamento do ar (air trapping), fazendo com que a curva se desloque para a esquerda.
Imagem por Lecturio.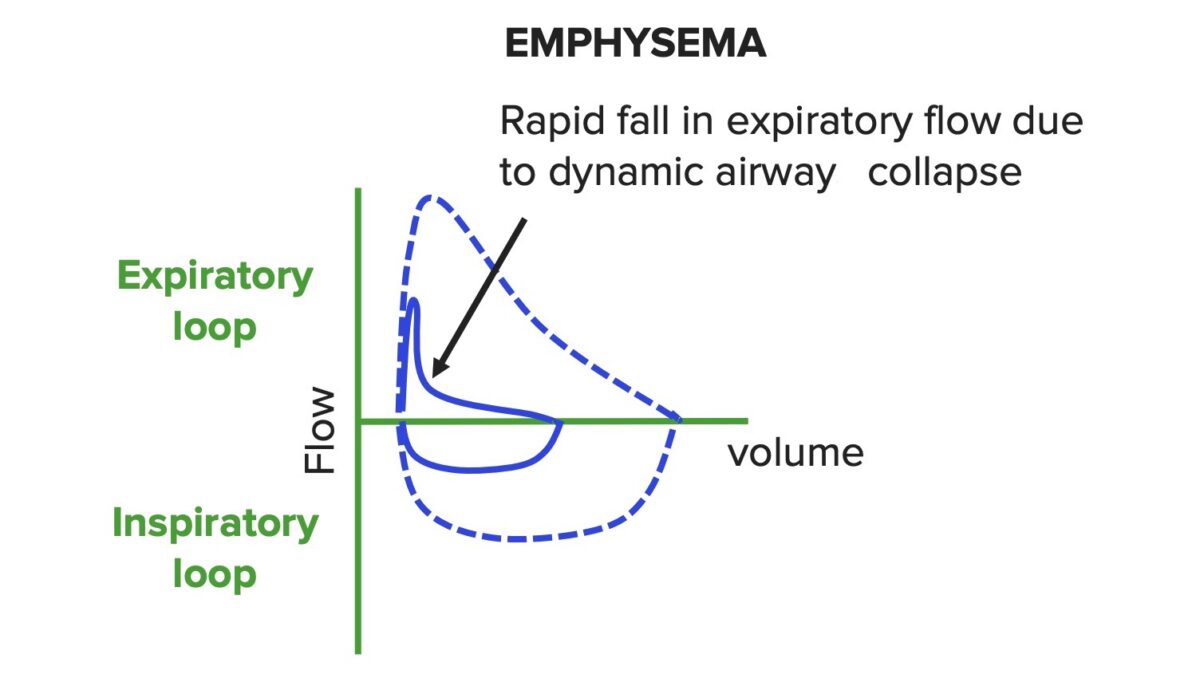
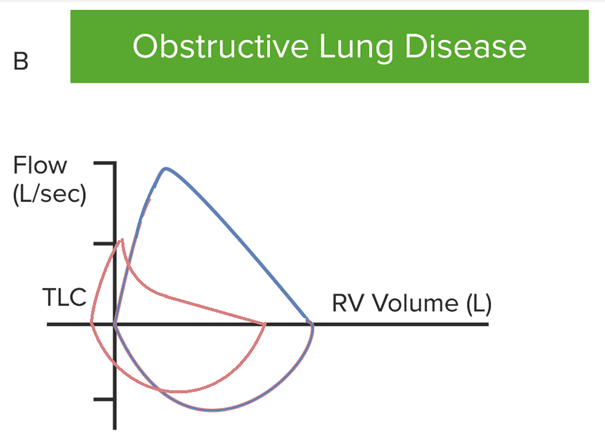
Curva de fluxo-volume na DPOC:
Ambos os fluxos estão reduzidos devido à obstrução; o colapso dinâmico das vias aéreas causa uma queda rápida do fluxo expiratório, o que produz um padrão côncavo.
Além do diagnóstico da DPOC, os resultados da espirometria podem ser usados em conjunto com os sintomas para ajudar no estadiamento da gravidade da DPOC. Os critérios da Iniciativa Global para a Doença Pulmonar Obstrutiva Crónica (GOLD, pela sigla em inglês) são os seguintes:
| Classe GOLD | Gravidade da DPOC | Sintomas | Resultados da espirometria |
|---|---|---|---|
| GOLD I | Ligeira | Nenhum ou ligeiros |
|
| GOLD II | Moderada | Com o esforço |
|
| GOLD III | Grave | Com o mínimo esforço |
|
| GOLD IV | Muito grave | Em repouso |
|
Estudos laboratoriais:
Radiografia do tórax:
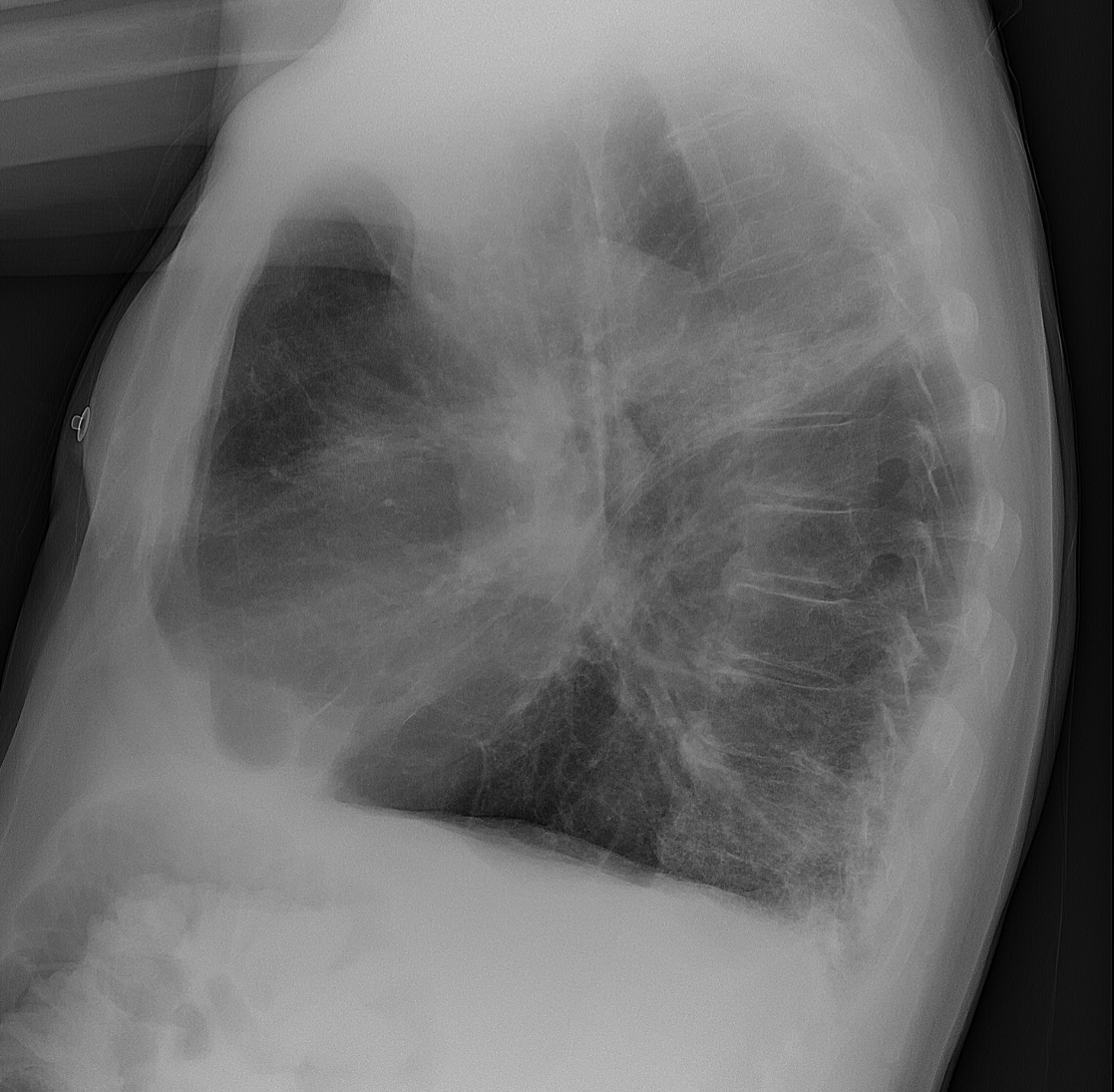
Radiografia do tórax de um homem de 81 anos com doença pulmonar obstrutiva crónica (DPOC) e pneumonia concomitante
Imagem: “Chest X-ray of an 81-year-old man with chronic obstructive pulmonary disease (COPD), and concomitant pneumonia” por Mikael Häggström, M.D. Licença: CC0 1.0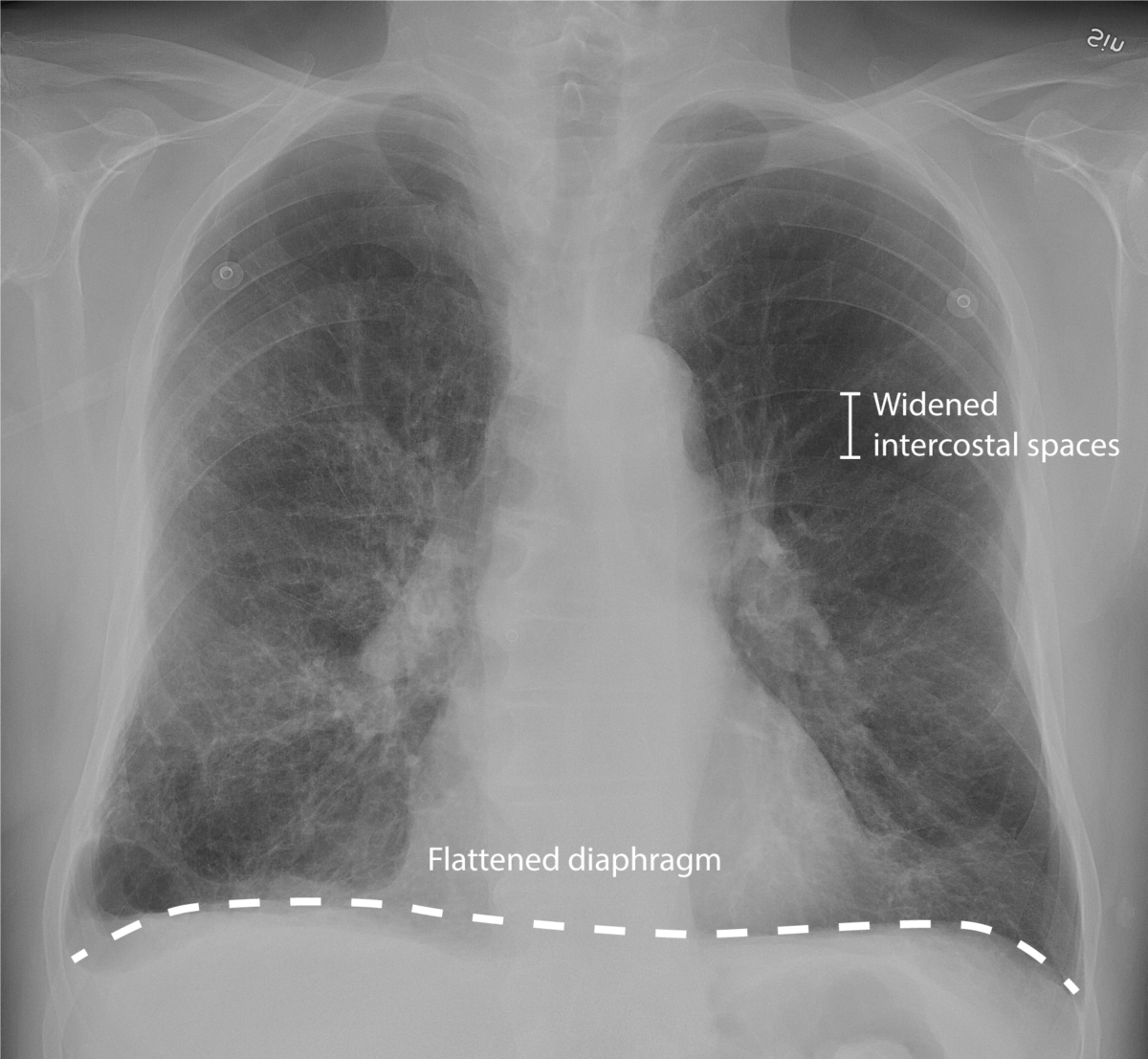
Radiografia do tórax de um homem de 81 anos com doença pulmonar obstrutiva crónica (DPOC), com tosse produtiva:
Observe o alargamento dos espaços intercostais, diafragma achatado e opacidade na parte inferior do lobo superior direito, o que sugere pneumonia concomitante.
A cirurgia está reservada para os casos graves não controlados com terapêutica médica para melhorar a qualidade de vida.
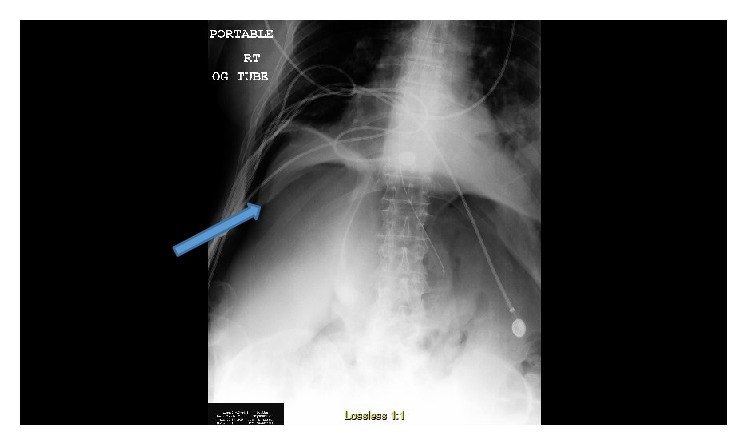
Uma radiografia do tórax com um pneumotórax direito num paciente com doença pulmonar obstrutiva crónica (DPOC):
É observado um pneumoperitoneu (seta que aponta para o ar sob o diafragma) devido a um defeito diafragmático, que permite que o ar do pneumotórax escape para a cavidade abdominal.